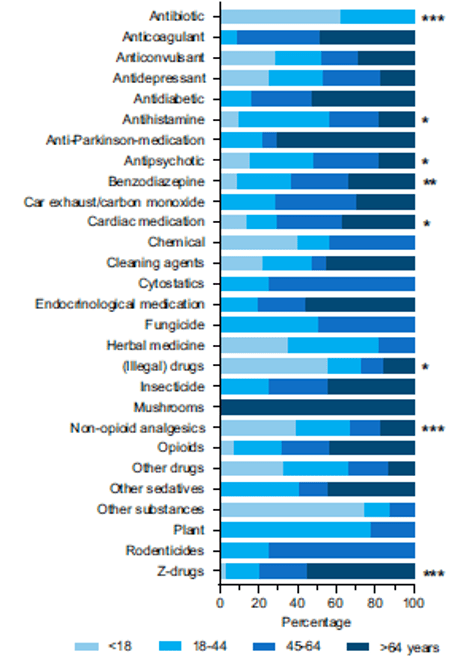
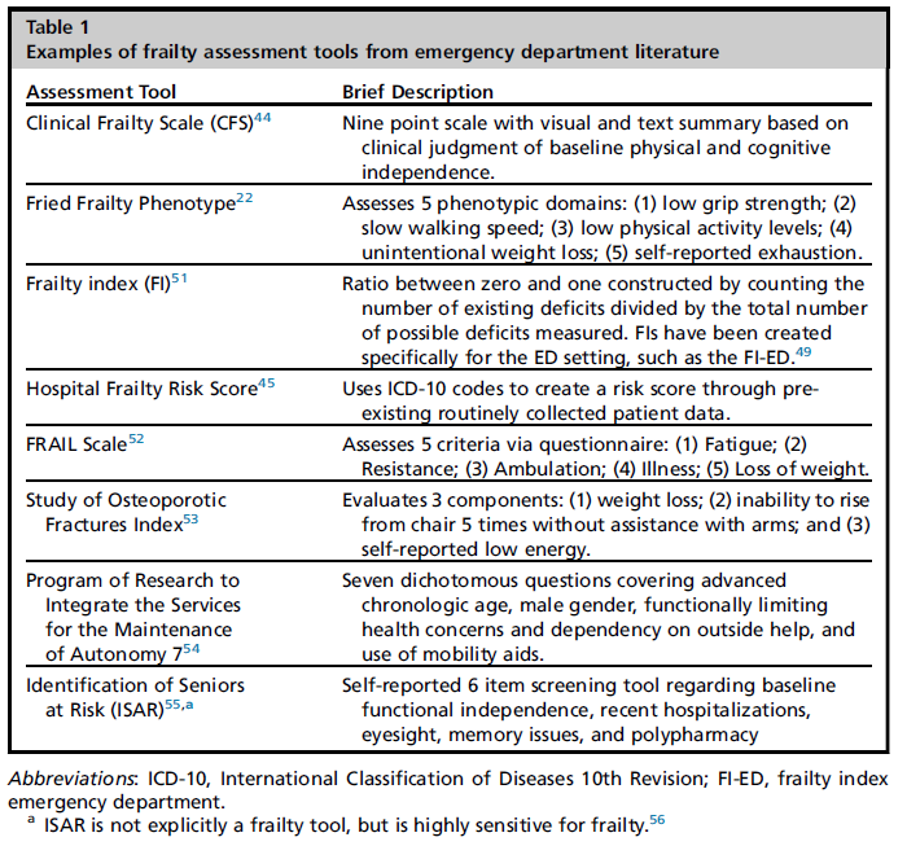
Yazar: Öğr.Gör.Dr. Ziya Uzun Editör: Doç.Dr. Ebru Ünal Akoğlu
Modern tıptaki gelişmeler sonucunda yaşam beklentisinin uzamasıyla birlikte sağlık kuruluşlarına başvuran geriatrik hasta sayısında ciddi artış gözlenmektedir. Yaşlı bireylerde kas-iskelet sistemi hastalıkları oldukça yaygın olup, romatolojik hastalıklardan kaynaklı klinik prezentasyon şekilleri geniş bir yelpazede değişmektedir. 65 yaş üzeri popülasyonda artrit prevalansı %50’ye yaklaşmaktadır. Bu durum, romatolojik hastalıkların yalnızca sıklığını değil; aynı zamanda klinik prezentasyonunu, tanı süreçlerini ve yönetimini de önemli ölçüde zorlaştırmaktadır 1.
Geriatrik hastalarda romatolojik hastalıkların değerlendirilmesi, genç hastalara kıyasla daha karmaşık olup, yaşlanma ile birlikte ortaya çıkan fizyolojik değişiklikler, immün sistemdeki dönüşüm ve artan komorbid hastalık yükü bu durumun başlıca nedenlerini oluşturmaktadır. Bu faktörler, hastalıkların ortaya çıkış biçimini ve klinik seyrini önemli ölçüde etkilemektedir. Geriatrik popülasyonda komorbid hastalıkların yüksek prevalansı, polifarmasi ve geriatrik sendromların sık görülmesi daha zorlu bir tanı ve tedavi sürecine neden olmaktadır 2,3.
Geriatrik popülasyonda romatolojik hastalıkların en önemli özelliklerinden biri atipik prezentasyondur. Birçok romatolojik hastalıktaki klasik eklem bulgularından ziyade nonspesifik semptomlar şeklinde ortaya çıkabilir. Deliryum, düşme, fonksiyon kaybı veya genel durum bozukluğu gibi acil serviste sık karşılaşılan şikayetler olup, altta yatan bir romatolojik hastalığın göstergesi olabilir ve tanı sürecini güçleştirebilir. Ayrıca yaşlı hastalarda geniş ayırıcı tanı yelpazesi değerlendirme sürecinde gecikmelere ve tanısal hatalara yol açabilmektedir 1.
Yaşlanma sürecinde gelişen inflammaging (kronik düşük düzeyde inflamasyon) ve fizyolojik rezervde azalma, romatolojik hastalıkların patogenezinde ve klinik seyrinde önemli rol oynamaktadır. Bu süreçler yalnızca hastalık gelişimine katkıda bulunmakla kalmaz, aynı zamanda klinik bulguların maskelenmesine ve hastalıkların daha sinsi seyretmesine neden olabilir. Geriatrik popülasyonda romatolojik hastalıklar değerlendirilirken, tanının yanı sıra hastanın biyolojik yaşı, fonksiyonel durumu ve genel sağlık profili bütüncül bir yaklaşımla ele alınmalıdır 3.
Bu yazıda, yaşlı hastalarda romatolojik hastalıkların klinik özellikleri, tanısal güçlükler ve tedavi yaklaşımlarını güncel literatür ışığında ele almayı amaçladık.
Yaşlanma Sürecinde Romatolojik Hastalıkları Etkileyen Faktörler
Yaşlanma ile birlikte romatolojik hastalıkların sıklığı, ortaya çıkış biçimi, klinik seyri ve tedaviye yanıtı değişmektedir. Kas-iskelet sistemi, immün sistem ve metabolik süreçlerde meydana gelen değişiklikler, yaşlı hastalarda romatolojik hastalıkların daha karmaşık ve atipik bir klinik tablo ile seyretmesine neden olmaktadır. Yaşlanma süreciyle birlikte başlıca şu değişiklikler ortaya çıkmaktadır:
- İnflammaging: Son yıllarda yaşlanma ile ilişkili en önemli kavramlardan biri olup, yaşlı bireylerde çoğu zaman klinik olarak belirgin olmayan ancak sistemik düzeyde artmış kronik inflamatuvar durumu ifade eder. Inflammaging esnasında,
- IL-6, TNF-α ve CRP gibi inflamatuvar belirteçler artar
- Otoantikor üretimi artabilir
- Bağ dokusunda sürekli düşük düzeyde inflamasyon gelişebilir
- Bu kronik inflamasyon süreci, romatoid artrit, polimiyaljia romatika ve diğer inflamatuvar romatolojik hastalıkların gelişimine zemin hazırlarken; aynı zamanda romatolojik hastalıkların daha sinsi ve atipik seyretmesine neden olmaktadır 4,5.
- Bağışıklık Sistemindeki Değişiklikler: Yaşlanma ile birlikte bağışıklık sisteminde meydana gelen değişiklikler, inflamatuvar yanıt dengesini bozarak romatolojik hastalıkların gelişimini ve klinik seyrini etkilemektedir.
- İmmün yanıtın düzenlenmesindeki bozulma ve inflamasyon kontrolünün zayıflaması, hastalıkların daha silik ve atipik bulgularla seyretmesine yol açar. Ayrıca enfeksiyon–inflamasyon dengesindeki değişim, klinik değerlendirmede yanıltıcı olabilir 3.
- Kas İskelet Sistemi Değişiklikleri: Yaşlanma sürecinde kas-iskelet sisteminde yapısal ve fonksiyonel değişiklikler meydana gelir. Eklem kıkırdağında dejenerasyon, eklem yüzeylerinde aşınma ve sinovyal sıvı üretiminde azalma dejeneratif süreçlerin temelini oluşturur.
- Kas kütlesinde ve gücünde azalma (sarkopeni), eklem stabilitesini bozarak yük dağılımında değişimlere neden olmaktadır. Bu değişiklikler osteoartrit gelişimini hızlandırmakta, inflamatuvar süreçlerin etkisini artırmakta ve yaşlı hastalarda daha ağır klinik seyir ve belirgin fonksiyon kaybına yol açmaktadır 6.
- Komorbid Hastalıklar ve Sistemik Etkileşimleri: Yaşlı hastalarda romatolojik hastalıklar sıklıkla diğer kronik hastalıklarla birlikte görülür. Artmış komorbidite yükü, hastalıkların klinik prezentasyonunu ve yönetimini doğrudan etkilemektedir.
- Kardiyovasküler hastalıklar, diyabet ve böbrek hastalıkları gibi durumlar inflamatuvar süreçlerle etkileşime girerek hastalığın seyrini değiştirebilir. Kronik inflamasyon ile ateroskleroz arasındaki ilişki, romatolojik hastalıkların sistemik etkilerini daha belirgin hale getirmektedir 3.
- Geriatrik Sendromlar ve Kırılganlık (Frailty): Kırılganlık, yaşlı hastalarda romatolojik hastalıkların prognozunu belirleyen temel faktörlerden biridir. Fizyolojik rezervde azalma ve stres yanıtının zayıflaması, hastaların hastalık toleransını azaltmaktadır.
- Romatolojik hastalıklar ise bu süreci hızlandırarak kas kaybı, mobilite azalması ve artmış enerji tüketimine neden olur.
- Bu nedenle romatolojik hastalıklar ile kırılganlık arasında çift yönlü bir ilişki bulunmaktadır ve bu durum hastaların genel sağlık durumunu belirgin şekilde etkilemektedir 3,7.
- Metabolik ve Hormonal Değişiklikler: Yaşlanma ile ortaya çıkan metabolik ve hormonal değişiklikler, romatolojik hastalıkların gelişimini ve seyri üzerine etkilidir.
- Kemik mineral yoğunluğunda azalma, kas gücünde düşüş ve metabolik dengesizlikler kas-iskelet sistemi üzerinde olumsuz etkiler oluşturur. Bu değişiklikler hastalık gelişimine yatkınlığı artırmakta ve mevcut hastalıkların daha ağır seyretmesine neden olmaktadır 8.
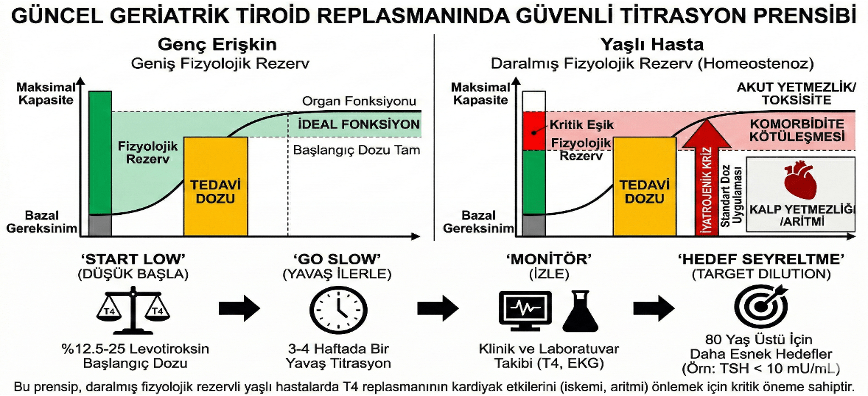
- Farmakolojik Değişiklikler ve Tedaviye Etkisi: Yaşlanma süreci, ilaçların farmakokinetik ve farmakodinamik özelliklerini etkileyerek tedaviye verilen yanıtı değiştirmektedir. Karaciğer ve böbrek fonksiyonlarındaki azalma, ilaçların yarı ömürlerinin uzamasına ve yan etki riskinin artmasına yol açar.
- Romatolojik hastalıkların tedavisinde ilaç seçimi ve doz ayarlaması sürecinde bireyselleştirilmiş yaklaşımlar gereklidir 9.
Yaşlı Hastalarda Değişen Romatolojik Hastalık Spektrumu ve Klinik Etkileri
Yaşlanma süreciyle birlikte romatolojik hastalıkların yalnızca sıklığı değil, aynı zamanda hastalık şiddeti, klinik seyri ve hastaya olan etkileri de belirgin şekilde değişmektedir. Bu değişiklikler; immün sistemdeki yeniden yapılanma, kronik inflamasyon artışı ve fizyolojik rezervde azalma ile yakından ilişkilidir. Aynı hastalık, yaşlı bireylerde genç bireylere kıyasla tamamen farklı bir klinik tablo ile prezente olabilir.
- Geriatrik hastalarda romatolojik hastalıkların değerlendirilmesinde temel yaklaşım; hangi hastalıkların daha ağır seyrettiği, hangilerinin atipik prezentasyon gösterdiği ve hangilerinin daha hafif klinik seyir izlediğinin belirlenmesidir. Klinik değerlendirmede hastalığın tanısından ziyade hastaya olan etkisi ön planda tutulmalıdır 1,3.
Yaşlılıkta Yeni Ortaya Çıkan Romatolojik Hastalıklar Nelerdir?
Polimiyaljia Romatika: Genellikle 50 yaş ve üzerinde ortaya çıkan, ileri yaşa özgü inflamatuvar bir hastalıktır.
- En sık omuz ve kalça kuşağında ağrı ve belirgin sabah tutukluğu ile karakterizedir.
- Yaşlı hastalar çoğunlukla ağrıdan ziyade hareket kısıtlılığından yakınır.
- Klinik olarak bilateral omuz ağrısı, 45 dakikadan uzun süren sabah tutukluğu, üst ekstremite hareketlerinde kısıtlılık ve günlük aktivitelerde azalma ön plandadır.
- Eritrosit sedimentasyon hızı ve C-reaktif protein düzeyleri sıklıkla yüksektir.
- Düşük doz kortikosteroid tedavisine dramatik yanıt vermesi tanı açısından önemli bir ipucudur.
- Polimiyalji romatika ile temporal arterit birlikteliği sık olduğundan, baş ağrısı ve görsel semptomlar mutlaka sorgulanmalıdır 9.
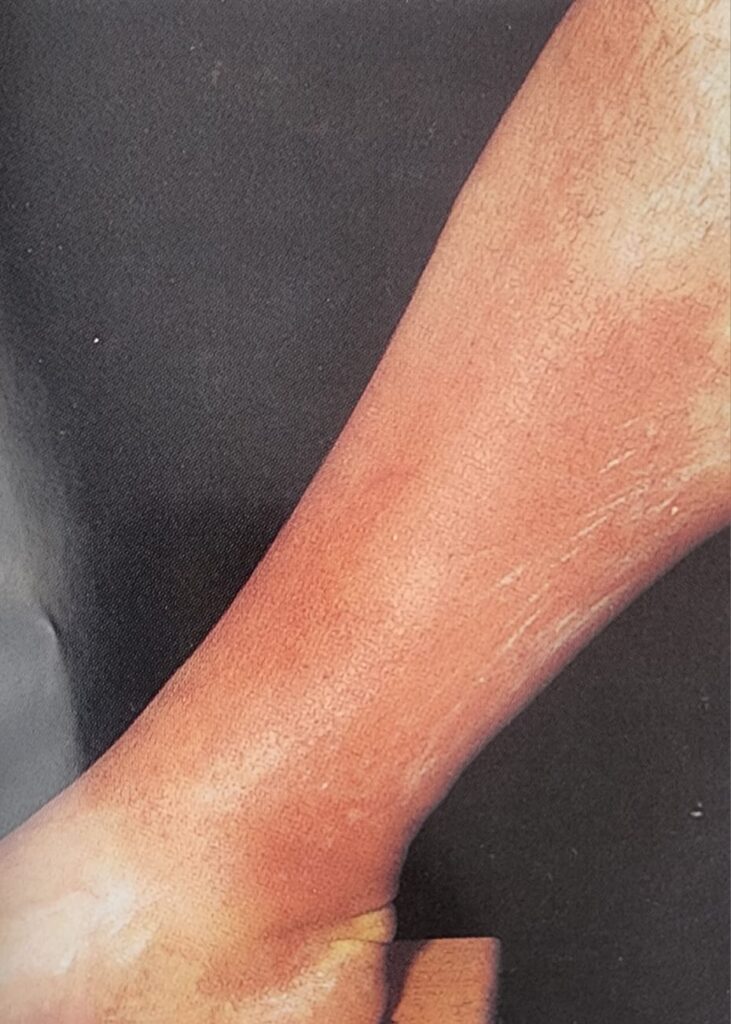
Dev Hücreli Arterit (Temporal Arterit): İleri yaşlarda görülen büyük damar vaskülitlerinden biridir ve genellikle 50 yaş üzeri bireylerde ortaya çıkar.
- Hastalık sıklıkla yeni başlangıçlı baş ağrısı ile prezente olur; çene kladikasyonu, saçlı deride hassasiyet ve görme bozuklukları eşlik edebilir.
- Görme kaybı en ciddi ve genellikle geri dönüşümsüz komplikasyondur.
- Yaşlı hastalarda yeni gelişen baş ağrısı varlığında dev hücreli arterit mutlaka akla gelmelidir.
- Polimiyaljia romatika ile sık birliktelik göstermesi nedeniyle ayrıntılı klinik değerlendirme gereklidir 10.
Yaşlılıkla birlikte etkisi artan romatolojik hastalıklar hangileridir?
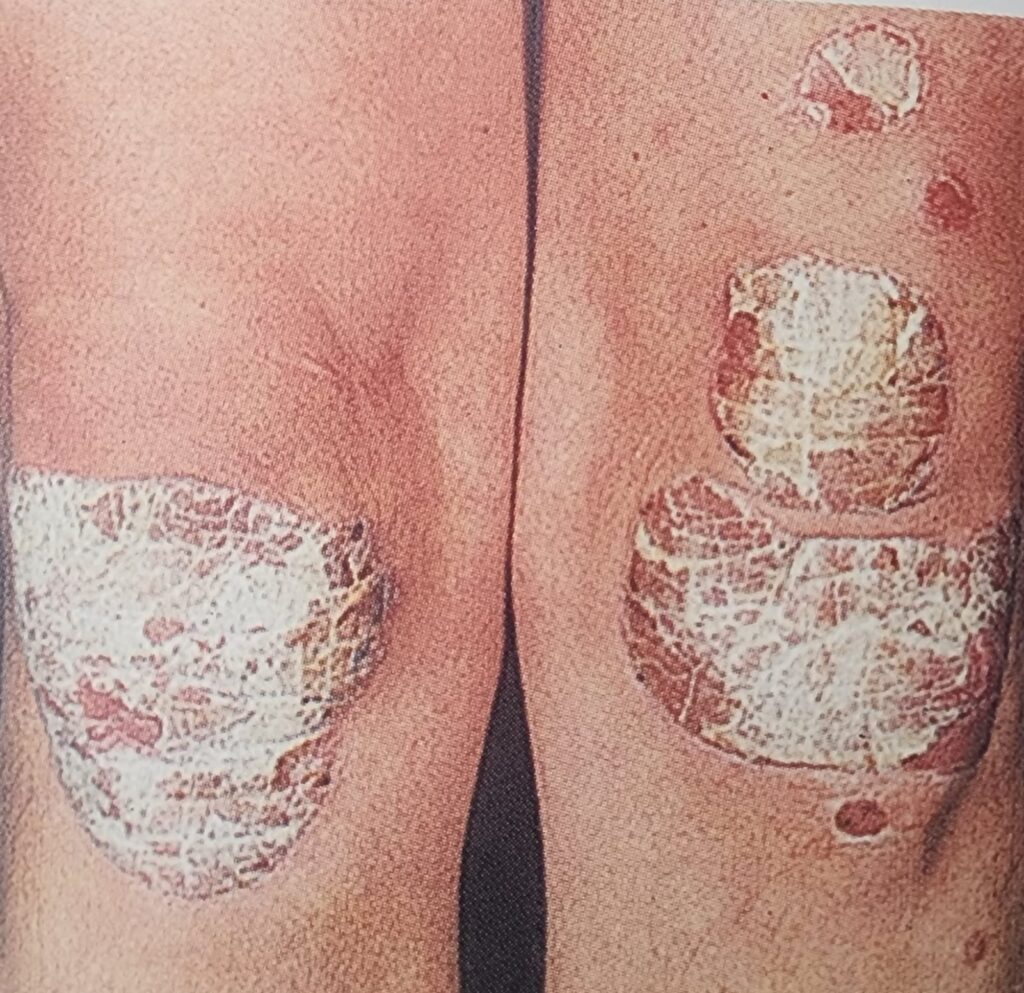
Osteoartrit: Yaşlı popülasyonda en sık görülen romatolojik hastalıktır.
- En sık diz, kalça ve el eklemlerini tutar.
- Mekanik karakterde, hareketle artan ve istirahatle azalan ağrı ile seyreder.
- Zamanla eklem hareketlerinde kısıtlılık ve deformite gelişir.
- Hastalığın ilerlemesiyle mobilitede azalma, kas gücünde düşüş ve sarkopeni gelişerek düşme riskini artırır ve bağımsız yaşamı kısıtlar.
- Osteoartrit, yaşlı hastalarda fonksiyonel kapasiteyi doğrudan etkileyen önemli bir sağlık sorunudur 11,12.
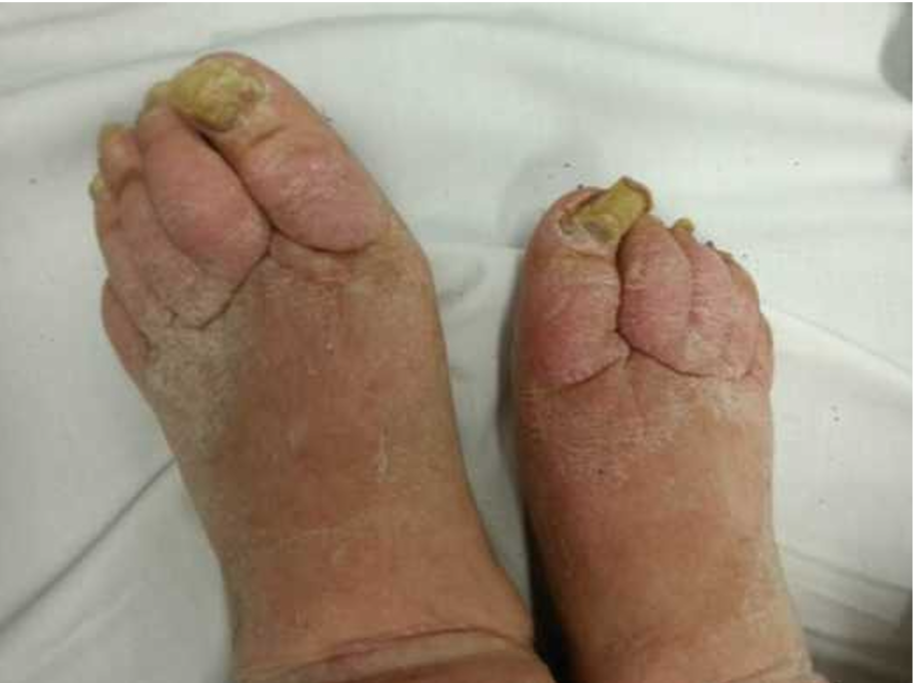
Gut Artriti: Ürik asit kristallerinin eklem içinde birikmesi sonucu gelişen inflamatuvar bir hastalıktır ve yaşla birlikte sıklığı artar.
- Genç hastalarda tipik olarak birinci metatarsofalangeal eklem tutulumu görülürken, yaşlı hastalarda daha atipik eklem tutulumları izlenebilir.
- Hastalık yaşlılarda daha kronik seyredebilir ve tofüs oluşumu daha sık görülür.
- Böbrek hastalıkları, diüretik kullanımı ve metabolik bozukluklar gelişim riskini artırır.
- Yaşlı hastalarda akut eklem ağrısı değerlendirilirken gut artriti mutlaka ayırıcı tanıda düşünülmelidir 13.
Romatoid Artrit: Yaşlı hastalarda romatoid artrit farklı klinik özellikler gösterebilir.
- Geç başlangıçlı romatoid artrit genellikle daha ani başlar ve büyük eklemleri tutma eğilimindedir.
- Geç başlangıçta sistemik inflamasyon bulguları daha belirgin olabilir ve klasik küçük eklem tutulumu her zaman ön planda olmayabilir.
- Bu durum tanıda gecikmeye yol açabilir ve hastalığın ilerlemesine bağlı fonksiyon kaybı gelişebilir 1,3.
Osteoporoz: Kemik mineral yoğunluğunda azalma ile karakterize olup yaşlı popülasyonda oldukça yaygındır.
- Genellikle asemptomatik seyretmekte ve ilk bulgu kırık gelişimi olabilmektedir.
- Özellikle vertebra ve kalça kırıkları mortalite ve morbiditeyi artırır.
- Hormonal değişiklikler ve özellikle postmenopozal dönemde östrojen azalması osteoporoz gelişiminde önemli rol oynar.
- Bu nedenle osteoporoz yalnızca bir kemik hastalığı değil, yaşam kalitesi ve yaşam süresini etkileyen önemli bir durumdur 14.
Yaşlılıkla birlikte etkisi azalan romatolojik hastalıklar var mıdır?
Sistemik Lupus Eritematozus: Genellikle genç kadınlarda görülen bu otoimmün hastalığın ileri yaşta başlangıcı nadirdir.
- Yaşlı hastalarda görüldüğünde daha atipik bir klinik seyir izler ve klasik organ tutulumları daha az belirgindir.
- Halsizlik, kilo kaybı ve hafif eklem ağrıları gibi nonspesifik semptomlar ön planda olabilir. Bu durum tanıda gecikmelere neden olabilmektedir 1.
Spondiloartropatiler: Genellikle genç yaşta başlayan bu hastalık grubu ileri yaşlarda nadir görülür.
- İnflamatuvar sırt ağrısı ve sabah tutukluğu temel klinik özelliklerdir.
- Yaşlı hastalarda sırt ağrısının çoğunlukla mekanik nedenlere bağlı olması nedeniyle ayırıcı tanı dikkatli yapılmalıdır.
- Bu hastalıklar ileri yaş grubunda nadir görülmeleri nedeniyle tanısal değerlendirmede daha geri planda yer alır 1.
Yaşlılardaki Romatolojik Durumların Acil Servis Değerlendirmesi
Acil serviste yaşlı hastalarda romatolojik açıdan değerlendirme, genç erişkinlere kıyasla daha karmaşıktır. Yaşlı popülasyonda komorbidite yükü, polifarmasi ve kırılganlık (frailty) sıklıkla birlikte bulunmakta; inflamatuvar romatolojik hastalıklar ise çoğu zaman klasik klinik bulgularla prezente olmamaktadır.
Düşme, deliryum, fonksiyon kaybı, yeni gelişen immobilite ve açıklanamayan ağrı gibi sık karşılaşılan semptom ve bulgular, altta yatan romatolojik hastalıkları maskeleyebilir.
Acil serviste ilk yaklaşım, yalnızca eklem ağrısını değerlendirmekten ziyade başvurunun enfeksiyon, vaskülit kaynaklı iskemi, ilaç toksisitesi veya yeni gelişen fonksiyon kaybı ile ilişkili olup olmadığını belirlemeye odaklanmalıdır 3.
Acil servis yaklaşımının temeli, öncelikle hayatı tehdit eden durumların dışlanmasıdır.
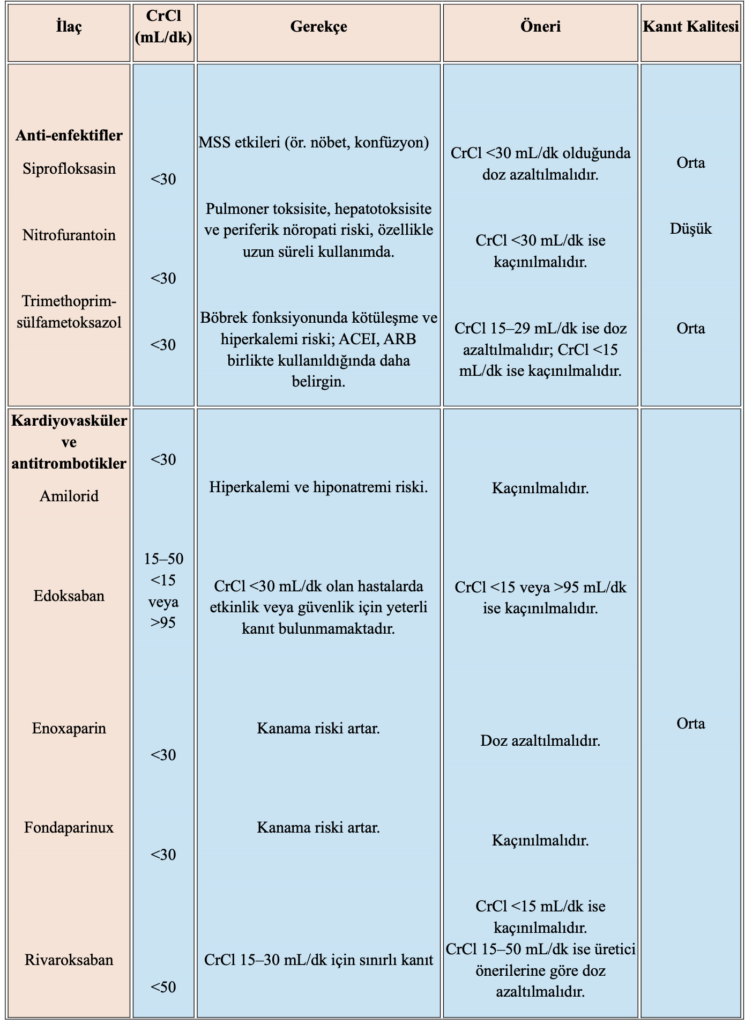
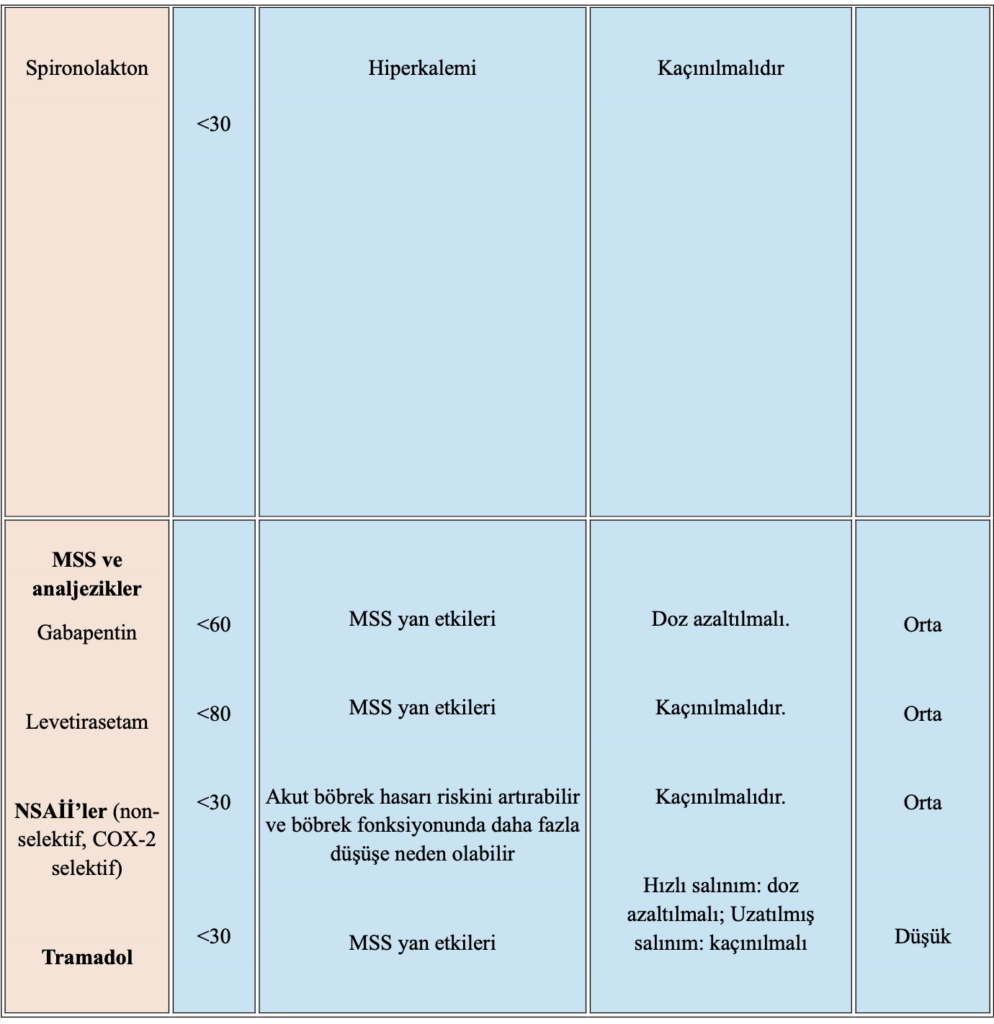
İlk değerlendirmede vital bulgular, bilinç durumu, yeni gelişen yürüme bozukluğu, düşme öyküsü, immünsupresyon varlığı, yakın dönemde başlanan veya kesilen steroid ve diğer romatolojik tedaviler ile mevcut ilaç kullanımı birlikte değerlendirilmelidir. Ayrıca eşlik eden geriatrik sendromlar, polifarmasi ve yüksek riskli ilaç kullanımı (steroidler, nonsteroid antiinflamatuar ilaçlar, biyolojik ajanlar vb.), kısa dönem olumsuz sonuçları artırarak acil serviste uygulanacak tedavinin güvenliğini doğrudan etkileyebilmektedir 15.
- Acil serviste yapılan en önemli hatalardan biri, yaşlı hastalarda sıcak, şiş ve ağrılı eklemin yalnızca romatizmal hastalık alevlenmesi olarak değerlendirilmesidir.
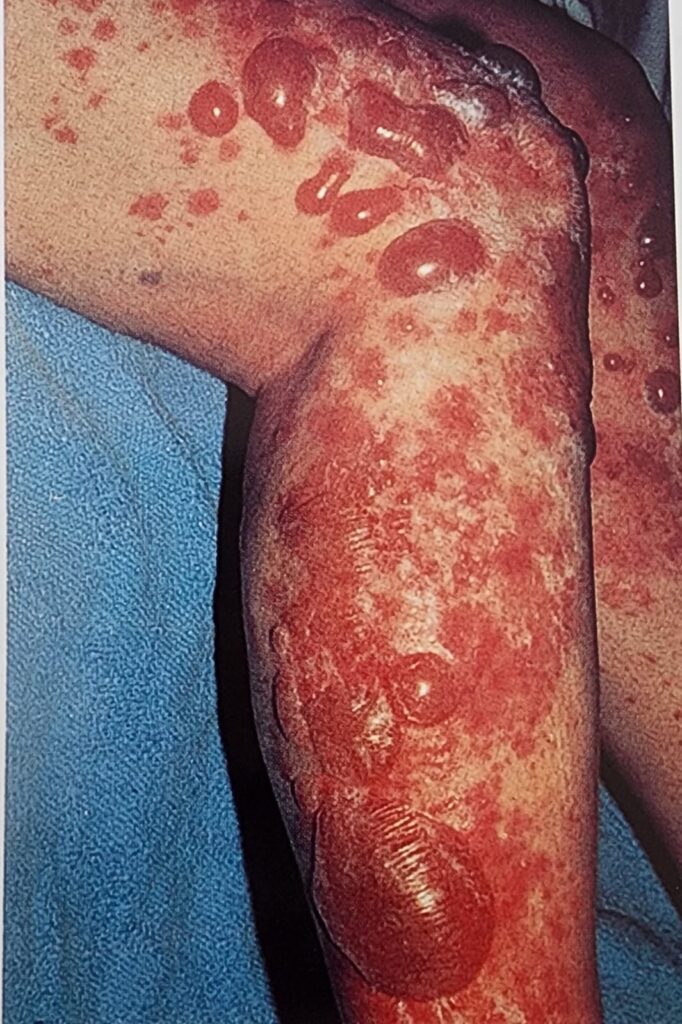
Ayırıcı tanıda öncelikle dışlanması gereken durum septik artrittir. İleri yaşta yüksek mortalite ve morbiditeye sahip olan bu tablo, acil tanı ve tedavi gerektirir. Gecikme; sepsis, kalıcı eklem hasarı ve ölüm riskinde artışa yol açabilir. Bu nedenle erken eklem aspirasyonu, sinovyal sıvı analizi, uygun antibiyotik tedavisi ve gerektiğinde cerrahi kaynak kontrolü kritik öneme sahiptir.
- İmmünsupresif tedavi alan yaşlı hastalarda enfeksiyon bulgularının silik olabileceği, ateş yanıtının baskılanabileceği ve laboratuvar bulgularının yanıltıcı olabileceği unutulmamalıdır. Özetle, acil serviste monoartrit değerlendirmesinde temel yaklaşım “önce septik artriti dışla, sonra inflamasyonu tanımla” şeklinde olmalıdır 16.
Septik artrit ayırıcı tanısında kristal artritler de önemli bir yer tutar. Ürik asit veya kalsiyum pirofosfat kristallerinin eklemde birikimi ile oluşan bu hastalıklar, özellikle ileri yaşta sık görülür ve septik artriti taklit edebilir. Nadiren iki durum birlikte de bulunabilir.
- Bu nedenle akut mono- veya oligoartrit ile başvuran hastalarda kristal artrit düşünülse dahi eklem aspirasyonu uygulanmalıdır.
- Tedavide kullanılan nonsteroid antiinflamatuar (NSAİ) ilaçlar, kolşisin ve glukokortikoidler yaşlı hastalarda böbrek fonksiyon bozukluğu, gastrointestinal kanama ve ilaç etkileşimleri açısından dikkatle değerlendirilmelidir.
- Bu hasta grubunda standart tedavi yaklaşımlarından ziyade bireyselleştirilmiş tedavi planları tercih edilmelidir 13,17.
Acil serviste gözden kaçırılmaması gereken önemli bir diğer durum dev hücreli arterit ve ilişkili polimiyaljia romatikadır.
- Elli yaşın üstündeki hastalarda yeni başlangıçlı baş ağrısı, çene kladikasyonu, saçlı deri hassasiyeti, ani görme azalması veya diplopi varlığında bu tanılar mutlaka akla gelmelidir.
- Dev hücreli arterit, görmeyi tehdit eden bir vaskülit olup erken dönemde yüksek doz glukokortikoid tedavisinin başlanması kalıcı görme kaybını önlemek açısından kritik öneme sahiptir.
- Polimiyaljia romatika genellikle daha subakut seyretmekle birlikte, eşlik eden dev hücreli arterit açısından baş ağrısı ve görsel semptomlar mutlaka sorgulanmalıdır.
- Yüksek eritrosit sedimentasyon hızı (ESR) ve C-reaktif protein (CRP) düzeyleri ile birlikte klinik şüphe varlığında ampirik tedavi geciktirilmemelidir 18,19.
İleri yaştaki hastalarda büyük eklemleri tutan ağrı ve beklenenden yüksek akut faz reaktanları (AFR) varlığında yalnızca dejeneratif hastalık düşünülerek semptomatik tedavi verilmesi önemli bir hatadır.
Geç başlangıçlı romatoid artrit akut semptomlarla başvurabilir, büyük ve proksimal eklemleri daha sık tutabilir ve daha düşük seropozitiflik gösterebilir. Bu durum osteoartrit gibi hastalıklarla karışarak tanıda gecikmeye neden olabilir. Ayrıca yaşlı hastalarda romatoid artrit varlığının, daha yüksek komorbidite ve artmış hastane yatış oranları ile ilişkili olduğu bildirilmiştir 20.
Yaşlı romatoloji hastalarında acil serviste yaklaşımın önemli bir bileşeni de ilaç güvenliğidir. Romatolojik tedaviler, biyolojik ajanlar, steroidler, antikoagülanlar, diüretikler ve analjeziklerin kombinasyonu hem başvuru semptomlarını hem de tedavi risklerini önemli ölçüde etkileyebilir.
- Bu nedenle acil serviste yalnızca “hangi ilaçlar kullanılıyor?” sorusu değil, aynı zamanda “hangi ilaçlar mevcut klinik tabloyu ağırlaştırıyor?” sorusu da sorulmalıdır.
NSAİ ilaçlara başlanmadan önce böbrek fonksiyonları, kalp yetmezliği ve kanama riski, steroid tedavisinden önce enfeksiyon, hiperglisemi ve deliryum riski, kolşisin kullanımında ise böbrek fonksiyon bozukluğu ve ilaç etkileşimleri dikkatle değerlendirilmelidir 21.
Son söz olarak …
Yaşlı hastalarda romatolojik hastalıkların acil servis değerlendirmesi; atipik klinik prezentasyon, artmış komorbidite yükü ve polifarmasi nedeniyle genç hastalara kıyasla daha karmaşıktır.
Bu hasta grubunda başvurular çoğunlukla klasik eklem bulgularından ziyade fonksiyon kaybı, düşme, deliryum ve genel durum bozukluğu gibi nonspesifik semptomlarla olabilir.
Acil serviste yaklaşımın temeli, romatolojik hastalığın tanısını koymaktan önce hayatı tehdit eden durumların dışlanmasıdır.
Yaşlı hastalarda romatolojik hastalık şüphesinde temel yaklaşım enfektif ve vaskülitik acillerin öncelikle dışlanması, ardından inflamatuvar ve dejeneratif nedenlerin sistematik olarak değerlendirilmesi şeklinde olmalıdır.
Tedavi planı ise hastanın genel durumu, mevcut komorbiditeleri ve kullandığı ilaçlar göz önünde bulundurularak bireyselleştirilmelidir.
Kaynaklar
- Levinson J, Buehring B. Pitfalls and pearls in diagnosing inflammatory arthritis in older patients. Joint Bone Spine. 2024 Dec;91(6):105719.
- Agarwal, Avarna; Padhan, Prasanta. Rheumatic diseases in the elderly: Challenges and management. Journal of Integrative Medicine and Research 2(3):p 202-205, Jul–Sep 2024.
- van Onna M, Boonen A. Challenges in the management of older patients with inflammatory rheumatic diseases. Nat Rev Rheumatol. 2022 Jun;18(6):326-334.
- Fulop T, Larbi A, Pawelec G, Khalil A, Cohen AA, Hirokawa K, Witkowski JM, Franceschi C. Immunology of Aging: the Birth of Inflammaging. Clin Rev Allergy Immunol. 2023 Apr;64(2):109-122.
- Franceschi C, Garagnani P, Parini P, Giuliani C, Santoro A. Inflammaging: a new immune-metabolic viewpoint for age-related diseases. Nat Rev Endocrinol. 2018 Oct;14(10):576-590.
- Salaffi F, Farah S, Di Carlo M. Frailty syndrome in rheumatoid arthritis and symptomatic osteoarthritis: an emerging concept in rheumatology. Acta Biomed. 2020 May 11;91(2):274-296.
- Lieber SB, Wysham KD, Sattui SE, Yung R, Misra D. Frailty and rheumatic diseases: evidence to date and lessons learned. Lancet Rheumatol. 2024 Dec;6(12):e881-e891.
- Cruz-Jentoft AJ, Bahat G, Bauer J, Boirie Y, Bruyère O, Cederholm T, Cooper C, Landi F, Rolland Y, Sayer AA, Schneider SM, Sieber CC, Topinkova E, Vandewoude M, Visser M, Zamboni M; Writing Group for the European Working Group on Sarcopenia in Older People 2 (EWGSOP2), and the Extended Group for EWGSOP2. Sarcopenia: revised European consensus on definition and diagnosis. Age Ageing. 2019 Jan 1;48(1):16-31.
- Florescu MM, Bobircă F, Florescu A, Pădureanu V, Bobircă A, Ciurea PL, Criveanu C, Florescu LM, Muşetescu AE. Polymyalgia rheumatica: An update (Review). Exp Ther Med. 2023 Oct 5;26(6):543.
- Shahid F, Farooq H, Abeer H, Mahmood GM, Sheikh H, Ameer MZ, Fatima L, Ameer F, Amjad Z, Ahmad TZ, Rehman G, Rehman AU. The Association of Polymyalgia Rheumatica and Giant Cell Arteritis With COVID-19 Vaccination: A Systematic Review. Clin Med Insights Arthritis Musculoskelet Disord. 2026 Jan 19;19:11795441251414673.
- Motta F, Sica A, Selmi C. Frailty in Rheumatic Diseases. Front Immunol. 2020 Oct 29;11:576134. doi: 10.3389/fimmu.2020.576134.
- Johnston CB, Dagar M. Osteoporosis in Older Adults. Med Clin North Am. 2020 Sep;104(5):873-884.
- FitzGerald JD, Dalbeth N, Mikuls T, Brignardello-Petersen R, Guyatt G, Abeles AM, Gelber AC, Harrold LR, Khanna D, King C, Levy G, Libbey C, Mount D, Pillinger MH, Rosenthal A, Singh JA, Sims JE, Smith BJ, Wenger NS, Bae SS, Danve A, Khanna PP, Kim SC, Lenert A, Poon S, Qasim A, Sehra ST, Sharma TSK, Toprover M, Turgunbaev M, Zeng L, Zhang MA, Turner AS, Neogi T. 2020 American College of Rheumatology Guideline for the Management of Gout. Arthritis Care Res (Hoboken). 2020 Jun;72(6):744-760.
- Morin SN, Leslie WD, Schousboe JT. Osteoporosis: A Review. JAMA. 2025 Sep 9;334(10):894-907.
- Gunaga S, Carpenter CR, Kennedy M, Southerland LT, Lo AX, Lee S, Swan K, Mowbray F, Skains RM, Hogan TM, Casey MF, Ouchi K, George NR, de Wit K, Gettel CJ, Selman K, Ragsdale LC, Chary AN, van Oppen JD, Arendts G, Maddow CL, Hunold KM, Tyler KR, Khoujah D, Hwang U, Liu S. A Model for Developing Subspecialty Clinical Practice Guidelines: The Geriatric Emergency Department Guidelines 2.0. J Am Coll Emerg Physicians Open. 2025 Sep 16;6(6):100247.
- He M, Arthur Vithran DT, Pan L, Zeng H, Yang G, Lu B and Zhang F (2023) An update on recent progress of the epidemiology, etiology, diagnosis, and treatment of acute septic arthritis: a review. Front. Cell. Infect. Microbiol. 13:1193645.
- Pascart T, Filippou G, Lioté F, Sirotti S, Jauffret C, Abhishek A. Calcium pyrophosphate deposition disease. Lancet Rheumatol. 2024 Nov;6(11):e791-e804.
- Buttgereit F, Matteson EL, Dejaco C. Polymyalgia Rheumatica and Giant Cell Arteritis. JAMA. 2020 Sep 8;324(10):993-994.
- Bilton EJ, Mollan SP. Giant cell arteritis: reviewing the advancing diagnostics and management. Eye (Lond). 2023 Aug;37(12):2365-2373.
- Risal UP, Bhattarai U. Late-Onset Rheumatoid Arthritis (LORA): A Diagnostic and Therapeutic Challenge Among Older Patients Visiting a Poorly Resourced Health-Care Setting. Mediterr J Rheumatol. 2024 Dec 31;35(4):573-578.
- Skains RM, Koehl JL, Aldeen A, Carpenter CR, Gettel CJ, Goldberg EM, Hwang U, Kocher KE, Southerland LT, Goyal P, Berdahl CT, Venkatesh AK, Lin MP. Geriatric Emergency Medication Safety Recommendations (GEMS-Rx): Modified Delphi Development of a High-Risk Prescription List for Older Emergency Department Patients. Ann Emerg Med. 2024 Sep;84(3):274-284.