Bası yaraları başlangıcı basit olup genelde gözden kaçan; ileri evre de ise sepsise neden olabilen geniş doku nekrozları ve komplikasyonlara yol açabilen sağlık sisteminin önemli bir sorunudur. Her hekimin bası yarası nedenlerini bilmesi ve önlemler almaya yönlendirmesiyle, erken evre de saptanan bası yaraları geri döndürülebilir olmaktadır. Tanıyı erken koyabilmek ve erken önlem ve tedavi çalışmaları ile bası yaralarının prevelansı azaltılabilir.
1873’te Sir James Paget, basınç ülserlerinin oluşumunu oldukça iyi tanımlamıştır ve bu tanımlama bugün hala geçerli kabul edilmektedir [1]. Bu görüşe göre basınç yaralanmaları, yumuşak dokuya lokal kan akışını uzun süre bozmaya yetecek kadar uygulanan sabit basınçtan kaynaklanır. Bu dış basınç, içeri akışı bozmak için arteriyel kılcal damar basıncından (32 mm Hg) daha yüksek olmalı ve akışın geri dönüşünü uzun süre engellemek için venöz kılcal damar kapanma basıncından (8-12 mm Hg) daha büyük olmalıdır. Dokular kısa süreler için yüksek basınçlara dayanma kapasitesine sahiptir. Ancak kılcal dolum basıncının biraz üzerindeki basınçlara uzun süre maruz kalmak, doku nekrozu ve ülserasyona doğru bir sarmal başlatır [2]. Tetikleyici olay ise dokuların; şilte, tekerlekli sandalye minderi, yatak rayı veya başka bir yüzey gibi harici bir nesneye karşı sıkıştırılmasıdır.
Kesme kuvvetleri ve sürtünme, basıncın etkilerini ağırlaştırır ve yaralanma mekanizmasının önemli bileşenleridir [3]. İnkontinansı olan bir hastada maserasyon meydana gelebilir ve bu da cildi yaralanmaya yatkın hale getirir. Basınç, kesme kuvvetleri ve sürtünme, mikro dolaşımın tıkanmasına ve bunun sonucunda iskemiye neden olur, bu da iltihaplanma ve doku anoksisine yol açar. Doku anoksisi hücre ölümüne, nekroza ve ülserasyona yol açar.
Hastanede yatan hastalarda rapor edilen basınç yaralanması olguların insidansı %2,7 ile %29 arasında değişmektedir. Hastanede yatan hastalarda rapor edilen prevalans ise %3,5 ile %69 arasında değişmektedir [4]. Yoğun bakım ünitelerindeki hastalarda, %33’lük bir insidans ve %41’lik bir prevalans oranlarıyla basınç yaralanması riski daha yüksektir [5]. Basınç yaralanmaları paraplejik tüm hastaların %7-8’inde doğrudan ölüm nedeni olarak listelenmektedir [6]. Her yıl yaklaşık 60.000 kişi basınç yaralanmalarının komplikasyonlarından ölmektedir [7]. Kronik basınç yaralanması olan hastalarda en sık görülen ölüm nedenleri, böbrek yetmezliği ve amiloidozdur. Genel olarak yeni bir basınç yaralanması gelişen ve yaralanmanın iyileşmediği hastalarda mortalite daha yüksektir.
75 yaş üstü hastalarda, hastane kaynaklı bası yaralarının yaygınlık oranlarının %0’dan %46’ya, insidansın %4,8’den %15.7’e yükseldiği rapor edilmiştir [8].
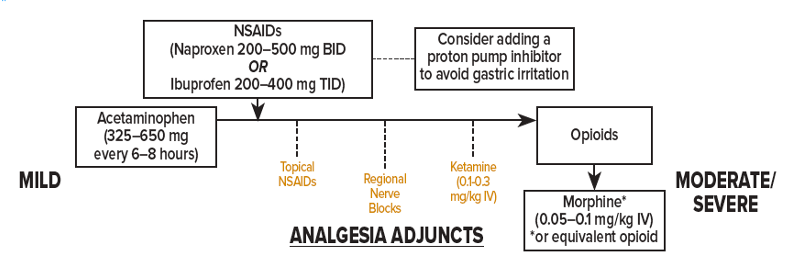
Hastane yatışı olan hastaların %40’ı acil servis üzerinden interne edilmektedir [9]. Bu durumda önlemlerin acil serviste başlamasını gerektirmektedir. Acil serviste bekleme süresinin uzaması, bası yarası olan veya risk grubu yüksek olan hastaların; acil serviste bası yarası önlemleri alınmalıdır ve bakımı sağlanmalıdır [10]. Acil serviste sürekli pozitif havayolu basıncı (CPAP) tedavisi almakta olan nefes darlığı hastalarının oturur pozisyonda olup, yerçekiminden dolayı kayma hareketlerinin olması sakrum üzerine binen yükü arttırır. Acil serviste kullanılan nazal maske oksijen ekipmanları, kateter, iğne kılıfları, elektrotlar, bilinç durumu iyi olmayan hastalar için bası yarası riski oluşturmaktadır. Bu hastalar düzenli kontrol edilmeli ve bakımları yapılmalıdır [10].
Basınç yaralanmaları tipik olarak tutulumun yeri ve derinliği açısından tanımlanır. Kalça ve kalça bölgeleri tüm basınç yaralanmalarının %70’ini oluşturur; iskiyal tüberosit, trokanterik ve sakral bölgeler en yaygın olanlardır [11] . Alt ekstremiteler tüm basınç yaralanmalarının ek bir %15-25’ini oluşturur; malleol, topuk, patellar ve pretibial bölgeler en yaygın olanlardır. Basınç yaralanmalarının geri kalan küçük yüzdesi, uzun süre kesintisiz basınca maruz kalan herhangi bir yerde meydana gelebilir [11]. Burun, çene, alın, oksiput, göğüs, sırt ve dirsek, basınç yaralanmalarının en sık görüldüğü bölgeler arasındadır.
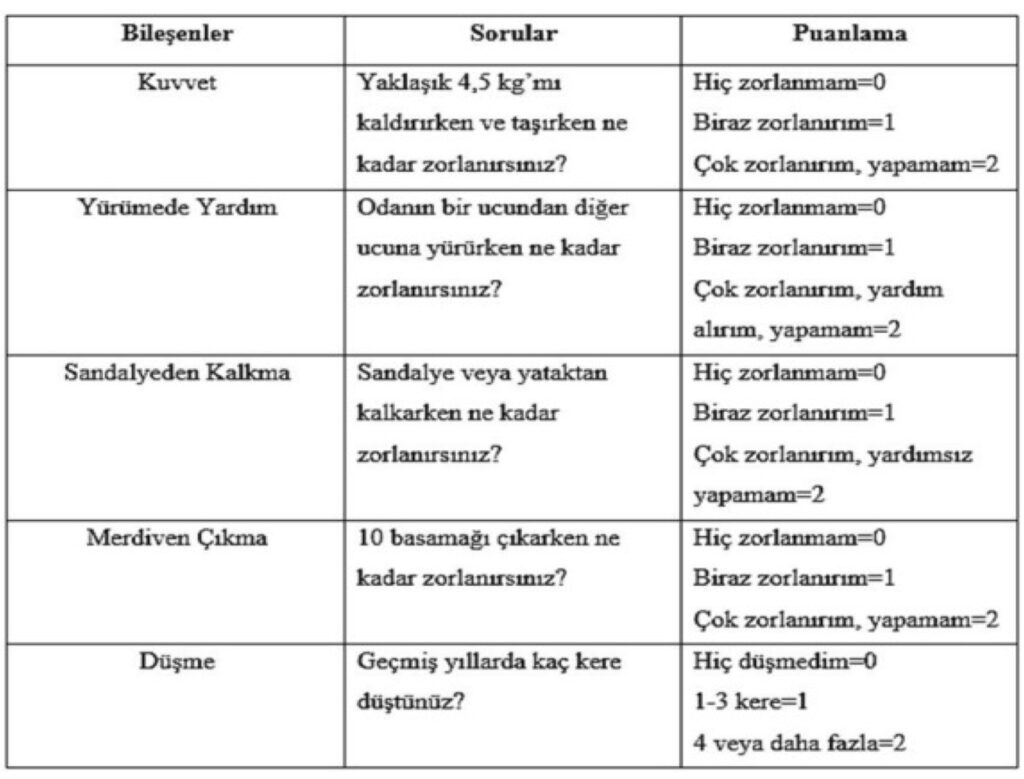
Braden Risk Ölçeği: En yaygın olarak kullanılan risk değerlendirme aracıdır. Ölçek, 1987 yılında Nancy Bergstrom, Barbara J. Braden ve arkadaşları tarafından basınç yarası riski olan hastaların erken tanılanması için geliştirilmiştir. Duyusal algılama, nemlilik, aktivite, hareket, beslenme durumu, sürtünme ve yırtılma olmak üzere 6 maddeden oluşmaktadır. Sürtünme ve yırtılma maddesi 1-3, diğer maddeler ise 1-4 arasında puanlandırılmaktadır. Ölçekten alınabilecek en düşük puan 6, en yüksek puan 23’tür (12). Hastalar Braden Ölçeği risk sınıflamasına göre yüksek riskli (12 puan ve altı), orta derecede riskli (13-14 puan), düşük riskli (15-16 puan, 75 yaş üzerindekiler için 15-18 puan) olarak değerlendirilmektedir.
Teşhis ve tedavi amacıyla, basınç yaralanmasının NPUAP (National Pressure Ulcer Advisory Panel ) [13] tarafından yayınlanan sisteme göre aşağıdaki şekilde evrelendirilmesi yararlı olacaktır:
- Evre 1 basınç yaralanması – Sağlam deride solmayan eritem.
- Evre 2 basınç yaralanması – Açık dermis ile kısmi kalınlıkta cilt kaybı.
- Evre 3 basınç yaralanması – Tam kat cilt kaybı, kas tendon ve kemiklere henüz ulaşmamış yara.
- Evre 4 basınç yaralanması – Tam kat deri ve doku kaybı, kas tendon ve kemiklere ulaşmıştır. Osteomiyelite yol açabilir.
- Evrelendirilemeyen basınç yaralanması – Yara tabanı eskar ve eksüda ile kaplı olduğu için evrelendirilemez, mevcut eskar ve eksüda kaldırılarak yaranın gerçek derinliği ve evresine ulaşılabilir.
- Derin basınç yaralanması – Sağlam deri üzerinde kalıcı, solmayan koyu kırmızı, kestane rengi veya mor renk değişikliği vardır. Basınç ve yırtılma etkisiyle cilt altı yumuşak dokuda hasarlanma ortaya çıkar.
Yara değerlendirmesi ve tedavisinin genel prensipleri şunlardır:
- Yara bakımı genel olarak ameliyatsız ve ameliyatlı yöntemlere ayrılabilir.
- Evre 1 ve 2 basınç yaralanmalarında yara bakımı genellikle konservatiftir.
- Evre 3 ve 4 lezyonlar için cerrahi müdahale (ör; flep rekonstrüksiyonu) gerekli olabilir, ancak bu lezyonların bir kısmının eşlik eden tıbbi problemler nedeniyle konservatif olarak tedavi edilmesi gerekir.
Basınç yaralanmalarının başarılı tıbbi tedavisi aşağıdaki temel ilkelere dayanır:
- Basıncın azaltılması
- Nekrotik ve cansızlaşmış dokunun yeterli şekilde debridmanı
- Enfeksiyonun kontrolü
- Titiz yara bakımı
Basınç yaralanmasının cerrahi olarak rekonstrüksiyonu endike ise, rekonstrüksiyona teşebbüs edilmeden önce tıbbi durum optimize edilmelidir. Tıbbi durumun iyileştirilmesine yönelik genel önlemler aşağıdakileri içerir:
- Spastisitenin kontrolü
- Uygun olduğu takdirde beslenme desteği
- Sigarayı bırakma
- Yeterli ağrı kontrolü
- Yeterli kan hacminin korunması
- Aneminin düzeltilmesi
- Yaranın ve etrafındaki sağlam derinin temizliğinin sürdürülmesi
- Uygun şekilde idrar veya dışkı kaçırma tedavisi
- Bakteriyel kontaminasyon veya enfeksiyonun yönetimi
Ek cerrahi olmayan tedavi önlemleri aşağıdakileri içerir:
- Basınç azaltma – Destek yüzeylerinin yeniden konumlandırılması ve kullanılması
- Yara yönetimi – Debridman, temizlik maddeleri, pansumanlar ve antimikrobiyaller
- Halen üzerinde çalışılan yeni yaklaşımlar – Büyüme faktörleri (ör; becaplermin), negatif basınçlı yara tedavisi ve elektroterapi
Cerrahi müdahaleler aşağıdakileri içerir:
- Cerrahi debridman
- İdrar veya dışkı akışının saptırılması
- Fleksiyon kontraktürlerinin serbest bırakılması
- Yara kapanması
- Ampütasyon
Basınç yaralanmalarının cerrahi tedavisi için mevcut seçenekler şunlardır:
- Direkt kapatma (cerrahi tedavi düşünülen basınç yaralanmalarında nadiren kullanılabilir)
- Deri greftleri
- Deri flepleri
- Miyokütanöz (muskulokutanöz) flepler
- Serbest fleplar
WOCN Kılavuzları
2016 yılında Yara, Ostomi ve Kontinans Hemşireleri Derneği (WOCN), basınç ülserlerinin (yaralanmaların) önlenmesi ve yönetimine ilişkin kılavuzlar yayınladı [12]. Önlemeye yönelik öneriler aşağıdakileri içermektedir:
- Basınç ülseri gelişme riskini azaltmak için önlemler uygulayın: basıncı, sürtünmeyi ve yırtılmayı en aza indirin/ortadan kaldırın.
- Oksijen tüpü, kateterler, servikal yakalıklar, alçılar ve tutucular gibi tıbbi cihazlardan kaynaklanan basıncı en aza indirin/ortadan kaldırın.
- Kesmeye bağlı yaralanmayı önlemek için yatak başı yüksekliğini 30°’de/veya altında ya da hastanın tıbbi durumuyla tutarlı en düşük yükseklikte tutun ve 30° yan yatma pozisyonunu kullanın.
- Yeniden konumlandırma stratejisini belirlerken hastanın durumunu ve basıncın yeniden dağıtım destek yüzeyini dikkate alarak, yatağa bağlı ve sandalyeye bağımlı kişiler için düzenli yeniden konumlandırma ve döndürme planlayın.
- Oturan hastaları, bireyin anatomisine, postüral hizalamasına, ağırlık dağılımına ve ayak desteğine özellikle dikkat ederek konumlandırın.
- Risk altındaki hastalarda sakral ve topuk ülserlerini önlemek için profilaktik pansumanları düşünün.
- Yükselen (yüzen) ve topuğu tamamen boşaltan basınç ülseri riski taşıyan hastalar için topuk süspansiyon cihazlarını kullanın ve aşil tendonuna baskı yapmadan bacağın ağırlığını baldır boyunca yeniden dağıtın.
- Basıncı yeniden dağıtmak için destek yüzeylerini (yatak ve sandalyelerde) kullanın. Basınç yeniden dağıtım cihazları, yeniden konumlandırma protokollerinin yerine geçmemeli, yardımcı olarak hizmet etmelidir.
- Basınç ülseri riski taşıyan kişileri basıncın yeniden dağıtım yüzeyine yerleştirin.
- Yetişkinler (≥16 yaş) ve bariatrik hastalar için; kalış süresinin 24 saat veya daha fazla olduğu bakım ortamlarında, uygun destek yüzeyini (katlama, şilte veya entegre yatak sistemi) belirlemek için WOCN Kanıta ve Konsensüse Dayalı Destek Yüzey Algoritmasını (http://algorithm.wocn.org) kullanmayı düşünün.
- Basınç ülseri geliştirme riski yüksek olan kişiler için ameliyathanede yüksek özellikli reaktif veya alternatif basınç destek yüzeyi kullanın.
- Basıncın yeniden dağıtımı için köpük halkalardan, köpük kesiklerden veya halka tipi cihazlardan kaçının çünkü bunlar, çevredeki doku üzerinde baskıyı yoğunlaştırır.
- İdrarını tutamayan ve basınç ülseri riski taşıyan bireylerde sağlam cildi korumak ve sürdürmek için kremler, merhemler, macunlar ve film oluşturucu cilt koruyucular gibi idrar kaçırma cilt bariyerlerini gerektiği gibi kullanın.
- Beslenme ve basınç ülseri riski olan bireylere günde minimum 30-35 kcal/kg vücut ağırlığı, 1,25-1,5 g protein/kg vücut ağırlığı ve günde 1 ml sıvı alımı/kcal önerin.
- Hastayı/bakıcıyı/bakıcıları basınç ülseri gelişiminin nedenleri ve risk faktörleri ve riski en aza indirmenin yolları konusunda eğitin 12].
Bası yaralarının yönetimi için öneriler:
- Evre 1 ve 2 basınç ülserleri için bir yastık veya topuk süspansiyon cihazı veya evre 3 ve 4 topuk basınç ülserleri için bir topuk süspansiyon cihazı ile topuğu/topukları yüzeyden tamamen kaldırın/yükseltin.
- Hastayı düzenli olarak ve sık sık çevirin ve yeniden konumlandırın.
- Basınç ülseri olan hastalar için bireyin ihtiyaçlarını karşılayan ve bakım ortamıyla uyumlu destek yüzeyleri (ör; şilteler, şilte kaplamaları, entegre yatak sistemleri, koltuk minderleri veya koltuk minderi kaplamaları) kullanın.
- Yetişkinler (≥16 yaş) ve kalış süresinin belirli olduğu bakım ortamlarındaki bariatrik hastalar için uygun destek yüzeyini belirlemek amacıyla WOCN Derneği’nin Kanıta ve Konsensüse Dayalı Destek Yüzeyi Algoritmasını (http://algorithm.wocn.org) kullanmayı düşünün.
- Basınç ülseri olan oturan bireylerin ihtiyaçlarını karşılayan oturma yeniden dağıtım destek yüzeylerinden yararlanın.
- İnkontinansı olan hasta için kişiselleştirilmiş bir bağırsak/mesane yönetim programı oluşturun.
- Hastanın bakım ortamına kabulünde, durumu değiştiğinde ve/veya basınç ülseri iyileşmiyorsa beslenme eksikliklerini tarayın.
- Basınç ülseri olan yetişkin hastalar için günlük kalori ve protein alımını sağlayın: günlük kalori 30-35 kcal/kg ve protein 1,25-1,5 g/kg.
- Albümin ve prealbümin gibi laboratuvar testlerinin değerlendirilmesini, beslenme durumunun devam eden değerlendirmesinin yalnızca bir parçası olarak düşünün.
- Her pansuman değişiminde yarayı ve yara çevresini temizleyin, böylece yaradaki travmayı en aza indirin.
- Basınç ülserlerini temizlemek için içilebilir musluk suyu, damıtılmış su, soğutulmuş kaynamış su veya salin/tuzlu su gibi uygun solüsyonları seçin.
- Bakteriyel biyolojik yükü, doku biyopsisi veya Levine kantitatif sürüntü tekniği ile belirleyin.
- İyileşmeyen, temiz basınç ülserleri için 2 haftalık topikal antibiyotik tedavisini düşünün.
- İyileşmesi beklenmeyen yaralar olarak tanımlanan “bakım yaraları” veya kritik düzeyde kolonileşmiş yaralar için antiseptiklerin kullanımını düşünün.
- Bakteriyemi, sepsis, ilerleyen selülit veya osteomiyelit varlığında sistemik antibiyotik kullanın.
- Cansızlaşmış dokudaki basınç ülserini; yaranın uygun yara bakımı ve antimikrobiyal tedaviye rağmen iyileşmemesi durumunda debride edin.
- İyileşme sırasında yarada meydana gelen değişikliklere veya basınç ülserinin kötüleşmesine bağlı olarak pansuman tipini uygun şekilde değiştirin. Pansuman tipinin uygun olup olmadığını veya değiştirilmesi gerekip gerekmediğini belirlemek için yarayı düzenli olarak ve her pansuman değişiminde izleyin ve değerlendirin.
- Belirtildiği gibi yardımcı tedavileri düşünün: trombosit kaynaklı büyüme faktörü (PDGF); elektriksel uyarım; Negatif basınçlı yara tedavisi (NPWT).
- Konservatif tıbbi tedaviye yanıt vermeyen evre 3 ve 4 ülserli hastalarda cerrahi onarım ihtiyacını değerlendirin.
- Basınç ülseri ağrısının kaynağını ortadan kaldırmak veya kontrol altına almak için önlemler uygulayın.
- Bazı hastalarda tam iyileşmenin gerçekçi olamayabileceğinin bilincinde olarak, iyileşmeyi optimize etmek için basınç ülserlerinin uygun tedavisini uygulayın.
- Hastayı/bakıcıyı/bakıcıları basınç ülserlerini önlemeye, iyileşmeyi hızlandırmaya ve ülserlerin tekrarını önlemeye yönelik stratejiler konusunda eğitin; ve bunların yaşam boyu müdahaleler olduğunu vurgulayın [12].
Kaynaklar
- Paget J. Clinical lecture on bed sores. Students J Hosp Gaz. 1873. 1:144-7.
- Gefen A. Reswick and Rogers pressure-time curve for pressure ulcer risk. Part 1. Nurs Stand. 2009 Jul 15-21. 23(45):64, 66, 68 passim.
- Reuler JB, Cooney TG. The pressure sore: pathophysiology and principles of management. Ann Intern Med. 1981 May. 94(5):661-6
- Fogerty M, Guy J, Barbul A, Nanney LB, Abumrad NN. African Americans show increased risk for pressure ulcers: a retrospective analysis of acute care hospitals in America. Wound Repair Regen. 2009 Sep-Oct. 17(5):678-84.
- Bergstrom N, Demuth PJ, Braden BJ. A clinical trial of the Braden Scale for Predicting Pressure Sore Risk. Nurs Clin North Am. 1987 Jun. 22 (2):417-28.
- Dinsdale SM. Decubitus ulcers: role of pressure and friction in causation. Arch Phys Med Rehabil. 1974 Apr. 55(4):147-52
- Allman RM. Pressure ulcers among the elderly. N Engl J Med. 1989 Mar 30. 320(13):850-3
- Dugaret E, Videau M-N, Faure I, Gabinski C, Bourdel-Marchasson I, Salles N. Prevalence and incidence rates of pressure ulcers in an emergency department. Int Wound J. 2014;11(4):386-391.
- Lucas R, Farley H, Twanmoh J, et al. Emergency department patient flow: the influence of hospital census variables on emergency department length of stay. Acad Emerg Med. 2009;16(7):597-602.
- Santamaria N, Creehan S, Fletcher J, Alves P, Gefen A. Preventing pressure injuries in the emergency department: Current evidence and practice considerations. Int Wound J. 2019; 16:746–752. https://doi.org/10.1111/iwj.13092
- Leblebici B, Turhan N, Adam M, Akman MN. Clinical and epidemiologic evaluation of pressure ulcers in patients at a university hospital in Turkey. J Wound Ostomy Continence Nurs. 2007 Jul-Aug. 34(4):407-11.
- Wound, Ostomy and Continence Nurses Society. Guideline for Prevention and Management of Pressure Ulcers (Injuries). Mt Laurel, NJ: Wound, Ostomy and Continence Nurses Society; 2016.
- NPIAP pressure injury stages. National Pressure Injury Advisory Panel. Available at https://cdn.ymaws.com/npiap.com/resource/resmgr/online_store/npiap_pressure_injury_stages.pdf. Accessed: April 29, 2022.