Yazar: Uzm.Dr. Gökçe AKGÜL ODUNCU Editör: Doç.Dr. Tanzer KORKMAZ
Türkiye İstatistik Enstitüsü verilerine göre yaşlı popülasyonun oranı 2025 yılında %11, 2030 yılında %12,9, 2040 yılında %16,3 oranında artacağı öngörülüyor (1). Popülasyonun giderek yaşlanması acil servise geriatrik hasta başvurusunun da artmasına yol açmaktadır. Yaşlılar; özel ihtiyaçları bulunan, hastalık ve stresörlere karşı azalmış homeostaz kapasitesi ve düşük fizyolojik rezervi olan bir hasta grubudur. Vücut bileşenlerinin farklı olması dolayısıyla dehidratasyon ve hipernatremiye daha meyilli, azalmış cilt altı yağ dokusu dolayısıyla hipotermiye daha yatkındırlar. Aynı zamanda yaşlanma deri de dahil organ fonksiyonlarında gerilemeye yol açar. Yaşlanan deride pürüz ve kırışıklığı da içeren birçok yapısal değişiklik ortaya çıkar. Bariyer fonksiyonu, yara iyileşmesi, hücre yenilenme kapasitesi, termoregülasyon, immün yanıt, duyusal algı, DNA onarım kapasitesi, sebum ve ter üretimi azalır.
Yaşlı insanlarda sıklıkla kseroz, pruritus, egzama, skabiyez, staz dermatiti, bası yaraları, cilt enfeksiyonları, sistemik hastalıkların cilt belirtileri, advers ilaç reaksiyonları ve kutanöz neoplazmalar gibi birçok dermatolojik hastalık görülebilir (2). Komorbiditelere ve çoklu ilaç kullanımına bağlı olarak tanı ve tedavi süreçleri değişkenlik gösterir. Hayatı tehdit eden acil durumların yaşlı popülasyonda oranının artmasının yanında klinik başvurular gençlerde olduğu kadar tipik değildir. Ayrıca deri hastalıkları ve başvuru sıklıkları ülkeden ülkeye değişkenlik gösterir. Endonezya’da yapılan bir çalışmaya göre yaşlılarda en sık görülen deri hastalıkları enfeksiyonlar (%35,8), dermatitler (%21,8), ülserler (%12,8), yaşa bağlı deri değişiklikleri (%8.) ve vasküler hastalıklardı (%5,3).
En sık enfeksiyonlar kutanöz kandidiazis (%11,7), ikincil enfeksiyonlar (%8,7) ve tinea (yüz gövde bacak ayak ve el mantarları) (%6,1), en sık görülen dermatitler, irritan kontakt dermatit (13,7), seboreik dermatit (3,8) ve intertriginnous dermatitlerdi (1,5). En sık ülserler bası ülserleri (%8), travmatik ülserler (%2) ve bakteriyel ülserlerdi (%1,5). Bu çalışmada en sık görülen yaşa bağlı deri bozukluğu xerozis kutis (%7,9) idi. En sık vasküler hastalık ise senil purpura (%2,3) ve ekstravazasyon hasarı (%1,2) idi. Eritomatoz dermatitler psöriazis, eritoderma, pitriazis sicca, pitriazis rosea ve jeneralize püstüler psoriasisi kapsamaktaydı (3).
Tayvan’da 16924 geriyatrik hastada yapılan başka bir çalışmada ise yine sırasıyla, dermatitler, fungal enfeksiyonlar, pruritus, benign tümörler ve viral enfeksiyonlar en sık görülen dermatozlar olarak raporlanmıştır (4).
Türkiye’de 2019-2021 yılları arasında 65 yaş üstü 887 hasta ile yapılan retrospektif bir çalışmaya göre tüm yaşlı hastalarda en sık görülen üç dermatolojik hastalık fungal enfeksiyonlar, ekzamatöz dermatitler ve kaşıntılar olarak bulunmuştur (5). Türkiye’de yapılan 820 kişilik başka bir çalışmada en sık görülen 5 dermatolojik hastalık sırasıyla; egzamalar %32,9, senil prurutis %14,6, yüzeyel mantar hastalıkları %14,5, ürtiker hastalıkları %7,4 ve benign-malign deri tümörleri %5 idi (6). Geriyatrik yaş grubunda görülen dermatozlar ve sıklığı coğrafi bölgelere göre değişkenlik göstermektedir. Türkiye’de 4099 geriyatrik hastada yapılan bir çalışmada; egzematöz dermatitler, pruritus, fungal ve bakteriyel enfeksiyonlar, sırasıyla, en sık görülen dermatozlar olarak raporlanmıştır. Söz konusu çalışmada dermatozların insidansının mevsimsel farklılıklar gösterdiği bildirilmiştir (7).
Bir çok deri hastalığı yaşlılarda yaşam kalitesini etkiler ve yaşlı bireylerin çoğunlukla en az bir dermatolojik hastalığı mevcuttur. Bunlar arasında en sık görülen kserozis, pruritus, egzema, psoriasis gibi pek çoğu, yaşamı tehdit edici olmasa da yaşam kalitesini olumsuz etkileyen tablolardır. Diğer taraftan, bası ülserleri, enfeksiyonlar, otoimmün büllü hastalıklar, vasküler hastalıklar zamanında tedavi edilmezse ciddi morbidite ve mortaliteye neden olabilirler. Ayrıca, paraneoplastik dermatozlar malignitenin habercisi olabilir.
Yaklaşım
Lezyonlar değerlendirilirken birçok faktör göz önünde bulundurulur. Ortaya çıkış zamanı, eski öyküsü, ilk ortaya çıkan lezyon ve ikincil lezyonlar, lezyonun dağılımı, sistemik hastalıkları, tanısal testler, döküntünün kategorisi (enfeksiyöz, immün, vasküler, alerjik, malignite) ve son olarak verilen tedavi değerlendirilir.
Hastanın fizik muayenesi uygun aydınlatma koşullarında ve eldiven kullanılarak yapılmalıdır. Birincil ve ikincil lezyonlar ile lezyonun karakteristik özellikleri ve dağılım paterni dikkatle değerlendirilir. Sistemik şikâyetleri bulunan hastalarda; deri, mukoza ve genital bölgeyi kapsayacak şekilde tam kapsamlı bir fizik muayene yapılmalıdır. Laboratuvar testlerine çoğu zaman ihtiyaç duyulmaz. Bazı spesifik hastalıklarda (örneğin sifiliz için kan testi, mononükleozis için heterofil antikor testi, grup A streptokok için hızlı boğaz sürüntü testi) laboratuvar incelemeleri gerekebilir. Sistemik hastalık şüphesinde ise kan sayımı, kan kültürü, lomber ponksiyon ile böbrek ve karaciğer fonksiyon testleri yapılabilir.
Yönetim
Tedavi enfeksiyöz alerjik, inflamatuar, otoimmün ve malign bozukluklar gibi durumlara göre belirlenir. Genellikle hastalar ayaktan takip edilir. Ciddi sıvı-elektrolit kaybı bulunan, termoregülasyonu bozulmuş, sistemik enfeksiyonu olan, yeterli beslenemeyen veya sosyal nedenlerle kişisel bakımını sürdüremeyen hastaların yatırılarak tedavi edilmesi gerekir.
Kaşıntı
Yaşlı hastalarda en sık görülen semptomlardan biri kaşıntıdır. En yaygın neden, fizyolojik cilt yaşlanma sürecinin bir sonucu olan ve genellikle cilt bakım alışkanlıklarında bir değişiklikle tedavi edilebilen kserodermadır. Kseroderma herhangi bir dermatolojik veya sistemik hastalığa bağlı olmaksızın da ortaya çıkabilir. Bacak ön yüzler, ön kol ve el dorsalleri en sık etkilen bölgelerdir. Sıklıkla kaşıntıya neden olmakla birlikte tedavi edilmediğinde asteatotik egzemaya yol açabilir. Asteatotik egzema klinik olarak kuru, kaşıntılı ve pullanmış cilt şeklinde bulgu verir. Ayrıca dermatolojik muayenede dermal kılcal damarlardan da kanama olduğu görülebilir. Lokalize veya yaygın bir döküntü olarak karşımıza çıkabilir. Sabun kullanımı, sıcak su ve düşük nemli ortamlar ile kötüleşebilir. Kaşıntı aynı zamanda ilaç reaksiyonu sonucu da görülebilir. Ayrıca uyuz, çeşitli egzama, ürtiker, sedef hastalığı, kutanöz T hücreli lenfomalar veya büllöz otoimmün dermatozlar gibi birçok dermatolojik hastalık da kaşıntıya neden olabilir. Diabetes mellitus, kolestaz, üremi, hipo/hipertiroidizm gibi altta yatan diğer çeşitli iç hastalıkların yanı sıra malign neoplazmlar veya Hodgkin hastalığı, psikosomatik veya psikiyatrik nedenler de kaşıntıyı tetikler. Ayrıca kaşıntı, katı tümörlerde, lenfomalarda veya lösemilerde para neoplastik bir sendrom olarak karşımıza çıkabilir.
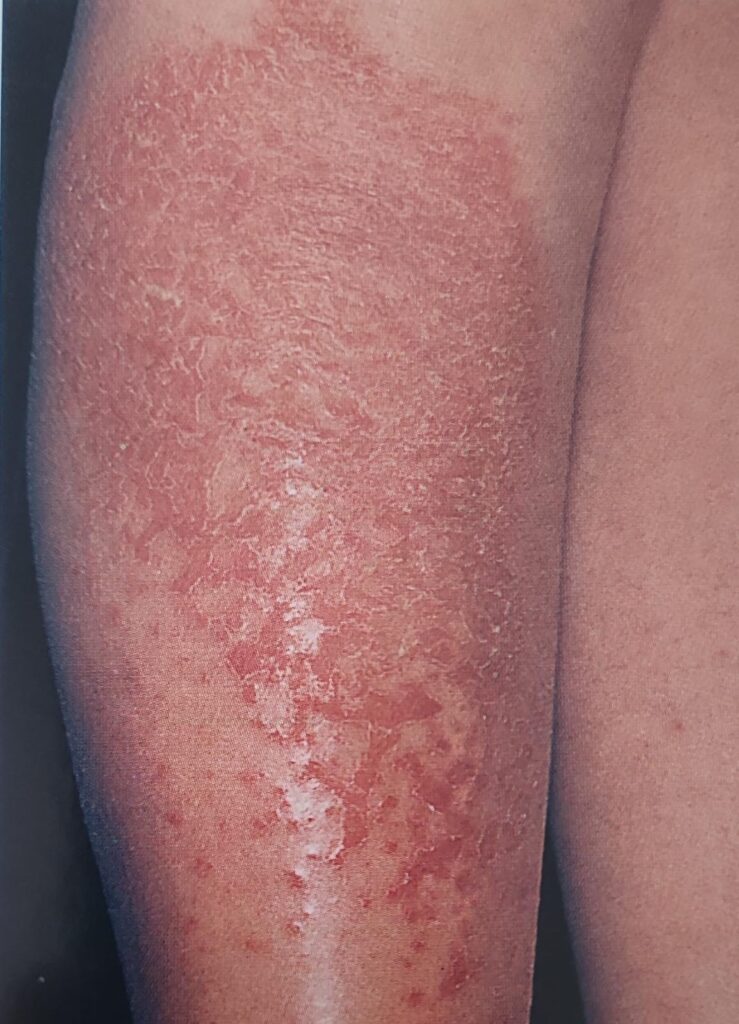
Şekil 1. Asteatotik Egzama (Fleisher AB. ve ark. Acil Dermatoloji Hızlı Tedavi Rehberi, 2003, Nobel Tıp)
Kronik kaşıntıda semptomlar 6 hafta ve üzeri devam eder. Ayrıntılı bir anamnez, fizik muayene ve bazen de laboratuvar testleri ayırıcı tanı için önemlidir. Semptomatik tedavinin temel amacı, hastanın yaşam kalitesini iyileştirmektir. Ortamın nemlendirilmesi, irritan maddelerden kaçınılması önemlidir. Öncelikle altta yatan hastalıklar veya ilaçlar gibi tetikleyici faktörlerden kaçınılmalıdır. Semptomatik tedavide üre, amonyum laktatlı nemlendiriciler, antihistaminikler ve kortikosteroidlerden yararlanılabilir. Ancak kortikosteroid atrofisi daha ince ve hassas olan yaşlı deride daha hızlı meydana gelebildiği için uzun süre kullanılmamalıdır.
Seboreik Dermatit (SD)
Seboreik Dermatit (SD), özellikle saçlı deride kaşıntının eşlik ettiği eritemli ve skuamlı plaklarla karakterize, nadiren follikülit ve blefaritin de görülebildiği kronik inflamatuar bir deri hastalığıdır. SD sıklıkla saçlı deri, glabella, kaşlar, kirpikler, burun kanatları, kulaklar, nazolabial kıvrımlar ve presternal bölge gibi derinin sebumdan zengin anatomik bölgelerinde daha nadiren de aksilla ve kasıklarda lokalizedir. SD yaşlı hastalar da yaşam kalitesini belirgin ölçüde değiştirr.
Etyopatogenezi tam olarak bilinmemekle birlikte; çevresel ve hormonal faktörler, nörotransmitter bozuklukları, çeşitli ilaçlar, sebore artışı, stres, immünolojik bozukluklar, atopi ve malassezia türleri gibi endojen ve ekzojen etkenler sorumlu tutulmaktadır. SD tanısı klinik olarak konulur. Yaşlı yetişkinlerde, azalmış deri bariyer fonksiyonu nedeniyle seboreik dermatit tedavisini yönetmek daha güç olabilir. Topikal tedaviler, ketokonazol, selenyum sülfid, çinko pirition içeren medikal şampuanlar ve kortikosteroid solüsyonları içerir. Şiddetli vakalarda, flukonazol veya itrakonazol gibi oral antifungal ajanlar tercih edilebilir. Geriatrik popülasyonda komorbiditeler nedeniyle yaygın ilaç kullanımı göz önüne alındığında, yan etkiler ve ilaç etkileşimlerine dikkat edilmelidir. Yan etki riskini azaltmak için daha düşük dozlar tercih edilmeli ve hastalar dikkatle izlenmelidir.
Kontakt Dermatit
İlerleyen yaşla birlikte deride meydana gelen bir takım değişiklikler kontakt dermatit yatkınlığını artırmaktadır. Bu değişiklikler arasında azalmış deri bariyer fonksiyonu ve sebum üretimi yer alır. Kullanılan şampuanlar, saç boyaları veya şekillendirici ürünlerdeki irritan veya alerjenlere maruziyet sonrası saçlı deride kontakt dermatit gelişimi görülebilir. Tedavide, tetikleyici ajanlardan kaçınma ve topikal ve/veya sistemik steroidler yer alır.
Staz dermatiti
Yaşlı nüfusun büyük bir bölümünü etkileyebilir ve genellikle krurislerde bilateral olarak ortaya çıkar. Venöz yetmezliğin bir sonucu olarak görülür ve bacaklarda ülserasyonlara yol açarak çeşitli komplikasyonlar yaratabilir. Bacaktaki derin venöz pleksusun işlevinin bozulması, kanın yüzeysel venöz sisteme geri akmasına neden olarak venöz hipertansiyona ve kutanöz inflamasyona neden olur. Staz dermatiti, doğru tedavi yönetimi yapılmamış kseroz ve pruritustan da kaynaklanabilir. Klinik olarak hastalar öncelikle ayak bileğinin medial tarafında ortaya çıkan kaşıntı ile hekime gelir ve bu kaşıntı daha sonra ayağa ve baldıra yayılarak bacak ödemine neden olur. Tedavide esas amaç venöz yetmezliği azaltmak ve venöz basıncı düşürmektir. Vasküler cerrahiye ihtiyacını belirlemek için venöz doppler ultrasonografi gerekir. Tedavi multidisipliner olmalıdır. Bacaklardaki basınç miktarını kontrol etmek için kompresyon tedavileri (kompresyon çorapları, elastik sargılar, pnömatik cihazlar gibi) uygulanabilir. Bacakları kalp seviyesinden yukarı kaldırmanın da düzenli egzersizle birlikte etkili bir tedavi önlemi olduğu kanıtlanmıştır. Staz dermatitinin topikal tedavisinde hastanın kliniğine göre antibiyotikler, kortikosteroidler ve pansumanlar kullanılabilir. Yaşla birlikte vasküler hastalıkların ve diyabetik hasta sayısının artması, kronik yara gelişimi ve buna bağlı komplikasyon olasılığını da yükseltir; bu durum tedavi maliyetlerinin artmasına ve yaşam kalitesinin düşmesine yol açar.
Kronik venöz yetmezlik
Kronik venöz yetmezlik, bacak ülserlerinin büyük çoğunluğundan sorumludur. Bacak ülserleri genellikle çok ağrılı değildir ve en önemli komplikasyon olarak distal alt bacakta, özellikle medial ayak bileği bölgesinde ortaya çıkar. Onikomikoz ve tırnak büyüme bozuklukları da tabloya eşlik edebilir.
Kronik venöz yetmezlik, venöz dönüşü desteklemek amacıyla bandajlar veya kompresyon çoraplarıyla tedavi edilebilir; ek olarak antiseptik tedaviler veya glukokortikoidler kullanılabilir.
Bacak ülserleri
Bacak ülserleri venöz ve arteriyel kaynaklı olabilir. Arteriyel bacak ülserleri terminal arterlerin tıkanması nedeniyle oluşur, venöz ülserin aksine ağrılı ve keskin sınırlıdır. Genellikle kruris ve/veya ayağın kemiksi çıkıntılarının üzerinde ve malleolar bölge, topuklar, anterior tibia ve distal parmaklar gibi basınç bölgelerinde yerleşir. Bacak ülserlerinin %5-10 unu oluşturur. Ülser tabanı nekrotiktir ve etraf deri dolaşım bozukluğuna bağlı olarak soluk görünümlüdür. Periferik nabızlar zayıflamış, kapiller dolum süresi uzamıştır. Tedavide ana amaç tıkalı arterlerin medikal veya cerrahi olarak açılmasıdır. Kan akışının sağlanması için anjiyografi gereklidir. Uygun cilt ve yara bakımı sağlanmalıdır.
Venöz ülserler, arteriyel ülserlere göre daha sık görülür ve kadınlarda daha sıktır. Venöz yetersizlikler, bacaklarda yüksek venöz basınca neden olan venöz sistemin bir işlev bozukluğudur. Tromboz veya venöz kapakçıklardaki yetersizliklerden kaynaklanabilir. Venöz ülserler en sık medial malleol olmak üzere ayak bileğindeki kemik çıkıntıların üzerinde yerleşir. Arteriyel ülserler kadar keskin sınırlı değildir. Kırmızımsı/kahverengi renklidir ve ülser kenarları düzensizdir. Minimal ağrı eşlik eder. Standart venöz ülser tedavisi eksüdanın uzaklaştırılması ve nemli bir yara ortamı sağlamak, bacağın elevasyonu, kompresyon tedavisi ve topikal tedavileri içerir. Kronik venöz ülserler hayat kalitesini bozduğu ve malignitelere de yatkınlık oluşturabildiği için tedavi edilmelidir (8).
Diyabetik Ayak Ülseri
Diyabetik ayak ülseri genellikle plantarda, halluksta, metatarsal I/II/V’de veya topukta ortaya çıkar. Diyabetik polinöropati ile ilişkilidir ve bu nedenle derin ülserlere genellikle ağrı hissi eşlik etmez.
Diyabetik Ayak Enfeksiyonları
Diyabetik Ayak Enfeksiyonları nöropati, periferik arter hastalığı ve bozulmuş yara iyileşmesi sonucu ortaya çıkan diyabetin yaygın komplikasyonlarıdır. Yaşla ilişkili vasküler değişiklikler ve duyusal nöropati nedeniyle diyabetik hastalarda yumuşak doku enfeksiyonu riski artar. Diyabetik ayak enfeksiyonlarının hızlı değerlendirilmesi ve tedavisi, selülit, apse oluşumu veya osteomiyelit gibi komplikasyonları önlemede önemlidir.
Basınç ülserleri
Basınç ülserleri ciddiye alınmalıdır. Ülserasyon genellikle çok uzun süre hareketsiz kalmaktan kaynaklanır, aynı zamanda dolaşım bozukluğu veya duyusal eksikliklerden de kaynaklanır. Sıklıkla sakrum, tuber ischiadicum, trokanter majör, femur ve lateral ayak bileklerinde görülür. Bu nedenle, yatalak hastalarda basınç ülserlerinden korunmak ve tedavi sürecinde doğru sık pozisyon değişimi önerilir.
Bası yaraları
Bası yaraları sürekli basınç ya da sürtünme sonucu oluşan kemik çıkıntısı üzerinde deri ve/veya yumuşak dokuya lokalize hasar olarak tanımlanmaktadır. Yaranın boyutu ve şiddeti, eritemden kas/kemik hasarına kadar değişebilir. Komorbiditeler ile yumuşak dokunun beslenmesi, perfüzyonu ve çevresi bası yarası eğilimini etkileyebilir. Bası yarası, dünya çapında önemli bir sağlık sorunu olarak kabul edilir. Yaşlılar, aktivite ve hareketlilikte azalma dolayısıyla bası yarası gelişimine yatkındır. Yaşlı bakım merkezlerinde ve uzun süreli bakımda sık karşılaşılan sorunlardan biridir. Bası yaraları, tanı veya tedavi amaçlı uygulanan tıbbi cihazların kullanımından da kaynaklanabilir. Bu tür yaralanmalar genellikle cihazın şekli ile uyumludur (Trakeostomi bağları, CPAP maskeleri veya ventilatör yüz maskeleri vb).
Bası yaraları, doku hasarının derecesine göre dört evreye ayrılır:
Evre 1: Deride sadece eritem görülür.
Evre 2: Epidermis ve dermisin yüzeyel kısmının kaybı sonucu yüzeyel ülserasyon oluşumu görülür.
Evre 3: Subkutan yağ dokusuna uzanan tam katmanlı ülser izlenir.
Evre 4: Kemik ve kas dokusuna kadar uzanan ülseratif lezyonlar görülür.
İmmobilite, düşük aktivite, cilt/ basınç ülseri durumu (mevcut veya önceki basınç ülseri ve genel cilt durumu) ve zayıf perfüzyon (diyabet), bası yarası oluşumu için doğrudan nedensel faktörlerdir. Mobilite artışı, pozisyon değişimi, uygun beslenme ve hidrasyon, cilt bakımı, uygun yatak kullanımı koruyucu yöntemler arasındadır.
Basınç ülserlerinin tedavisinde; yara çevresinin bakımı ve temizliği, debridman, evre 3–4 bası yaralarında cerrahi girişimler, ağrı ve enfeksiyon kontrolü ile uygun yara örtülerinin kullanımı temel yaklaşımlardır. Evre 3–4 dirençli yaralarda ise platelet kaynaklı büyüme faktörleri ve biyolojik tedavi ajanları kullanılabilir. Bu kapsamda doğrudan temaslı elektriksel uyarım, pulsed elektromanyetik alan tedavisi, pulsed radyo frekans enerjisi, UV-C ışığı ve nekrotik yumuşak dokunun (eskar dışı) debridmanı için düşük frekanslı ultrason (22,5; 25 veya 35 kHz) uygulanabilir. Erken adjuvan tedavi olarak negatif basınçlı yara tedavisi tedavi seçenekleri arasındadır. Basınç ülseri tedavisi, hastanın sık sık pozisyon değiştirmesini ve ülserli doku üzerindeki basıncı azaltmayı içerir. Mümkünse havalı yatak uygulamasına geçiş düşünülmelidir. Ayrıca, yara temiz tutulmalı ve dışkı ve idrar kontaminasyonunu önlemek için önlemler alınmalıdır. Nekrotik dokular, iyileşmeyi hızlandırmak için cerrahi veya enzimatik yöntemlerle uzaklaştırılmalıdır.Enfeksiyon belirtileri gelişirse, antibiyotik tedavisine başlanmalıdır.
Cilt Enfeksiyonları
Geriatrik hastalar, bağışıklığın değişmesi ve genellikle kişisel hijyenin azalması dolayısıyla viral (örneğin herpes zoster), bakteriyel (örneğin erizipeller) ve mantar enfeksiyonlarına (örneğin onikomikoz) karşı daha hassastır. Enfeksiyonlar genellikle yaşlılıkta daha şiddetlidir ve hastaneye yatış ve mortalite oranı daha yüksektir.
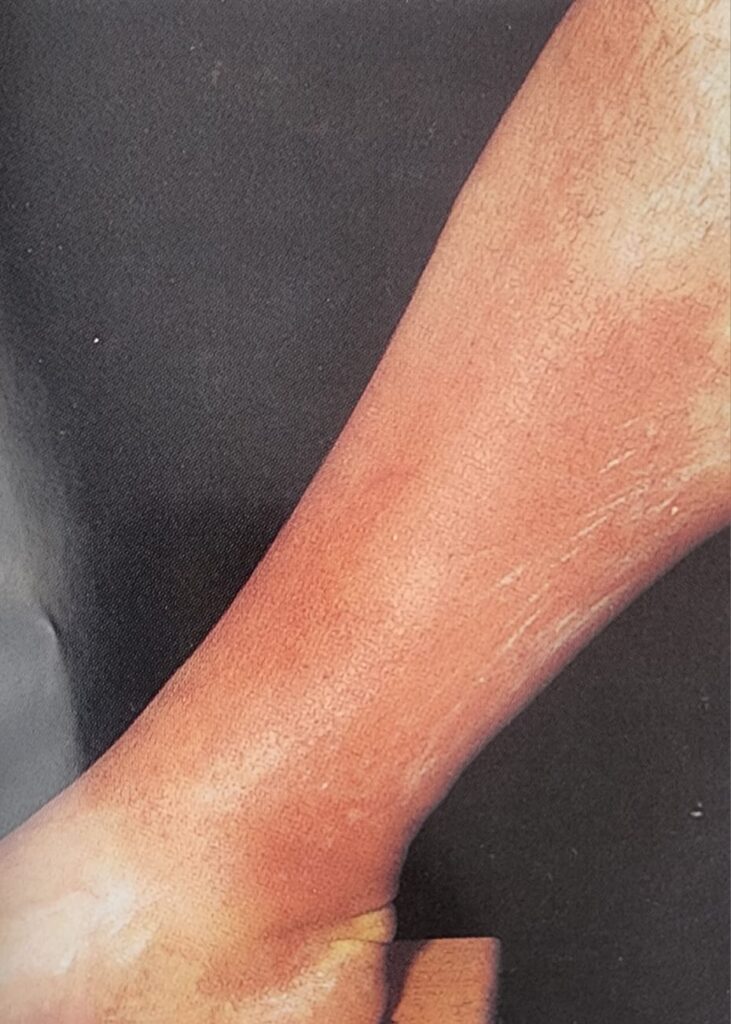
Herpes Zoster: Bağışıklığın azalmasının bir sonucu olarak, duyusal gangliyonlarda depolanan varisella zoster virüsü yeniden aktive olur ve herpes zoster (zona) gelişebilir. İleri yaş, enfeksiyonlar, stres ve immunsupresyon en sık risk faktörleridir. Etkilenen dermatom genellikle şiddetli ağrının eşlik ettiği, kemer şeklinde, parlak kırmızı bir eritem ve veziküllü ödem içerir. Lezyonların ortaya çıkmasından önce veya eş zamanlı genellikle ağrı, yanma veya karıncalanma hissi eşlik eder. Vakaların yaklaşık %80’inde cilt bulgularından önce prodromal bir aşama gelir, bu nedenle lokalizasyona bağlı ağrı dolayısıyla sıklıkla yanlış teşhisler (miyokard enfarktüsü, kolesistit vs) yapılabilir. Tedavi şiddetli klinik tablolarda asiklovir p.o., i.v. ile yapılır. Asiklovir ve diğer antiviral ilaçlar yaşlı bireylerde bozulmuş olan renal klirens dolayısıyla dikkatle kullanılmalıdır. Herpes zosterden korunmak için iki tip aşı mevcuttur. Bunlar canlı zayıflatılmış VZV aşısı ve rekombinant VZV glikoprotein E alt birim aşısıdır.
Şekil 2. Herpes Zoster (Rosen’s Emergency Medicine: Concepts and Clinical Practice, 10’th Edition, 2023)
Herpes Zoster Oftalmikus (HZO): Tedavi edilmemiş zona vakalarının yaklaşık yarısında oküler tutulum gözlemlenir ve bu durum konjunktivit, üveit, episklerit, keratit ve retinit gibi belirtilerle kendini gösterir. Göz tutulum semptomları arasında kızarıklık, ağrı, fotofobi ve görmede azalma bulunur. İlk 72 saat içinde antiviral tedaviye başlanması, hastalığın süresini kısaltmada ve oküler tutulumunu minimize etmede etkili bulunmuştur. Tedavide immünokompetan hastalarda valasiklovir 3×1 g, asiklovir 5×800 mg veya famsiklovir 3×500 mg, 7-10 gün boyunca önerilmektedir. Birden fazla dermatomda tutulumu olan veya immünsüpresif hastalar için IV asiklovir tedavisi önerilir.
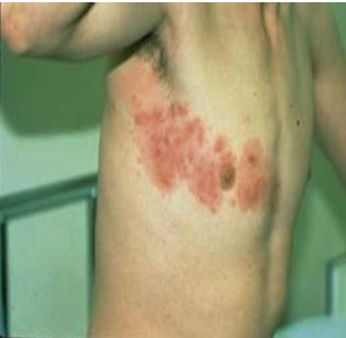
Bakteriyel enfeksiyonlar: Özellikle yaşlılıkta azalan hücresel immün yanıt nedeniyle daha sık görülür. Erizipel ve selülit, dermis ve subkutan dokuyu etkileyen, çoğunlukla S. pyogenes tarafından ortaya çıkan bakteriyel enfeksiyonlardır. Erizipel, dermisteki yüzeyel lenfatiklerin enfeksiyonu ile karakterize olup, iyi sınırlı eritematöz plak lezyonları ile kendini gösterirken, selülit, daha az belirgin sınırları olan daha derin lenfatiklerin enfeksiyonu ile ortaya çıkan yumuşak doku enfeksiyonu (YDE) tablosudur. Her iki durum da her yaştan hastada görülebilir. İleri yaş hastalarda, diyabet ve periferik vasküler hastalık gibi komorbid durumlar riski artırır. Tedavide sistemik antibiyoterapi ile uygun yara bakımı yer alır.
Şekil 3. Erizipel (Fleisher AB. ve ark. Acil Dermatoloji Hızlı Tedavi Rehberi, 2003, Nobel Tıp)
Fungal enfeksiyonlar: Yaşlılarda benign ve malign tümörlerden sonra en sık görülen ikinci dermatozdur. Tinea pedisise en sık görülen dermatofitozdur. En sık şikâyet kaşıntı iken ağrı da bazen eşlik edebilir. Ayak derisinin hasara uğradığı, alkali pH, yüksek sıcaklık koşullarında gelişimi kolaylaşır. Yaşlılarda, kişisel öz bakımın yetersiz olması, yatağa bağımlılık, periferik damar yetmezliği, obezite, diyabet, malignite, tekrarlayan travmalar, anjiyo/polinöropatiler ve diğer immün supresyona neden olan durumların fazla olması tinea pedis riskini artırır. Tinea manum, tinea pedis ve onikomikoz kaynak olabileceği için el-ayak ve tırnakların muayenesi önemlidir. Tinea pedis tanısı için öykü ve klinik ile lezyondan alınan örneğin %10’luk KOH ile tespiti sonrası direkt mikroskop altında incelenmesi, kültür ya da PCR gerekir. Topikal allilamin türevi %1 terbinafin- butefin ya da topikal azol grubundan herhangi birinin kullanımı öncelikli tedavi yaklaşımıdır (9). Ancak yaşlı hastalarda fiziksel engel ve görme yetisinin zayıflığı topikal tedavi kullanımını kısıtlayabileceğinden bu hasta grubunda sistemik tedavi öncelikli tercih edilmelidir. İlaç etkileşimi daha az olan terbinafin, Sistemik azoller (itrakonazol, flukonazol) yaşlı grubunda ilaç etkileşim risklerinden ötürü dikkatli kullanılmalıdırlar. Antifungal kremler ve spreyler aralıklı uygulanarak nüks önlenebilir (10).
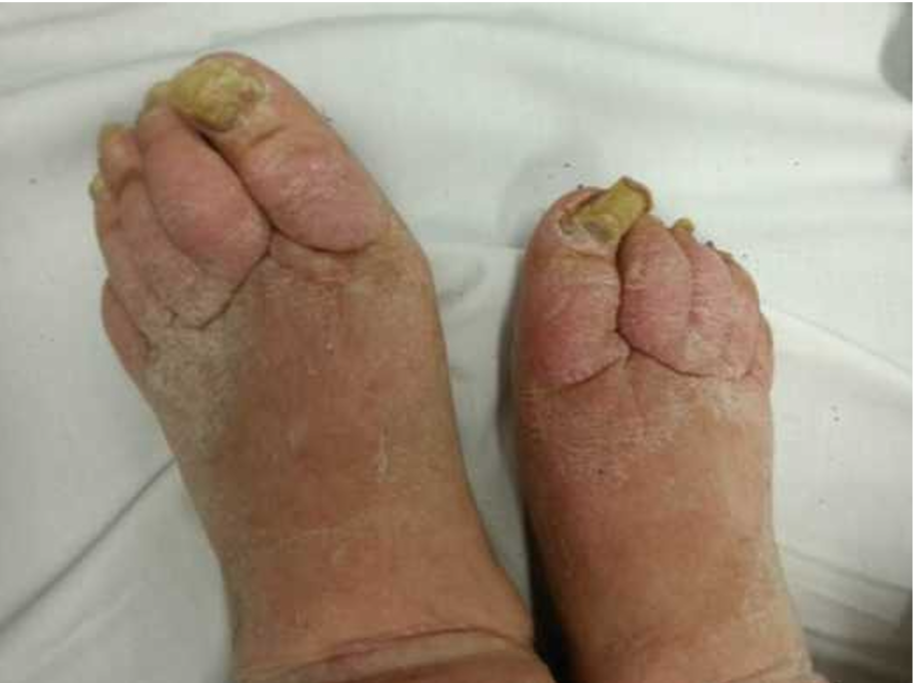
Şekil 4. Onikomikoz (Rosen’s Emergency Medicine: Concepts and Clinical Practice, 10’th Edition, 2023)
Tinea corproris ve tinea cruris da toplumda sık görülen fungal deri hastalıklarındandır.
Tanı ve tedavileri benzerdir. Yaşlı hasta grubunda sadece topikal tedavi ya da daha güvenli olduğu için sistemik terbinafin tercih edilmelidir. Itrakonazol akut sistolik yetmezliğe neden olabilir. Amiadoran kullananlarda kardiyak arrest, statin kullananlarda rabdomiyoliz yapabilir (11).
Uyuz (skabies): Sarcoptes scabiei akarları tarafından ortaya çıkan parazitik deri enfestasyonu olup yaşlı hastalarda atipik özelliklerle kendini gösterebilir. Doğrudan temas ve kişisel kullanım eşyalarının ortak kullanımı ile bulaşır. Senil kaşıntının önemli bir nedenidir ve hızlı tedavi gerektirir. Özellikle azalmış hareket kabiliyeti, bilişsel gerileme ve eşlik eden komorbiditeler tanı ve tedavi sürecini zorlaştırır. Klasik uyuzda görülen tipik semptomlar yaşlı hastalarda bulunmayabilir. Ana semptom, karakteristik alanlarda (parmaklar, eller, bilekler, koltuk altları, anüs, kadın areolleri ve erkek cinsel organları arasındaki boşluklar) gece kaşıntısıdır. Birkaç milimetre uzunluğundaki görünür, kıvrımlı akar kanalları tanı koydurucudur. Akar, tünelin sonunda siyah bir nokta olarak görülebilir. Permetrin, krotamiton, benzil benzoat ve kükürt skabiyez tedavisinde tercih edilen topikal tedavi seçenekleridir. Norveç uyuzu (kabuklu kurutlu uyuz) vakalarında oral ivermektin tercih edilir. Ek olarak, hastalara fiziksel ve ev hijyenine (özellikle giysi ve yatak çarşafları) uyulması önerilir.
Büllöz otoimmün dermatozlar: Otoimmün büllöz hastalıklar nadirdir, ancak insidansı yaşla birlikte artar. Büllöz pemfigoid (BP) ve pemfigus vulgaris (PV) en sık görülenleridir. Geriatrik hastaların mevcut komorbiditeleri ve sık ilaç etkileşimleri tedaviyi daha zor hale getirebilir. BP yaşlı yetişkinlerde görülen en sık görülen otoimmün büllöz hastalıktır. Bazal keratinositlerin hemidesmozomlarına karşı oto antikorlar oluşur. Daha sonra subepidermal kabarcıklanma ortaya çıkar, bunu erozyonlar, kaşıntı ve eozinofili izler. Paraneoplazmik bir bozukluk olabileceğinden şüphe halinde bu açıdan tarama yapılmalıdır. Hastalık kullanılan bazı ilaçlar (antidiyabetikler, antipsikotikler, antihipertansifler, antineoplastikler) tarafından tetiklenebilir. Büllöz pemfigoidin tedavisinde steroidler başta olmak üzere birçok ajan yer alır ve kişiye özel tedavi planı uygulanır. Altta yatan tetikleyici ilaç varsa bu ajanların kullanımı belirlenmeli ve mümkünse değiştirilmelidir. PV daha nadirdir, ancak BP’den daha erken başlangıç yaşı olan daha ciddi bir durumdur. Otoantikorlar Desmoglein’e yöneliktir. Sıklıkla oral mukozal erozyonlarla başlar. Burun, gırtlak, yemek borusu, cinsel organlar veya anüsün mukoza zarları tutulabilir. Ciltte berrak içerikli sarkık kabarcıklar oluşur, bu da hızla yırtılabilir ve erozyonlara yol açabilir. Ağrı sıktır, kaşıntı yoktur. PV septik komplikasyonlar dolayısıyla ölümcül olabilir. Otoimmün büllöz deri hastalığının tanısı, klinik tablo, histolojik inceleme ve derinin immünofloresan incelemesinin yanı sıra dolaşımdaki antikorların tespiti ile konur. Hafif BP (vücut yüzey alanının %10’undan azı etkilenir) esas olarak klobetasol propiyonat ile topikal olarak tedavi edilir. Şiddetli bir seyir durumunda (etkilenen vücut yüzey alanının %30’undan fazlası), prednizolon eşdeğeri ile sistemik tedavi ile kombinasyon önerilir. Hafif PV (ağrı yok, ≤%1 normal cildi veya ≤ 1cm2 mukozayı etkiliyor) immünosupresif veya immünomodülatör tedavi ile kombinasyon halinde sistemik kortikosteroidlerle tedavi edilir. Gerekirse, kortikosteroidler topikal olarak verilebilir.Anti-CD20 antikorları, sistemik glukokortikoidler ve immünosupresanlar ciddi vakalarda endikedir. Bakteriyel süper enfeksiyonları önlemek için yara bakımı ve antiseptik tedavi önerilmektedir.
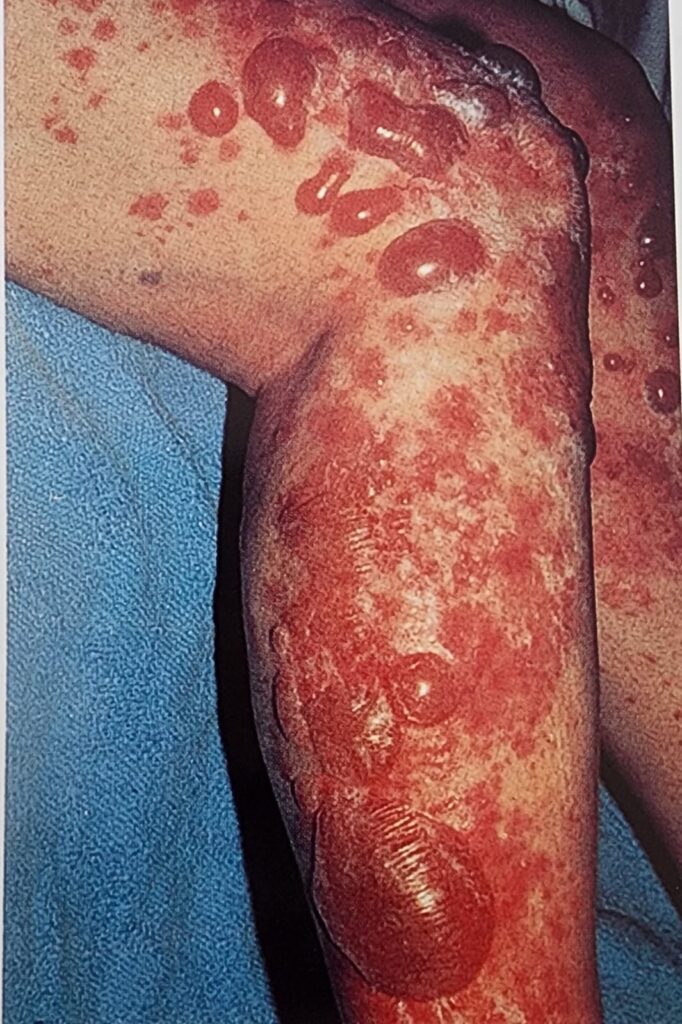
Şekil 5. Büllöz Pemfigoid (Fleisher AB. ve ark. Acil Dermatoloji Hızlı Tedavi Rehberi, 2003, Nobel Tıp)
Psöriyazis
Kronik inflamatuar kalıtsal bir hastalıktır. Psöriazisin birçok alt tipi vardır ve en çok kronik plak formu görülür (psöriazis vulgaris). Psöriazis vulgaris abdomen, kalça, dirsekler, dizler, ön kollar, lumbo sakral bölge, eller, ayaklar ve kafa derisi gibi cildin ekstansör yüzeylerindeki lezyonlarla karakterizedir. Alt ekstremite tutulumu nadir değildir. Kronik plak psöriazisin morfolojisinde canlı eritemli ve gümüşi skuamlı keskin sınırlı plaklar izlenir. İnverse psoriazis, aksiller kıvrımlarda, inguinal bölgede ve saçlı deride minimal skuamlı eritemli yamalar ve plaklar şeklinde gelişen fleksural lezyonlar olarak ortaya çıkar. İnvers psöriazis sıklıkla yaşlılarda görülür. Eritrodermik psöriazisde yüksek debili kalp yetmezliği ve pruritus, titreme, ateş, yorgunluk, iştahsızlık, kilo kaybı ve halsizlik gibi sistemik semptomlar görülür. Sistemik semptomların akut başlangıcı pullanma ve yaygın eritem ile ortaya çıkar. Yaşlı hastalarda önemli bir morbidite ve mortalite nedeni olabilen eritrodermik psöriazise dikkat edilmelidir. Yaşlılarda psöriazis yönetimi çoklu ilaç ve komorbiditeler nedeniyle zor olabilir.
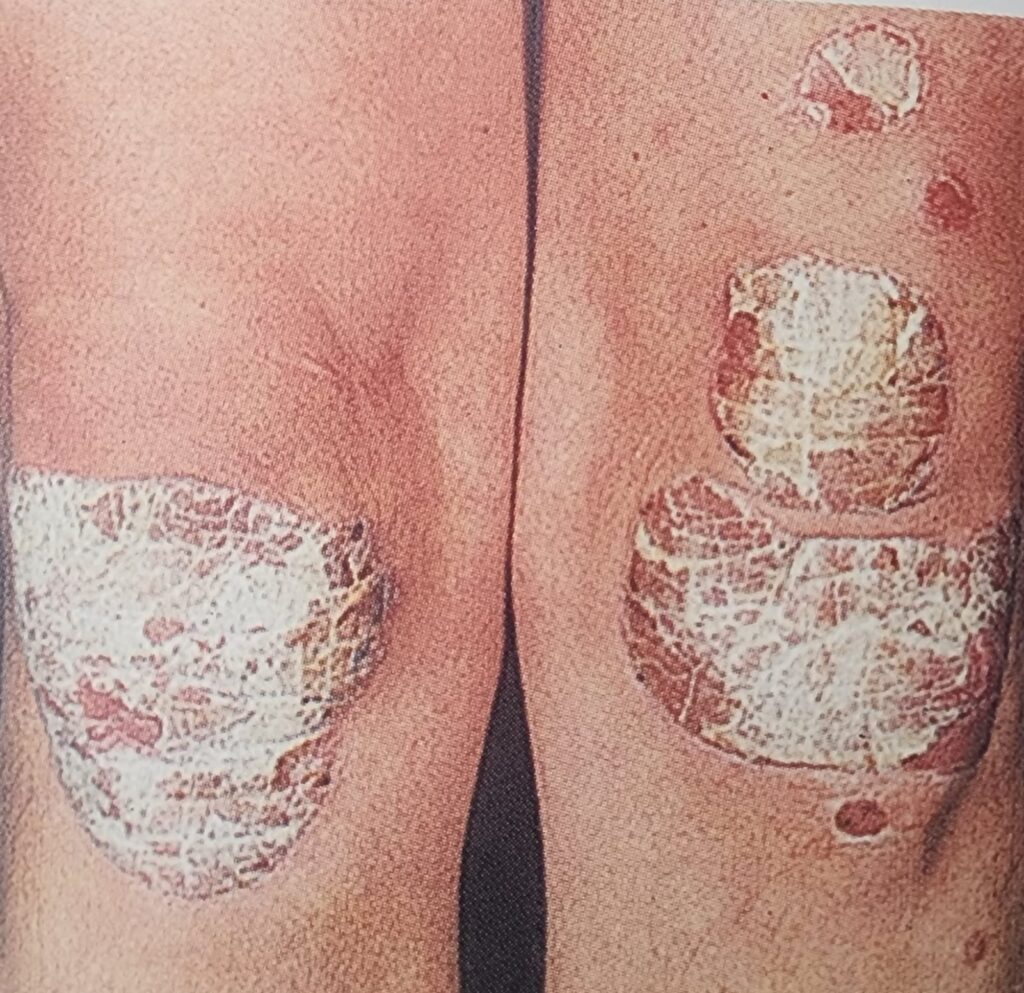
Şekil 6. Psöriyazis (Fleisher AB. ve ark. Acil Dermatoloji Hızlı Tedavi Rehberi, 2003, Nobel Tıp)
İyi huylu ve kötü huylu deri tümörleri
Yaşlılarda hücresel çoğalmada azalma olması hücrelerin diğer kanserojenlere karşı artmış duyarlılığına yol açar. Artan yaşla birlikte, iyi huylu veya kötü huylu bir tümör geliştirme olasılığı da artar. Deri kanserine bağlı ölümlerin %53’ü 65 yaş üzerindedir. Yaşlıların deri görünümünü pek önemsememesi, görme problemleri, lezyonların sırtta ortaya çıkması, bakım veren kişinin olmaması gibi nedenlerle tanı gecikebilmektedir.
Tehlikeli olmayan ancak sıklıkla hastalar için estetik bir sorun teşkil eden iyi huylu seboreik keratoz yaşlılıkta sık görülür. Lezyonlar keskin bir şekilde tanımlanmış, yuvarlak veya ovaldir, geniş bir tabana sahiptir, yaklaşık 0.5-1 cm çapındadır ve gövde veya kafa üzerinde kümelenmiştir. Klinik tablo tek başına genellikle bir dermatoskop ile doğrulanabilen bir tanıya yol açar. Kozmetik nedenlerle çıkarma, bir Volkmann kaşığı ile küretaj ile yapılabilir. Seboreik keratoz kendi başına kötü huylu değildir, ancak örneğin kötü huylu bir tümörün paraneoplastik sendromu (Leser-Trélat işareti) olarak ortaya çıkabilir.
Başka bir estetik sorun senil hemanjiyomlar olabilir. Ayrıca iyi huyludurlar, birkaç milimetre büyüklüğünde ve kırmızıdırlar. Semptom varsa, lazer veya koter ile tedavi edilebilir.
Keratoakantom, karakteristik görünümü nedeniyle kolayca teşhis edilir. Güneşe maruz kalan bölgelerde ortaya çıkar, keratotik bir tıkaç ile doldurulmuş merkezi bir çöküntü ile yarım küre şeklinde, açık kırmızı ila kırmızımsı-mor bir nodülden oluşur. Hızlı büyüme nedeniyle hızlı eksizyon önerilmektedir.
Aktinik keratoz (AK) yaygın bir prekanseröz hastalık olup solar keratoz olarak da bilinir. Pre-malign keratinosit proliferasyonundan kaynaklanır. Güneşten gelen UV radyasyon en önemli risk faktörü olduğundan kronik olarak güneş ışığına maruz kalan bölgeler (kafa derisi, kulaklar, yüz, dekolte, kollar, sırt) özellikle etkilenir. AK yıllar sonra skuamöz hücreli karsinoma dönüşebilir. Kriyoterapi, topikal fluorourasil, imiquimod, fotodinamik tedavi, cerrahi eksizyon veya lazer tedavisi gibi çeşitli tedavi seçenekleri vardır. Ek olarak güneş kremi ve koruyucu giysiler AK oluşumunun önüne geçmek ve deri kanseri riskini azaltmak için hastalara önerilmelidir.
Bowen hastalığı in situ skuamöz hücreli karsinomdur. Genellikle gövdede yavaş büyüyen, sedef hastalığı benzeri plak şeklinde görülür. Yüzey kuru, pullu, eritemli, hiperkeratotiktir ve çatlaklı bir kenara sahiptir. Tedavide kriyoterapi, 5-florourasil, küretaj veya eksizyon önerilir.
Malign deri tümörlerinin iki ana grubu beyaz deri kanseri (bazal hücreli ve skuamöz hücreli karsinom) ve siyah deri kanseridir (malign melanom).
Bazal hücreli karsinom (BHK) en sık görülen malign deri tümörüdür. Genellikle deride inci benzeri bir papül olarak ortaya çıkar. Görülme sıklığı yaş ve güneşe maruz kalma ile artar. En çok yüz (öncelikle burun) etkilenir, bunu boyun, gövde ve ekstremiteler izler. Görünüm değişkendir. Birçok alt tipi vardır. En sık görülen alt tip olan nodüler BHK, keskin sınırlı, geniş tabanlı, mumsu, inci benzeri bir kenarla çevrilidir ve telenjiektaziler içerebilir. Genellikle ortada zamanla ülserleşebilen bir çöküntü vardır. Tanı, dermatoskop ve histolojik muayene ile desteklenen klinik tablo temelinde yapılır. Metastaz nadirdir ancak lokal olarak yıkıcı bir büyüme gösterir. Hızlı tedavi gerekir. Nüks oranı yüksektir. Tam cerrahi eksizyon standarttır. Gerekirse sığ eksizyon, radyoterapi, topikal tedavi, fotodinamik tedavi, kriyoterapi, lazer veya sistemik tedavi kullanılabilir.
Skuamöz hücreli karsinom (SHK) atipik keratinositlerden gelişen daha nadir, BHK’dan daha hızlı büyüyen, nüks ve uzak metastaz oranı daha yüksek bir deri kanseridir. Daha çok kulak, dudak ve eller gibi güneşe maruz kalan bölgelerdegörülür. Etiyoloji multifaktöriyeldir. UV radyasyonu veya kimyasal kanserojenler gibi dışsal faktörlere ek olarak, genetik veya immünolojik yatkınlık da belirleyicidir. Standart tedavi tam eksizyondan oluşur. Tam rezeke edilemeyen karsinom veya geniş lenf nodu tutulumu durumunda ve ayrıca ameliyat edilemeyen hastalarda adjuvan veya postoperatif radyoterapi kullanılabilir.
Malign Melanom en nadir ancak ölümcül deri kanseridir. Bazal hücreli veya skuamöz hücreli karsinomdan daha az yaygındır, ancak erken metastaz yapması nedeniyle daha fazla agresiflik gösterir. Lenfojen ve hematojen metastaz yapar. Birçok tipi vardır, yaşlı bireylerde en sık yüzeyel yayılan tipi görülür. UV radyasyonu en önemli dışsal risk faktörüdür. Tümörler genellikle düzensiz olarak sınırlı ve çok renkli görünür. Tanı klinik tablo (ABCDE kuralı: asimetri, kenar, renk, çap, gelişim) ve bir histoloji temelinde yapılır. Tedavi, primer tümörün uygun bir güvenlik sınırı ile cerrahi eksizyonuna dayanır.
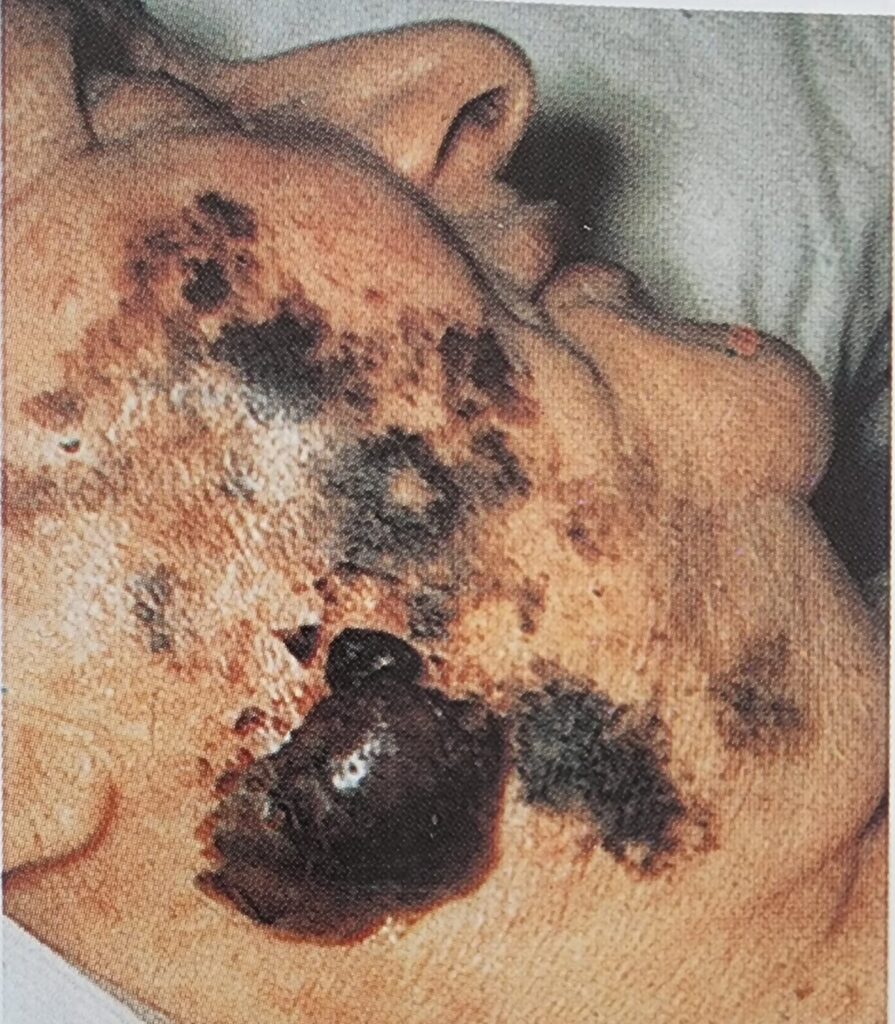
Şekil 7. Malign Melanom (Fleisher AB. ve ark. Acil Dermatoloji Hızlı Tedavi Rehberi, 2003, Nobel Tıp)
Yaşlılıkta cildin fizyolojik değişiklikleri tutarlı bakım ile hafifletilebilir. Dışarıdan gelen zararlı etkiler en aza indirilmelidir. Kötü huylu tümörlerde erken tespit için dermatoskop ve fotoğraf dokümantasyonu ile düzenli dermatolojik tarama yapılmalıdır. Tedavi seçimi, çeşitli faktörlere bağlıdır ve genellikle dermatologlar, onkologlar, cerrahlar ve diğer uzmanları içeren multidisipliner bir yaklaşım gereklidir.
Sonuç
Yaşlılarda deri hastalıkları, yalnızca yaşam kalitesini olumsuz etkilemekle kalmaz; aynı zamanda hayati risk taşıyan durumların da habercisi olabilir. Bu nedenle geriatrik hastalarda uygun cilt bakımı, doğru tanı ve zamanında tedavi büyük önem taşır. Belirsiz cilt değişiklikleri, malignite riski açısından dikkate alınmalı ve ayrıntılı bir tüm vücut muayenesi yapılmalıdır.
Tedavi sürecinde hastanın genel durumu, yaşam kalitesi, eşlik eden hastalıkları, polifarmasi ve bitkisel ya da reçetesiz ürün kullanımları mutlaka göz önünde bulundurulmalıdır. Deri bulgularının net değerlendirilemediği, malignite şüphesinin bulunduğu, tedavilere yanıt alınamayan veya deneyim gerektiren kompleks olgularda dermatoloji konsültasyonu istenmelidir.
Kaynaklar
1. Turkish Statistical Institute (TURKSTAT). Elderly population statistics, 2020. 2021. Available from https://data.tuik.gov.tr/Bulten/In dex?p=Istatistiklerle-Yaslilar-2020-37227. Accessed June 25, 2021.
2. Tursen Ü. (2025). Geriatrik Dermatolojik Tedavi. İstanbul. Türm Dermatoloji Derneği Yayınları.
3. Legiawati L, Yusharyahya SN, Astriningrum R, Pulungan AA, Kusumahapsari RW. Skin disease profile in geriatric inpatients at a tertiary referral hospital. Malays J Med Sci. 2023;30(6):54–60. https://doi.org/10.21315/mjms2023.30.6.6
4. Liao YH, Chen KH, Tseng MP, Sun CC. Pattern of skin diseases in a geriatric patient group in Taiwan: a 7-year survey from the outpatient clinic of a university medical center. Dermatology. 2001;203(4):308-13).
5. Aksoy Sarac G, Emeksiz MAC, Acar O, Nazlican E, Tanacan E, Nayir T. Retrospective analysis of dermatological diseases in geriatric patients during dermatology outpatient department visits. Dermatol Pract Concept. 2022;12(3):e2022145. https://doi.org/10.5826/dpc.1203a145
6. Özyurt ve ark. Geriatrik Hastalarda Dermatolojik Sorunlar. Turk J Dermatol 2014; 4: 206-9
7. Yalçin B, Tamer E, Toy GG, Oztaş P, Hayran M, Alli N. T he prevalence of skin diseases in the elderly: analysis of 4099 geriatric patients. Int J Dermatol. 2006;45(6):672-6.)
8. Bonkemeyer Millan S, Gan R, Townsend PE. Venous Ulcers: Diagnosis and Treatment. Am Fam Physician. 2019;100(5):298-305.
9. Loo DS. Cutaneous fungal infections in the elderly. Dermatol Clin. 2004;22(1):33-50. doi:10.1016/s0733 8635(03)00109-8.
10. Kaul S, Yadav S, Dogra S. Treatment of Dermatophyto sis in Elderly, Children, and Pregnant Women. Indian Dermatol Online J. 2017;8(5):310-318. doi:10.4103/idoj. IDOJ_169_17.
11. Kaul S, Yadav S, Dogra S. Treatment of Dermatophyto sis in Elderly, Children, and Pregnant Women. Indian Dermatol Online J. 2017;8(5):310-318. doi:10.4103/idoj. IDOJ_169_17.
