Yaşlılarda Omurga Bozuklukları
Omurga bozuklukları, yaşlı bireylerde hem fonksiyonel kapasiteyi hem de yaşam kalitesini ciddi şekilde etkileyen önemli bir sağlık sorunudur. Osteoporotik kırıklar, dejeneratif değişiklikler, postüral deformiteler ve nadir görülen diğer bağ dokusu hastalıkları bu bozuklukların başlıca nedenleri arasında yer alır.
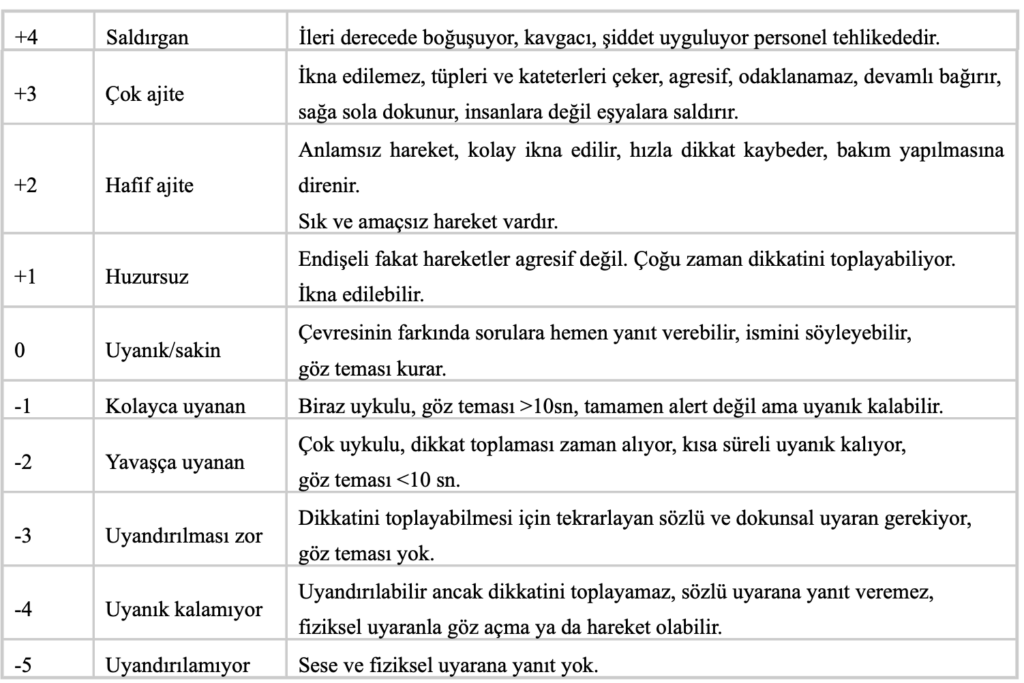
Yaşla birlikte artan motor fonksiyon bozuklukları, denge problemleri, nöropatik ağrı ve güçsüzlük gibi klinik durumlar omurga ile ilgili bozuklukların ortaya çıkmasına yol açmaktadır. Yaşlanma süreciyle birlikte omurgada, hem mekanik hem de biyolojik açıdan önemli değişiklikler gelişir. Omurganın yük taşıma kapasitesinin azalması, kemikteki mineral yoğunluğundaki azalma, vertebral disk dejenerasyonu ve kas kütlesinde ki kayıp; yaşlı bireylerde omurga sorunlarının temelini oluşturur. Bu değişiklikler, ağrı, hareket kısıtlılığı, düşme riski ve günlük yaşam aktivitelerinde bağımsız becerilerin azalması gibi ciddi sonuçlara yol açabilir. Yaşlı bireylerde bu durumun oluşumu ve ilerleyişi; omurilik tümörleri, osteoporoz, omurga metastazları, omurga deformiteleri ve spinal bağ yapılarının ossifikasyonu başlıkları altında incelenebilir (1) (Şekil 1).
Şekil 1 Yaşlı bireylerde omurga bozuklukları oluşum ve ilerleyiş nedenleri
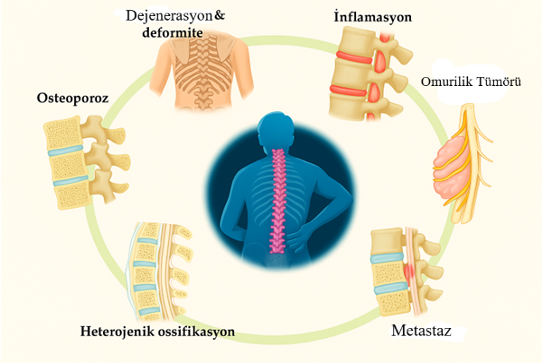
Dubousset ve arkadaşlarının ortaya koyduğu kavrama göre, bireyin dengesini koruyabilmesi için minimal kas aktivasyonu yeterlidir. Ancak, şiddetli omurga deformitesi bulunan hastalarda dengeyi sağlamak için daha fazla kas enerjisine ihtiyaç duyulur ve ayakta duruş pozisyonunu korumak giderek zorlaşabilir. Bu durum, şiddetli bel ağrısına bağlı aralıklı yürüyüş ve duruş bozukluklarına, omurga kifozuna, gastroözofageal reflü hastalığına, depresyona ve yaşam kalitesini olumsuz etkileyen psikososyal ve fiziksel sorunlara yol açabilmektedir. Bu deformitelerin değerlendirilmesi ve tanısı amacıyla çeşitli sınıflandırmalar (örneğin, SRS-Schwab sınıflandırması) geliştirilmiş ve spinal füzyon cerrahisi gibi tedavi yaklaşımları da uygulanmaya başlanmıştır. Ancak özellikle ileri yaş grubunda, komorbiditeler, azalmış kemik kalitesi ve iyileşme sürecine ilişkin riskler nedeniyle invaziv cerrahi müdahaleler konusunda dikkatli bir hasta seçimi ve multidisipliner değerlendirme gibi hala bazı endişeler bulunmaktadır.
Omurga deformitesi açısından önemli bir diğer husus ise osteoporozdur. Osteoporoz, yaşlı bireylerde en sık karşılaşılan metabolik kemik hastalığıdır. Vertebra korpuslarında trabeküler kemik yoğunluğunun azalması, minimal travmalarla bile kırıklara yol açabilmektedir. Torakal ve lomber vertebra kırıkları, özellikle T7-T8 ve L1 seviyesinde sık görülür ve kırıklar akut ağrı, postüral bozukluk ve kifotik deformiteye neden olabilir. Yaşlı bireylerde osteoporoza bağlı en sık karşılaşılan durum vertebral kırıklardır. Buna sıklıkla yaşlanmaya bağlı kas kütlesi ve kas fonksiyonunda azalma ile karakterize sarkopeni de eşlik etmektedir. Bu iki durumun birlikteliği, kronik bel ağrısına ve fiziksel aktivitede azalmaya yol açarak yaşam kalitesini belirgin şekilde düşürmekle kalmaz; aynı zamanda mortalite riskini de yaklaşık %15 oranında artırmaktadır (2). Özellikle vertebral kırıkların erken tanısı ve etkin tedavisi büyük önem taşımaktadır; çünkü mevcut bir kırığın ardından ilk birkaç yıl içinde yeni kırık gelişme riski belirgin şekilde artmaktadır. Bu süreçte temel hedef, etkin ağrı palyasyonu ve hastanın günlük yaşam aktivitelerine mümkün olan en kısa sürede geri dönmesinin sağlanmasıdır (3). Vertebral kırıkların tedavisinde kullanılan seçeneklerden biri olan cerrahi müdahaleler, özellikle yaşlı hastalarda yüksek komplikasyon riski taşımaktadır. Uygulanan cerrahi teknikler arasında vertebral augmentasyon, posterior fiksasyon, osteotomi ve anterior fiksasyon gibi yöntemler yer almaktadır. Özellikle implant cerrahisi uygulanan 80 yaş ve üzeri hastalarda komplikasyon oranlarında belirgin bir artış gözlenmektedir (4,5). Sonuç olarak, yaşlı hastalarda öncelikli olarak konservatif tedavi yaklaşımları tercih edilmektedir. Ancak konservatif tedaviye dirençli vakalarda ve nörolojik semptomların eşlik ettiği durumlarda cerrahi müdahalenin ön planda değerlendirilmesi kaçınılmaz hale gelebilmektedir.
Yaşlı bireylerde omurga bozukluklarıyla kendini gösterebilen bir diğer önemli neden omurilik tümörleridir. Merkezi sinir sistemi tümörlerinin yaklaşık %4-16’sını oluşturan bu tümörlerde en sık intradural-ekstramedüller yerleşimli olanlar görülmektedir (6). Bu grup içinde yer alan menenjiyomlar ise özellikle 60-69 yaş aralığındaki bireylerde en yüksek insidansa sahip tümöral yapılar olarak öne çıkmaktadır (7). Bu alanda nedensel genlerin (driver genler: hastalığın gelişiminde etken olan genler) genetik analiz ve tanımlanmasına yönelik çalışmalar ile özellikle malign tümörler açısından gen terapisi yaklaşımları ön plana çıkmaktadır (6).
Her ne kadar primer omurilik tümörleri omurga bozukluklarına yol açabilse de bu duruma neden olabilecek diğer önemli bir etken de metastatik omurga tümörleridir. Metastatik omurilik basısı, tüm kanserli hastaların yaklaşık %5-14’ünde görülmektedir (8). Patolojik kırıklar ve felç gibi ciddi komplikasyonlara yol açabileceği için erken tanısı ve uygun tedavisi oldukça önem taşımaktadır. Bu nedenle hastanın prognozunun dikkatle değerlendirilmesi ve tedavi planının multidisipliner yaklaşımla programlı bir şekilde oluşturulması gerekmektedir (9). Bu hasta grubunda genel olarak radyoterapi, cerrahi ya da radyoterapi ve cerrahiyi kombine eden tedavi protokolleri uygulanabilmektedir. Ancak literatürde, cerrahi tekniğin radyoterapiye eklenmesinin çoğu durumda ek bir yarar sağlamadığı bildirilmiştir. Sadece cerrahi uygulamalarda komplikasyon oranının %29’a ulaştığı belirtilmiş olup, bu nedenle daha düşük komplikasyon riski taşıyan minimal invaziv cerrahi teknikler günümüzde öncelikli tercih olarak öne çıkmaktadır (10,11).
Omurga bozukluklarına yol açan bir diğer önemli neden ise spinal bağların kemikleşmesidir. Bu durum, omurganın stabilitesini sağlayan ve hareket kabiliyetini yöneten spinal ligamentlerin heterotopik ossifikasyonu olarak da tanımlanmaktadır. Özellikle Uzak Doğu toplumlarında insidansın Batı toplumlarına göre daha yüksek olduğu bildirilmektedir; bunda genetik faktörlerin etkili olabileceği düşünülmektedir. Klinik olarak ise en sık posterior longitudinal ligamanın ossifikasyonu şeklinde klinik olarak kendini göstermektedir (12,13). Tanısal yöntemler arasında bilgisayarlı tomografi (BT) ve üç boyutlu BT öncelikli olarak kullanılmaktadır. Kadın cinsiyet ve vücut kitle indeksi, hastalığın prevalansında etkili faktörler arasında yer alırken, özellikle çıkış bölgesi olarak servikal lokalizasyonun en sık tutulduğu rapor edilmiştir. Tedavi protokollerinde cerrahi ve cerrahi dışı yöntemler uygulanmakta olup, en sık tercih edilen cerrahi teknikler arasında füzyon cerrahisi ve füzyonsuz laminoplasti yer almaktadır. Ancak hangi cerrahi yöntem uygulanırsa uygulansın, iyi klinik sonuç elde edebilmek için omurilik geri dönüşümsüz hasar görmeden önce posterior longitudinal ligaman ossifikasyonu bulunan hastaların zamanında cerrahi müdahale alması büyük önem taşımaktadır.
Ayrıca intervertebral disklerin dejenerasyonu yaşla birlikte kaçınılmazdır. Disk yüksekliğinin azalması, faset eklem hipertrofisi ve ligamentum flavum kalınlaşması sonucunda spinal kanal daralabilir. Lomber spinal stenoz, özellikle yürüme sırasında bacak ağrısı ve güçsüzlükle karakterize nörojenik kladikasyon tablosuna yol açabilmektedir.
Yaşlı hastalarda omurga bozukluklarının tanısı dikkatli bir klinik değerlendirme ile başlar. Ayrıntılı anamnezde ağrının lokalizasyonu, şiddeti, süresi ve travma öyküsü sorgulanmalı; fizik muayenede postür bozuklukları, hareket kısıtlılıkları ve nörolojik defisitler araştırılmalıdır. Tanısal görüntülemede ilk basamak olarak direkt radyografi tercih edilirken, yumuşak doku, intervertebral diskler ve spinal kanal patolojileri için manyetik rezonans görüntüleme (MRG) altın standarttır. Osteoporotik kırıkların detaylı değerlendirilmesi ve kompleks kemik yapılarının incelenmesi amacıyla BT kullanılabilir. Osteoporozun değerlendirilmesinde ise çift enerjili X-ray absorbsiyometri (DEXA) yöntemi ile kemik mineral dansitesi ölçülerek kırık riski objektif şekilde belirlenebilir.
Yaşlılarda omurga bozukluklarının medikal tedavisinde temel hedef, ağrının kontrolü, fonksiyonel kapasitenin korunması ve komplikasyonların önlenmesidir. Ağrı yönetiminde asetaminofen ve non-steroid antiinflamatuar ilaçlar (NSAİİ) ilk basamakta kullanılırken, dirençli olgularda dikkatli şekilde opioid analjezikler de uygulanabilir; ancak yaşlılarda yan etki profili nedeniyle opioid kullanımı titizlikle ve yakından izlenmelidir. Kas spazmının eşlik ettiği durumlarda kısa etkili kas gevşeticilerden faydalanılabilir. Osteoporozun yönetiminde bifosfonatlar, denosumab ve seçilmiş hastalarda paratiroid hormon analogları gibi ajanlar kemik mineral yoğunluğunu artırarak kırık riskini azaltır. Ayrıca, tüm hastalarda yeterli kalsiyum ve D vitamini desteği mutlaka sağlanmalıdır. Fizik tedavi ve rehabilitasyon programları; kas gücünü artırma, postürü düzeltme ve dengeyi geliştirme amacıyla tedavinin ayrılmaz bir parçasıdır (14).
Yaşlı bireylerde omurga bozuklukları; ağrı, hareket kısıtlılığı ve düşme riski ile bireylerin yaşam kalitesini ciddi şekilde tehdit eder. Multidisipliner yaklaşım, erken tanı ve uygun tedavi seçenekleriyle bu hastalarda fonksiyonel bağımsızlığın korunması mümkündür. Özellikle acil servis başvurularında, yaşlı hastaların spinal patolojileri mutlaka sistematik bir şekilde değerlendirilmelidir.
Yaşlılarda Postür Bozuklukları
İlerlemiş yaş, kas-iskelet sistemi değişikliklerinin yanı sıra duruş bozuklukları, statik dengeyi ve yürüyüşü sürdürmeyi zorlaştıran çeşitli sorunları da beraberinde getirmektedir (15). Omurgadaki anatomik değişiklikler, kas kütlesinde kademeli bir dejenerasyon ve de bunun yerini kolajen doku ve yağ dokunun alması ile yaklaşık bir ila üç santimetrelik bir yükseklik kaybı oluşmaktadır. Yaşlı bireylere özgü postüral deviasyon ve duruş değişiklikleri; genetik yatkınlık, sigara kullanımı, hormonal dengesizlikler, psikolojik faktörler, kötü postüral alışkanlıklar ile merkezi ve periferik sinir sistemine ait bozukluklardan kaynaklanabilmekte olup, en sık torasik ve servikal bölgelerde gözlemlenmektedir. Ağrı, hastaların en sık başvurduğu temel şikayetlerden biridir (16). Postür değişikliklerinin başlıca nedeni olarak osteoporoz ön plana çıkmaktadır. Risk faktörleri arasında ileri yaş, kadın cinsiyet, Asya kökenli olmak, östrojen eksikliği gibi durumlar yer almaktadır. Bunun yanı sıra yaşam tarzı faktörleri; alkol tüketimi, sedanter yaşam biçimi, kortikosteroid ve antikonvülsan ilaç kullanımı gibi durumlar da osteoporoz gelişimini destekleyen etkenler arasındadır (17). Yaşlı bireylerde öne eğilme, öksürme veya hapşırma gibi basit eylemler dahi osteoporotik kırıklara neden olabilmektedir. Kırıkların yanı sıra, yaşlılarda duruş ve omurga hizalanma bozuklukları da sıkça gözlenmektedir. Bu bağlamda kifoz, skolyoz ve lordoz en sık karşılaşılan deformiteler arasında yer almaktadır. Özellikle kifoz ve skolyoz, denge ve stabiliteyi bozarak yürüme sırasında çeşitli problemler oluşturur. Hastalar bu durumu genellikle geniş tabanlı duruş veya sallanarak yürüme gibi kompansatuvar mekanizmalarla dengelemeye çalışırlar. Tanıda, fizik muayene ve laboratuvar bulgularının yanı sıra, günümüzde en etkili yöntemlerden biri DEXA olarak kabul edilmektedir. Kalça veya omurga mineral yoğunluğunun 2,5 standart sapma veya daha fazla azalması osteoporoz tanısı açısından pozitif kabul edilmektedir. Osteoporoza bağlı bu tür rahatsızlıkların önlenmesinde ise düzenli egzersiz ve uygun ilaç tedavisi en etkili yaklaşımlar arasında yer almaktadır (18).
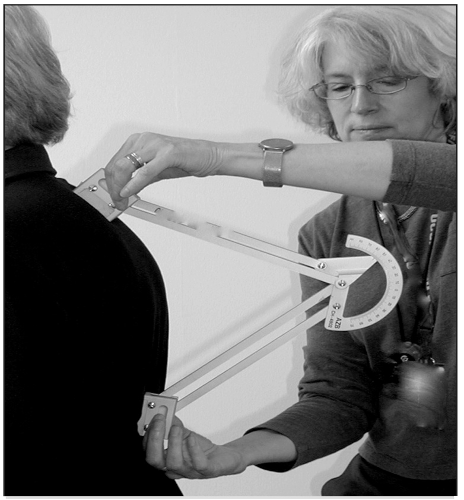
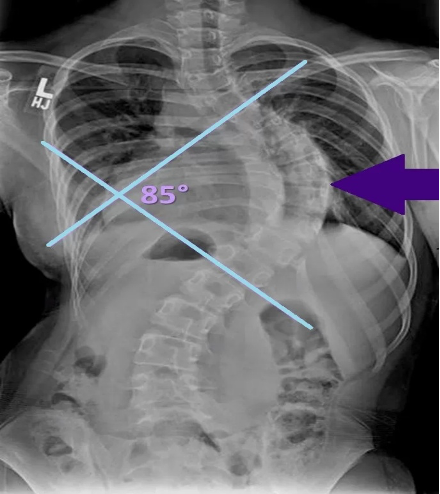
Kifoz, vertebra gövdelerinin ve intervertebral disklerin şekil özellikleri nedeniyle torasik omurgada belirli bir düzeyde anterior eğrilik bulunmasıyla karakterizedir ve bu durum fizyolojik olarak kabul edilmektedir. Yetişkin bireylerde yaklaşık 40°’lik kifotik açı normal sınırlar içerisinde değerlendirilirken, bu değer 55-60 yaşlarındaki kadınlarda ortalama 43°’ye, 76-80 yaşlarındaki kadınlarda ise ortalama 52°’ye yükselmektedir. Bu değerlerin üzerinde saptanan artışlar hiperkifoz olarak tanımlanır. Hiperkifoz insidansı ise hem erkek hem de kadınlarda %20 ila %40 arasında değişmektedir (19). Kifoz açısının ölçümü, ayakta çekilen lateral omurga radyografisi üzerinden yapılmaktadır. Ölçüm sırasında üst sınır olarak T4, alt sınır olarak T12 vertebraları referans alınarak çizilen dik çizgiler arasındaki açı hesaplanır ve bu ölçüm Cobb’un kifoz açısı olarak adlandırılır (Şekil 2). Alternatif bir yöntem olarak Debrunner kifoz ölçümü kullanılmaktadır. Bu yöntemde cihazın üst kolu T2 ve T3 spinöz çıkıntılara, alt kolu ise T11 ve T12 spinöz çıkıntılara yerleştirilir; hasta mümkün olduğunca dik dururken açı ölçülerek hesaplama yapılır (20,21) (Şekil 3).
Hiperkifozun fiziksel sonuçları; zayıf denge, yavaş yürüyüş hızı, duruş ve yürüyüşte geniş destek tabanı kullanımı, merdiven çıkma hızında azalma ve artmış düşme riski şeklinde özetlenebilir. Yaşam kalitesi üzerindeki etkileri ise; objektif sağlık göstergelerinden bağımsız olarak kişinin kendini sağlıksız hissetmesi (subjective poor health), aile ilişkilerinde zayıflama ve ekonomik koşullara yönelik memnuniyetsizlik şeklinde kendini gösterebilmektedir. Yaşlı bireylerde bu durumla mücadelede fizyoterapi, öncelikli tedavi seçeneği olarak kabul edilmektedir (22).
Şekil 2 Cobb’un kifoz açısı-T4-T12 vertebralar arası çizilen dik çizgiler arası açı. T4-T12 vertebralar arası çizilen dik çizgiler arası açı.
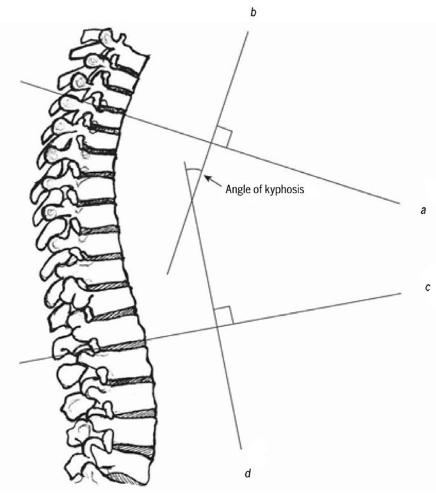
Şekil 3 Debrunner kifoz ölçümü-T2-T3 ve T11-T12 spinöz çıkıntılar arası dik durumdaki açı.
Skolyoz, koronal düzlemde omurganın lateral eğriliği olarak tanımlanmaktadır (Şekil 4). Amerika Birleşik Devletleri’nde nüfusun yaklaşık %2-3’ü skolyozdan etkilenmektedir. Etiyolojik açıdan değerlendirildiğinde, olguların yaklaşık %80’i idiopatik nedenlere bağlıdır; kalan kısmı ise konjenital ve nöromüsküler etiyolojilerden kaynaklanmaktadır. Skolyozun semptomları arasında omuz seviyelerinde asimetri, başın pelvis üzerinde hizalanmaması, kalçalarda simetri bozukluğu, göğüs kafesinde yükseklik farkı, bel bölgesinde asimetri, omurganın üzerindeki deride yapısal değişiklikler (omurga üzerinde çukurluk (sakral dimple), anormal kıllanma (hipertrikozis) ve renk değişiklikleri (hipo- veya hiperpigmente lekeler, café-au-lait lekeleri) ve vücudun bir tarafa doğru eğilmesi yer almaktadır. Tanıda fizik muayenenin yanı sıra direkt grafi, spinal radyografi, bilgisayarlı tomografi (BT) ve manyetik rezonans görüntüleme (MRI) yöntemleri kullanılmaktadır. Yaşlı popülasyonda, özellikle 65 yaş ve üzerindeki bireylerde en sık karşılaşılan skolyoz formu dejeneratif skolyoz olup, çoğunlukla lomber vertebra düzeyinde izlenmektedir. Dejeneratif skolyoz, yaşlı bireylerin yaklaşık %68’ini etkileyerek spinal stenoz (spinal kanal daralması) ve buna bağlı işlevsel bozukluklara yol açmaktadır. Tedavide öncelikle konservatif yöntemler tercih edilmektedir; ancak omurga eğriliğinin 50 derecenin üzerine çıkması durumunda, alt ekstremitelerde nörolojik defisit gelişmesi ve/veya intestinal (konstipasyon, inkontinans vb.) ya da mesane semptomlarının (retansiyon, nörojenik mesane vb.) ortaya çıkması durumunda cerrahi müdahale gerekebilmektedir (Şekil 5). Cerrahi prosedür; ilgili omurga segmentlerinin yeniden hizalanması, nöral elemanların dekompresyonu ve spinal füzyon işlemlerini kapsamaktadır. Ancak cerrahi girişimlerde komplikasyon oranlarının %37 ile %62 arasında değişebildiği bildirilmektedir (23,24).
Şekil 4 Skolyoz-Koronal düzlemde laterale eğiklik
Şekil 5 Dejeneratif skolyoz-Laterale eğikliğin 50° ‘nin üzerine çıkması
Lordoz, servikal ve lomber omurgada anterior yönde eğriliğin artması durumu olarak tanımlanır. Çoğu olgu idiopatik kaynaklı olmakla birlikte, spondilolistezis, akondroplazi, osteoporoz ve osteosarkom gibi çeşitli kemik hastalıkları da lordoz gelişimine neden olabilmektedir. Servikal ve lomber lordoz, klinikte en sık karşılaşılan formlardır. Yaşlı bireylerde servikal omurgadaki lordotik eğrilik, fizyolojik sınırlar içerisinde kabul edilir. Ancak servikal lordozda konuşma ve yutma gibi fonksiyonlar etkilenebilirken; lomber lordozda ise karın öne doğru itilmiş, gluteal bölge ise arkaya çıkıntılı bir postür oluşur ve bu durum mesane ve bağırsak kontrolünü olumsuz etkileyebilmektedir (Şekil 6,7). Lomber lordoz açısından değerlendirildiğinde, yaşla birlikte lomber lordozun ya azaldığı ya da sabit kaldığı çeşitli çalışmalarda gösterilmiştir (26). Cinsiyetler arasındaki farklılıklar tam olarak netleşmemiş olsa da, lomber lordozun ölçümünde Cobb açısı yaygın olarak kullanılan bir değerlendirme yöntemi olarak öne çıkmaktadır (27). Fleksiyon ve ekstansiyondaki toplam lomber lordoz ve hareket aralığının (range of motion, RoM) yaşla birlikte azaldığı genel kabul görmektedir (28). Lordoz tanısı; direkt grafi, bilgisayarlı tomografi (BT) ve manyetik rezonans görüntüleme (MR) gibi görüntüleme yöntemleri ile konulabilmektedir. Tedavi aşamasında ise fizik tedavi, destekleyici aparatlar, ilaç tedavileri ve cerrahi müdahaleler uygulanabilmektedir (29).
Şekil 6 Servikal lordoz – Servikal omurgada öne eğiklik durumu
Şekil 7 Lomber lordoz-Lomber omurgada öne eğiklik durumu
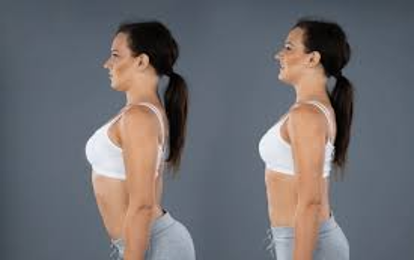
Sonuç olarak yaşlı hastalarda oluşabilecek olan postür bozuklukları hem sağlıksal hem yaşam kalitesi açısından önem arz etmekte olup zamanında yapılan teşhis ve tedavi kişinin geleceği açısından yönlendirici faktör olarak karşımıza çıkmaktadır.
KAYNAKLAR
- Hirai T, Uehara M, Miyagi M, Takahashi S, Nakashima H. Current Advances in Spinal Diseases of the Elderly: Introduction to the Special Issue. J Clin Med. 2021 Jul 26;10(15):3298. doi: 10.3390/jcm10153298. PMID: 34362083; PMCID: PMC8347409.
- Tosteson, ANA; Gabriel, SE; Grove, MR; Moncur, MM; Kneeland, TS; Iii, LJM Kalça ve Omurga Kırıklarının Kalite Ayarlı Yaşam Yılları Üzerindeki Etkisi. Osteoporos. Int. 2001 , 12 , 1042–1049.
- Roux, C.; Briot, K. Imminent fracture risk. Osteoporos. Int. 2017, 28, 1765–1769.
- Takahashi, S.; Hoshino, M.; Yasuda, H.; Hori, Y.; Ohyama, S.; Terai, H.; Hayashi, K.; Tsujio, T.; Kono, H.; Suzuki, A.; et al. Characteristic radiological findings for revision surgery after balloon kyphoplasty. Sci. Rep. 2019, 9, 1–7.
- Saleh, A.; Thirukumaran, C.; Mesfin, A.; Molinari, R.W. Complications and readmission after lumbar spine surgery in elderly patients: An analysis of 2320 patients. Spine J. 2017, 17, 1106–1112.
- Abd-El-Barr, M.M.; Huang, K.; Moses, Z.B.; Iorgulescu, J.B.; Chi, J.H. Recent advances in intradural spinal tumors. Neuro-Oncology 2017, 20, 729–742.
- Hirano, K.; Imagama, S.; Sato, K.; Kato, F.; Yukawa, Y.; Yoshihara, H.; Kamiya, M.; Deguchi, M.; Kanemura, T.; Matsubara, Y.; et al. Primary spinal cord tumors: Review of 678 surgically treated patients in Japan. A multicenter study. Eur. Spine J. 2012, 21, 2019–2026
- Patchell, R.A.; Tibbs, P.A.; Regine, W.F.; Payne, R.; Saris, S.; Kryscio, R.J.; Mohiuddin, M.; Young, B. Direct decompressive surgical resection in the treatment of spinal cord compression caused by metastatic cancer: A randomised trial. Lancet 2005, 366, 643–648.
- Crnalic, S.; Hildingsson, C.; Bergh, A.; Widmark, A.; Svensson, O.; Löfvenberg, R. Early diagnosis and treatment is crucial for neurological recovery after surgery for metastatic spinal cord compression in prostate cancer. Acta Oncol. 2012, 52, 809–815.
- Kim, J.M.; Losina, E.; Bono, C.M.; Schoenfeld, A.J.; Collins, J.E.; Katz, J.N.; Harris, M.B. Clinical outcome of metastatic spinal cord compression treated with surgical excision ± radiation versus radiation therapy alone: A systematic review of literature. Spine 2012, 37, 78–84.
- Hamad, A.; Vachtsevanos, L.; Cattell, A.; Ockendon, M.; Balain, B. Minimally invasive spinal surgery for the management of symptomatic spinal metastasis. Br. J. Neurosurg. 2017, 31, 526–530.
- Karasugi, T.; Genetic Study Group of Investigation Committee on Ossification of the Spinal Ligaments; Nakajima, M.; Ikari, K.; Tsuji, T.; Matsumoto, M.; Chiba, K.; Uchida, K.; Kawaguchi, Y.; Mizuta, H.; et al. A genome-wide sib-pair linkage analysis of ossification of the posterior longitudinal ligament of the spine. J. Bone Miner. Metab. 2012, 31, 136–143.
- Nakajima, M.; Genetic Study Group of Investigation Committee on Ossification of the Spinal Ligaments; Takahashi, A.; Tsuji, T.; Karasugi, T.; Baba, H.; Uchida, K.; Kawabata, S.; Okawa, A.; Shindo, S.; et al. A genome-wide association study identifies susceptibility loci for ossification of the posterior longitudinal ligament of the spine. Nat. Genet. 2014, 46, 1012–1016.
- Hirai, T.; Yoshii, T.; Nagoshi, N.; Takeuchi, K.; Mori, K.; Ushio, S.; Iwanami, A.; Yamada, T.; Seki, S.; Tsuji, T.; et al. Distribution of ossified spinal lesions in patients with severe ossification of the posterior longitudinal ligament and prediction of ossification at each segment based on the cervical OP index classification: A multicenter study (JOSL CT study). BMC Musculoskelet. Disord. 2018, 19, 107.
- Gervásio FM, Braga AK, Fortunato CN. Classical Postural Changes and their Correlations in Healthy Women in the City of Goiânia- Goiás. Movimentada Magazine. 2009 [accessed on July 24 2014]; 2(3).
- Schoueri IN. Yaşlılarda gözlem faktörü olarak duruş. Dergi Brezilya bilimi ve hareketi. 2009; 5(2): 36.
- Eliopoulos, C. (2018). Gerontological Nursing (9 th ed.). Wolters Kluwer.
- Cosman F, de Beur SJ, LeBoff MS, Lewiecki EM, Tanner B, Randall S, Lindsay R. Erratum to: Clinician’s guide to prevention and treatment of osteoporosis. Osteoporos Int. 2015 Jul;26(7):2045-7. doi: 10.1007/s00198-015-3037-x. Erratum for: Osteoporos Int. 2014 Oct;25(10):2359-81. doi: 10.1007/s00198-014-2794-2. PMID: 25986381; PMCID: PMC4643600.
- Kado DM, Huang MH, Karlamangla AS, Barrett-Connor E, Greendale GA. Hiperkifotik duruş toplumda yaşayan yaşlı erkek ve kadınlarda ölüm oranını öngörüyor: prospektif bir çalışma. J Am Geriatr Soc. 2004;52:1662–1667. doi: 10.1111/j.1532-5415.2004.52458.x.
- Kado DM, Christianson L, Palermo L, Smith-Bindman R, Cummings SR, Greendale GA. Yaşlı kadınlarda kifozun sırtüstü radyolojik ve ayakta klinik ölçümünün karşılaştırılması: Kırık Müdahale Denemesi. Omurga (Phila Pa 1976) 2006;31:463–467. doi: 10.1097/01.brs.0000200131.01313.a9.
- Lundon KM, Li AM, Bibershtein S. Osteoporozlu postmenopozal kadınlarda kifoz ölçümünde değerlendiriciler arası ve değerlendirici içi güvenilirlik. Omurga (Phila Pa 1976) 1998;23:1978–1985. doi: 10.1097/00007632-199809150-00013.
- Lynn SG, Sinaki M, Westerlind KC. Osteoporozlu kişilerin denge özellikleri. Arch Phys Med Rehabil. 1997;78:273–277. doi: 10.1016/s0003-9993(97)90033-2
- https://www.aans.org/patients/conditions-treatments/scoliosis/
- Thomas K, Wong KH, Steelman SC, Rodriguez A. Surgical Risk Assessment and Prevention in Elderly Spinal Deformity Patients. Geriatr Orthop Surg Rehabil. 2019 May 22;10:2151459319851681. doi: 10.1177/2151459319851681. PMID: 31192027; PMCID: PMC6540502.
- Been E, Kalichman L. Lumbar lordosis. Spine J. 2014 Jan;14(1):87-97. doi: 10.1016/j.spinee.2013.07.464. Epub 2013 Oct 2. PMID: 24095099.
- Vialle R, Levassor N, Rillardon L, Templier A, Skalli W, et al. (2005) Radiographic analysis of the sagittal alignment and balance of the spine in asymptomatic subjects. The Journal of bone and joint surgery 87:260–267 doi: 10.2106/JBJS.D.02043.
- Roussouly P, Gollogly S, Berthonnaud E, Dimnet J (2005) Classification of the normal variation in the sagittal alignment of the human lumbar spine and pelvis in the standing position. Spine (Phila Pa 1976) 30:346–353.
- Intolo P, Milosavljevic S, Baxter DG, Carman AB, Pal P, et al. (2009) The effect of age on lumbar range of motion: a systematic review. Manual therapy 14:596–604 doi: 10.1016/j.math.2009.08.006.
- Park MW, Park SJ, Chung SG. Relationships Between Skeletal Muscle Mass, Lumbar Lordosis, and Chronic Low Back Pain in the Elderly. Neurospine. 2023 Sep;20(3):959-968. doi: 10.14245/ns.2346494.247. Epub 2023 Sep 30. PMID: 37798990; PMCID: PMC10562244.