Yazar: Prof. Dr. Arzu Denizbaşı
Editör: Doç.Dr. Canan Akman
Değerli Meslektaşlarım; 2025 yılını geride bırakırken yıl içinde yayınlanmış olan ve günlük Acil Tıp pratiğinde geriyatrik hastalara yaklaşımda önemli olabilecek üç makaleyi sizlerle paylaşıyorum.
Birinci makalenin başlığı;
Comparative Safety of Medications for Severe Agitation: A Geriatric Emergency Department Guidelines 2.0 Systematic Review
Martin F. Casey, Natalie M. Elder ve arkadaşları
Martin F. Casey, Natalie M. Elder ve arkadaşları tarafondan hazırlanmış bu derlemeye özellikle dikkat çekmek isterim. Bu sistematik inceleme, acil servislerde (AS) şiddetli ajitasyonu olan yaşlı erişkinlerde kullanılan ilaçların güvenliğini karşılaştırmayı amaçlamaktadır.
Sedasyon ajanları verilmesi sonrasında olumsuz olay sıklığı yüksektir: Akut ajitasyon nedeniyle ilaç verilen yaşlı AS hastalarında olumsuz olay sıklığı yüksek (%16,8) bulunmuştur. İncelenen tüm ilaçlar arasında, özellikle midazolam olmak üzere benzodiazepinlerin en kötü güvenlik profiline sahip olduğu bildirilmiştir. Midazolam tek başına dahi “aşırı risk” oluşturmakta ve daha yüksek doz tekrarlama oranlarıyla ilişkilendirilmektedir (potansiyel olarak ajitasyonun paradoksal olarak kötüleşmesi nedeniyle). Parenteral bir antipsikotik ile bir benzodiazepin’in birlikte uygulanmasının (genç erişkinlerde yaygın bir uygulama) yaşlı erişkinler için artan risk oluşturduğu ve değiştirilmiş bir klinik yaklaşım gerektirdiği sonucunu desteklemektedir. Konuyla ilgili yetersiz sayıda çalışma (yalnızca dokuz çalışma dahil edilmiştir) olduğu ve bunların hepsinin orta veya ciddi derecede yanlılık riski taşıdığı belirtilmiştir.
Klinik önerilere gelince öncelikle farmakolojik olmayan yöntemlere ve daha az invaziv ilaç formülasyonlarına odaklanan temkinli ve aşamalı bir yaklaşımı şiddetle desteklemektedir:
1. Farmakolojik Olmayan Yaklaşımlara Öncelik Verin (Bu konuda araştırmalar ihtiyaç var)
İlaç kullanmadan önce farmakolojik olmayan yaklaşımlar (sözlü de-eskalasyon, yeniden yönlendirme, bakım vereni dahil etme, duyusal azaltma, kişi merkezli iletişim) mutlaka denenmelidir.
2. Tercih Edilen İlaç Formülasyonu ve Dozajı
- Oral İlaçlar Tercih Edilir: İlaç gerektiğinde, parenteral uygulamadan önce oral ilaçlar (tablet veya sıvı) teklif edilmelidir, çünkü bunlar en az zorlayıcı yöntemdir.
- Oral ketiapin (quetiapine), diğer seçeneklere göre olumlu bir güvenlik profiline sahip bulunmuş ve makul bir birinci basamak oral ajan olarak önerilmiştir.
- En Düşük Etkili Doz: Yan etkileri (örneğin, solunum depresyonu) en aza indirmek için sağlayıcılar en düşük etkili dozla başlamalıdır.
- Hedef olarak minimal sedasyonun belirlenmesi, gereken dozu azaltmak için tavsiye edilmiştir.
- Özellikle AS lerde hızlı sedasyon gerektiren durumlarda parenteral uygulama gerekmektedir. Düşük doz başlayıp sonra yavaş artırma stratejisi uyugulanmalıdır.
3. Belirli İlaçlara Yönelik Öneriler
- Midazolam ve Kombinasyonlardan Kaçının: Veriler, yaşlı erişkinlere antipsikotik ve benzodiazepin birlikte uygulanmasını desteklememekte ve midazolamın tek başına yarattığı yüksek risk nedeniyle kullanımından kaçınılması gerektiğini göstermektedir.
- Parenteral Antipsikotikler: Parenteral ilaç gerektiren şiddetli ajitasyon için:
- Ziprasidon olumlu bir performans sergilemiştir (0/17 olumsuz olay gözlemlenmiştir) ve parenteral formülasyonu mevcuttur; ancak güvenlik profili hakkında kesin yorum yapmak için gözlem sayısı yetersizdir.
American College of Emergency Physicians (ACEP) Klinik Politikası, genellikle erişkin (18-64 yaş arası) hastalar için şiddetli ajitasyonun yönetimine odaklanmaktadır. Yaşlı yetişkinler hakkındaki inceleme makalesinin, ACEP politikasında genç yetişkinler için desteklenen bazı yaklaşımların yaşlılarda artmış risk oluşturduğu uyarısını yapmasının nedeni, bu iki politika arasındaki temel farklardır.
ACEP’in son Klinik Politikası (Genellikle 18-64 yaş arası hastalar için geçerli olmak üzere), ajitasyonun hızlı ve etkili tedavisini sağlamak için aşağıdaki B Düzeyi önerilerini (kanıt düzeyi orta) içermektedir:
- Hızlı ve Etkili Tedavi İçin Kombinasyonlar
Acil serviste şiddetli ajitasyonun daha hızlı ve etkili tedavisi için şunların bir kombinasyonunu kullanın:
- Droperidol ve Midazolam kombinasyonu VEYA
- Bir Atipik Antipsikotik ve Midazolam kombinasyonu.
- Tek Ajan Tercihleri
Eğer tek bir ajan uygulanması gerekiyorsa, Midazolam’ın olumsuz etki profili nedeniyle:
- Droperidol veya bir Atipik Antipsikotik kullanın.
- Alternatif Tedaviler
Etkili tedavi için yukarıdaki ajanlara ek olarak Haloperidol tek başına veya Haloperidol ile Lorazepam kombinasyonu kullanılabilir.
- Güvenlik Endişesi Olan Durumlar (Ketamin)
Hasta, çevredekiler veya personel güvenliğinin endişe kaynağı olduğu durumlarda, ajitasyonu hızla tedavi etmek için ketamin (intravenöz veya intramüsküler) kullanımı düşünülebilir (Uzman Konsensusu/C Düzeyi). Ketamin yaşlılarda ilk ilaç olarak kullanılabilir.
Makaleye göre ACEP politikasının önerdiği bazı yaklaşımların yaşlı hastalarda neden uygun olmadığını açıkça belirtilmektedir.
Tablo. ACEP önerileri ile makale içindeki önerilerin karşılaştırması.
| Uygulama | ACEP Politikası (Genç Erişkin) | Yaşlı Erişkin İncelemesi Makale içinde (Uyarı) |
| Parenteral Kombinasyon | Önerilir (Antipsikotik + Midazolam) | Kaçınılmalıdır. Yaşlılarda artan risk ve Midazolamın kötü güvenlik profili nedeniyle. |
| Midazolam Monoterapisi | Önerilmez (Yan etki nedeniyle tek ajan yerine Droperidol veya Atipik Antipsikotik tercih edilir) | Katiyen Önerilmez. Midazolam, incelemede incelenen tüm ilaçlar arasında en kötü güvenlik profiline sahiptir. |
| Genel Yaklaşım | Hız ve etkililik odaklıdır. | Oral formülasyon ve en düşük etkili doz ile başlama, farmakolojik olmayan yaklaşımların tükenmesi esastır. |
Makalede vurgulanan ve dikkat çekilen en önemli konu Midazolam kullanımının riskli olduğudur. Makale künyesinde hekimlerin çoğu Acil Tıp Departmanlarında çalışmaktalar. Onların bu uyarıları bizler için önemli.
İkinci makalemizin başlığı;
Frailty-aware Care in the Emergency Department
Patrick E. Boreskie, Kevin F. Boreskie
Patrick E. Boreskie, Kevin F. Boreskie tarafından yazılan bu makalenin özelliği Kırılganlık (Frailty) indeksinin acil servislerde yaşlı hastalarda kullanımı konusunda önemli uyarılar içermesi.
Yaşlanan Nüfus ve Acil Servisteki Zorlukları
65 yaş üstü nüfusun 2050 yılına kadar ABD ve Kanada’da %50’den fazla artması bekleniyor. Yaşlılar, AS ziyaretlerinin yaklaşık dörtte birini (%20-%25) oluşturmaktadır. Geleneksel triyaj araçları (CTAS, ESI) yaşlı hastaları yetersiz değerlendirmekte (under-triage), kritik durumdaki hastaları kaçırmakta veya düşük aciliyet skorlarına rağmen yüksek hastaneye yatış oranlarına yol açmaktadır. Tek başına kronolojik yaş, yaşlı hastaların sağlık durumlarını ve risklerini (fizyolojik rezervlerini) doğru bir şekilde tanımlamakta yetersiz kalmaktadır.
Kırılganlık (Frailty) Nedir ve Neden Önemlidir?
Kırılganlık, sağlık stresörlerine uyum sağlama yeteneğinde azalmış fizyolojik rezerv olarak tanımlanır ve yaşlı hastaların sağlık durumu ve olumsuz sonuç riski için daha iyi bir göstergedir. Acil servise başvuran yaşlı hastaların medyan %47’si kırılganlık yaşamaktadır. Kırılgan hastalar, daha sağlam yaşıtlarına göre çok daha yüksek risk altındadır. Bu riskler; artan hastaneye yatış ve Yoğun Bakım oranları, daha uzun hastane kalış süreleri ve yüksek morbidite (hastalık) ve mortalite (ölüm) oranları olarak gösterilmiştir. Bu hastalara için hızlı değerlendirme araçları kullanılmalıdır.
Kırılganlığın “altın standart” değerlendirmesi olan Kapsamlı Geriatrik Değerlendirme (KGD) AS’de uygulamak zor olabilir. Geriyatri hastaların HOLOSTİK yaklaşım ile değerlendirmeler yapılmalıdır.
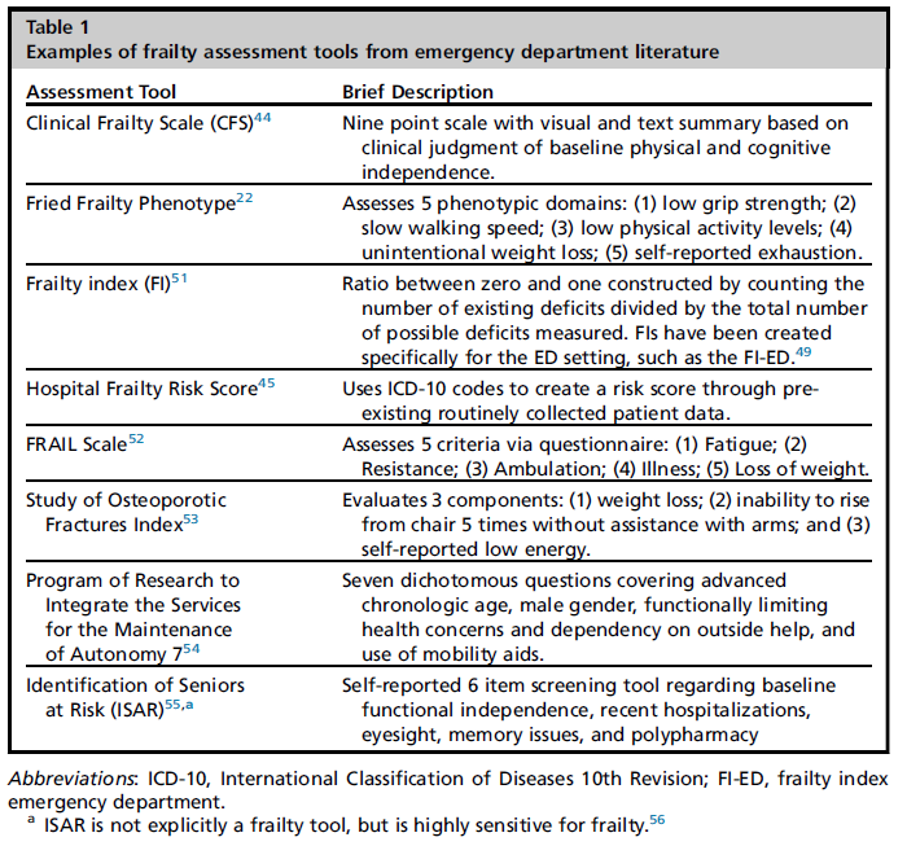
Kullanılan araçlar, skorlama testleri için için makalede Tablo 1’ de gösterilmektedir.
Kırılganlık Odaklı Bakımın Uygulanmasının Önemi
Kırılganlığın erken teşhisi, bakımı hasta merkezli hale getirmek ve risk yönetimini iyileştirmek için hayati öneme sahiptir. Bu uygulamada triyaj, AS ve taburculuk sonrası dönemler için aşamalar vardır.
1. Triyajda Farkındalık
Geleneksel triyaj araçlarına kırılganlık değerlendirmesinin entegre edilmesi, özellikle düşük aciliyet skorlarına sahip kırılgan hastaların yanlış sınıflandırılmasını önler. CFS'( Clinical Frailty Scale) nin triyaja entegrasyonu, Yoğun Bakım’a yatış ve hastane içi ölüm tahminlerini iyileştirmektedir.
2. AS’de Kırılganlık Odaklı Bakım
Kırılganlık, bakımı “Geriatrik 5 M” olarak sıralanmış.
- Zihin [Mentation],
- Hareketlilik [Mobility],
- İlaçlar [Medications],
- Çoklu karmaşıklık [Multi-complexity] özellikle komorbiditeler
- Benim İçin Önemli Olanlar [Matters Most to Me]) etrafında şekillendirir.
Kırılganlık tespiti; acil değerlendirme süresini hızlandırma, deliryum ve polifarmasinin gözden geçirmesi ve fizyoterapi/geriatri gibi uzman hizmetlerin erken dahil edilmesini tetiklemelidir. Kırılganlık kılavuzları kullanarak bakım uygulamanın AS kalış süresini, geri dönüş ziyaretlerini ve hastaneye yatışları azaltma eğiliminde olduğu görülmüştür.
3. Taburculukta Devamlılık
Kırılganlık, hastanın fonksiyonel bağımsızlığı ve bakım öncelikleri hakkında bilgi vererek (evde destek vs. uzun süreli bakım), bireyselleştirilmiş taburculuk kararlarına yardımcı olur. Gereksiz yatışları azaltan müdahaleler (ilaç düzenlemesi, hareketlilik testi) için taburculuk sonrası ayakta tedavi hizmetlerine (fizyoterapi, geriatri ekipleri) sevkler yapılmalıdır. Yaşlanan nüfusa etkin hizmet vermek için, AS’de kırılganlık değerlendirmesi elzemdir. Bu, hastaların temel ihtiyaçlarına odaklanarak, kararlara katılımını sağlayarak ve hasta merkezli Holostik bakımı teşvik ederek yaşlıların yaşadığı kaygı ve özerklik eksikliği hislerini hafifletmeye yardımcı olur.
Sonuç olarak kırılganlık odaklı bakım, iyi bir geriatrik bakımdan ayrı bir hedef değil, ona ulaşmanın etkili bir yoludur.
Üçüncü makale ise geriyatri yaş grubunda acil servislere sık başvuru gerektiren şikayet olan karın ağrısına yaklaşım ile ilgili 2025 yılının makalelerinden.
Üçüncü makalemizin başlığı;
GI and Abdominal Pain Emergencies in Geriatric Emergency Medicine Patients
(Sara Manning , Michael Luba)
Yaşlı hastalarda karın ağrısı değerlendirmesi, fizyolojik değişiklikler, belirsiz semptomlar ve yüksek hayatı tehdit eden durum riski nedeniyle karmaşıktır. Bu yaş grubunda önemli olan durumlar sıralanmışlar.
- Atipik Semptomların var olması; Yaşlanmış fizyoloji ve azalmış enflamatuar yanıtlar nedeniyle klasik semptomlar (ateş, peritoneal bulgular) sıklıkla görülmez, bu da tanıyı geciktirir.
- Yüksek riskli tanılar olabilir. Daha genç hastalara göre bu yaş gurubunda hayatı tehdit eden (mezenter iskemi, bağırsak tıkanıklığı, aort anevrizması vb) ciddi durumların görülme sıklığı daha yüksektir.
- Artan işlem ve girişim gereksinimi çıkar. Yaşlı hastalar, daha genç hastalara göre daha sık Bilgisayarlı Tomografi (BT) çekimine, hastaneye yatışa ve cerrahi müdahaleye ihtiyaç duyarlar.
- Nüks Oranıyüksektir. Karın ağrısı ile başvuran yaşlı hastaların yaklaşık %10’u iki hafta içinde AS’ye geri dönmektedir.
Makalede yüksek riskli spesifik cerrahi durumların bazıları vurgulanmıştır.
1. Safra Kesesi Hastalığı (Biliyer Taş Hastalığı)
Yaşlı hastalarda safra taşları 10 kata kadar daha sık görülür. Yaşlı hastalar, şok, böbrek ve solunum fonksiyon bozukluğu dahil olmak üzere kolesistit ve kolanjit gibi komplikasyonları daha yüksek oranda yaşarlar. 75 yaş üstü hastalar, şiddetli kolanjit açısından neredeyse üç kat daha yüksek risk taşır.Tanısal yanlışlık oranı en yüksek olan hastalıklardan biridir. Yaş, cerrahiye kontrendikasyon değildir; laparoskopik kolesistektomi birinci basamak tedavidir. 70 yaş üstü hastalarda enfeksiyon için geniş spektrumlu IV antibiyotikler önerilir.
2. Apandisit
Vakaların sadece %5-10’unu geriyatik vakalarda oluştursa da, yaşlı hastalarda morbidite (hastalık) ve mortalite oranları önemli ölçüde yüksektir. Komplike hastalık (perforasyon, kangren) oranı %50’ye yaklaşır. Klasik ateş, ağrının göç etmesi ve rebound (sıçrama) bulguları nadirdir. Sağ alt kadran hassasiyeti en güvenilir fiziksel bulgudur. Klinik skorlama sistemleri (Alvarado) yaşlılarda güvenirliğini kaybeder. Kontrastlı BT önerilen görüntüleme yöntemidir. Komplike olmayan apandisit tedavisinde cerrahi dışı yaklaşım denenmesine rağmen, kırılgan hastaların cerrahi dışı tedavide daha kötü sonuçlar aldığı belirtilmiştir.
3. Bağırsak Tıkanıklığı
Yaşla birlikte hem ince hem de kalın bağırsak tıkanıklığı sıklığı artar. İnce Bağırsak Tıkanıklığını (İBT) en sık neden önceki ameliyatlara bağlı yapışıklıklardır. Kalın Bağırsak Tıkanıklığının en sık neden malignite (kanserdir). Sigmoid Volvulus yaşlılarda daha sık görülür ve %10’a yaklaşan yüksek ölüm oranına sahiptir. Atipik Semptomlar mevcuttur. Yaşlı İBT hastalarının sadece %50’si kusma bildirir ve kabızlıktan ziyade ishal bildirme eğilimindedirler. Kontrastlı BT, tıkanıklığın yerini, şiddetini ve iskemi/perforasyon gibi komplikasyonları belirlemede tercih edilen görüntüleme yöntemidir.
4. Pankreatit
Akut pankreatit vakalarının %30’unu 65 yaş üstü hastalar oluşturur. Yaşlılarda en yaygın nedenler safra taşları ve hipertrigliseridemi iken, alkol kullanımı daha az yaygındır. Yaşlı hastalar belirgin bir şekilde daha yüksek mortalite oranlarına sahiptir; 65-70 yaş üstü olmak, mortalite ile bağımsız olarak ilişkili olabilir. Atipik semptomlar mevcuttur. 80 yaş üstü pankreatit hastalarının neredeyse %30’u karın ağrısı bildirmezken, %15’i nefes darlığı ile başvurabilir. Tedavide yeterli sıvı resüsitasyonu ve erken enteral beslenme esastır. Biliyer pankreatiti olan yaşlılarda, kolesistektomi ilk yatış sırasında yapılmalıdır.
5. Mezenter İskemisi
Risk Faktörleri: Genellikle 70’li yaşların ortalarından sonlarına doğru görülür. Atriyal fibrilasyon, miyokard enfarktüsü ve ateroskleroz gibi yaşla ilişkili durumlar önemli risk faktörleridir. Klasik semptomu nispeten normal bir karın muayenesi eşliğinde şiddetli ve dinmeyen karın ağrısıdır (“orantısız ağrı”). Peritonit nadir görülen bir geç bulgudur. Tanı, arteriyel ve venöz faz görüntülemeyi kullanan bifazik BT ile konur. Tanı süresi 12 saati geçtiğinde bağırsak canlılığı hızla azalır; erken tanı kritiktir. Acil serviste antikoagülasyon (heparin) ve geniş spektrumlu antibiyotikler verilmelidir. Makalede özellikle akut mezenter iskemi (AMI) sınıflaması belirtilmiş ve bulguları aşağıdaki Tabloda gösterilmiştir
Tablo. Akut mezenter iskemisi sınıflaması. (AMI: akut mezenter iskemisi, SMA: Superior Mezenterik Arter)
| Tanı | Patofizyoloji | Risk faktörleri | Semptomlar |
| Embolik AMI | Emboli (en sık SMA) | AF, romatizmal kalp hastalığı, Myokard enfarktüsü, protez kapak, ventriküler anevrizma, Chagas hastalığı | Ani başlangıç, ek embolik fenomen, orantısız karın ağrısı |
| Trombotik AMI | Aterosklerozis (SMA), plak rupturu | Aterosklerozis, HT, DM, hiperlipidemi, antifosfolipid sendromu, eksojen estrojen | Postprandial öncü ağrı ve intestinal anjina, acute-on- chronic ağrı, orantısız ağrı |
| Mezenterik ven Trombozu | Mezenter vende venöz tromboz sonucu barsak ödemi, bozulmuş arteryel perfüzyon ve iskemi | Hiperkoagulopati durumu, orak hücreli anemi, sağ kalp yetmezliği, DVT, malignans, hepatit, pankreatit , siroz | Subakut başlangıçlı, daha az ağrılı |
| Nonokluzif MI | Barsakta mal- perfuzyon, şok durumlarında iskemi | Hipovolemi, şok, ciddi kardiyomiyopati, alfa adrenerjik ilaçlar | Kötüleşen asidoz tablosu, abdominal distansiyon, kanlı ishal |
Karın ağrısı yapan Kritik GİS dışı patolojiler
Karın ağrısı ile başvurabilen diğer hayati tehlike arz eden durumlardan başta gelen Miyokard Enfarktüsüdür. Özellikle yaşlı kadınlarda ve diyabetli hastalarda göğüs ağrısı olmadan karın ağrısı ile ortaya çıkabilir. Diğer önemli klinik tablo Abdominal Aort Anevrizmasıdır (AAA). Karın ağrısı, AAA hastalarının %61’inde bildirilmektedir. Yüksek ölüm oranına sahiptir.
Yaşlı hastada karın ağrısına klinik yaklaşımda acil servis hekimleri, önemli patolojiye dair yüksek şüphe indeksi ile yaklaşmalı ve tanıya ulaşmak için laboratuvar ve görüntüleme (özellikle BT) dahil olmak üzere daha serbest bir tanısal yaklaşım benimsemelidir. Yani tetkiklerde geniş bir ön tanı spektrumuna göre davranılmalıdır. Kırılganlık ve eşlik eden hastalıklar, yönetim yaklaşımını ve başarılı tedavi olasılığını önemli ölçüde etkiler.
Hepinize iyi okumalar.
Kaynaklar
- Martin F. Casey, Natalie M. Elder, et al. Comparative Safety of Medications for Severe Agitation: A Geriatric Emergency Department Guidelines 2.0 Systematic Review. Journal of the American Geriatrics Society, 2025; 73:2893–2904. https://doi.org/10.1111/jgs.19485
- Patrick E. Boreskie, Kevin F. Boreskie. Frailty-aware Care in the Emergency Department. Emerg Med Clin N Am 43 (2025) 199–210 https://doi.org/10.1016/j.emc.2024.08.004
- Sara Manning , Michael Luba . GI and Abdominal Pain Emergencies in Geriatric Emergency Medicine Patients Current Geriatrics Reports (2025) 14:2 https://doi.org/10.1007/s13670-025-00427-0
