Yazar: Dr. Kudret Selki Editör: Prof. Dr. Özgür Karcıoğlu
*Ocak 2025’de yazılan bu blog yazısı teknik sorunlar nedeni ile Ocak 2026’da yayınlanmıştır.
Acil servis birçok özellikli hasta grubunun uğrak kapısıdır. Son yıllarda tıbbi bakımın iyileşmesiyle bu özellikli gruplardan bir tanesi ön plana çıkmaktadır. Bu grup, geriatrik yani yaşlı hastalardır. Nasıl ki çocuklar erişkinlerin küçültülmüşü değildir, tanı-tedavi yöntemleri kendine ait özellikli bir gruptur, yaşlılar da erişkinlerin büyültülmüşü değildir. Yaşlı hasta deyince de aklımıza ilk olarak çok sayıda komorbidite, dolayısıyla polifarmasi gelir. Polifarmasi nedir, potansiyel uygunsuz ilaç (PIM) kullanımı nedir, hangi kriterlerle tanımlanır, hangi noktalara dikkat etmek gerekir gibi sorulara yanıt bulmanız için bu yazıyı sizlere sunuyorum.
Polifarmasi Nedir?
Polifarmasi 20. yüzyıldan beri çok sayıda ilaç kullanımı olarak tanımlanan bir terimdir (1). Tanımı hakkında net bir görüş birliği bulunmamaktadır. En az 240 gün süreyle 2 ve daha fazla ilaç kullanımı (2), 4 ve daha fazla ilaç kullanımı (3), 5 ve daha fazla ilaç kullanımı (4) gibi birçok tanımlama mevcuttur. Net bir kesme değeri bulunmaması nedeniyle ‘’hastanın ihtiyacı olduğundan fazla miktarda ilaç kullanması’’ olarak tanımlamak doğru olacaktır. Ayrıca polifarmasi dendiğinde yalnızca hekimin reçete ettiği ilaçlar değil, komşu tavsiyesi ilaçlar, tezgah üstü ilaçlar ve bitkisel takviyeler de akılda bulundurulmalıdır.
Ülkemizde ve Dünyada Yaşlı Nüfus
Yaşlı nüfus olarak kabul edilen 65 yaş ve üzeri popülasyon, 2018 Türkiye İstatistik Kurumu (TÜİK) verilerine göre, 7 milyon 186 bin 204 kişi iken son beş yılda %21,4 artarak 2023 yılında 8 milyon 722 bin 806 kişi oldu. Yaşlı nüfusun toplam nüfus içindeki oranı ise 2018 yılında %8,8 iken, 2023 yılında %10,2’ye yükseldi. Nüfus projeksiyonlarına göre yaşlı nüfus oranının 2030 yılında %12,9, 2040 yılında %16,3, 2060 yılında %22,6 ve 2080 yılında %25,6 olacağı öngörülüyor. Ölüm nedeni istatistiklerine göre, 2022 yılında ölen yaşlıların %39,1’i dolaşım sistemi hastalıkları nedeniyle hayatını kaybetti. Bu hastalığı ikinci sırada %15,5 ile solunum sistemi hastalıkları, üçüncü sırada %12,7 ile maligniteler takip etti (Şekil-1) (5). 2020 Dünya Sağlık Örgütü (WHO) verilerine göre dünyadaki 60 yaş üstü popülasyon 1 milyar iken 2030 yılında 1.4 milyara çıkması beklenmektedir. 2050 yılına kadar ise bu nüfusun iki katına çıkarak 2,1 milyar olması beklenmektedir. 2020-2050 yılları arasında 80 yaş üstü nüfusun ise 3 katına çıkarak 426 milyona ulaşması beklenmektedir (6). Bu veriler bizlere dünyadaki yaşlı nüfusun hızla arttığını ve artmaya devam edeceğini gösteriyor. Bu da bizler için acil servis yoğunluğunu arttıracağından önem arz ediyor. Avustralya’da yapılan bir çalışmada 2050 yılındaki acil servis başvuruları, 65-84 yaş grubunda 2010’a göre %242’sine, ≥85 yaşlarındaki kişilerde %411’ine bir artış olduğu ortaya koyulmuştur. Orta düzeyde nüfus artışı senaryosunda ≥85 yaşındaki kişilerin başvuruları 2020’de %150’ye, 2030’da %236’ya, 2040’ta %402’ye ve 2050’de %574’e yükselmiştir (7). Türkiye’de yaşlı hastaların acil servis başvurularının karşılaştırıldığı bir çalışmada çok yaşlı nüfusun (90 yaş üstü) oranı %3,9’dur. Aynı çalışmada yaşlı (65-89 yaş) ve çok yaşlı nüfusun 30 günlük mortaliteleri kıyaslandığında %2’ye karşın %5,8 oranı tespit edilmiş. Yani yaş arttıkça mortalite de artmış (8). Yine Türkiye’de yapılan bir çalışmada 65 yaş üstü hastaların %88’inin yılda 4-7 kere, %12’sinin ise yılda 7’den daha fazla acil servis başvurusu olduğu tespit edilmiş. Aynı çalışmada 74 gün içinde 4 ve daha fazla acil servis başvurusu olan yaşlı hastaların mortalite riskinin 4 kat arttığı görülmüş (9). Yani yaşlı nüfus tüm dünyada olduğu gibi ülkemizde de hızla artmakta, dolayısıyla geriatrik popülasyon üzerine düşülmesi gereken bir grup olarak dikkat çekmektedir. Bu hastaların erişkin popülasyona göre acil servis başvuru sayısının ve mortalitelerinin daha fazla olduğu göz önüne alındığında acillerin yaşlı hasta yükünü en ön cephede sırtlayan yerler olduğu göze çarpmaktadır.
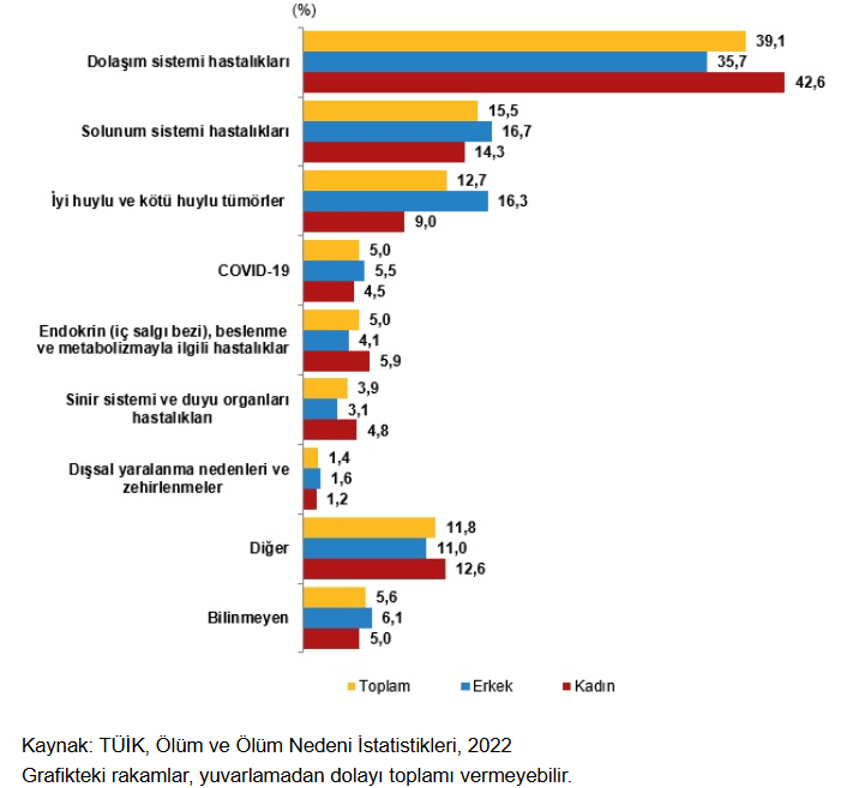
Şekil-1. 2022 Yılında Türkiye’de Gerçekleşem Ölüm Nedenleri ve Cinsiyetlere Göre Dağılımı
Yaşlılarda Polifarmasi
İleri yaş birçok tıbbi durum gibi polifarmasi için de en yaygın risk faktörüdür. Acil serviste anamnez alırken, yaşlı bir hastanın yakınının bir eczane poşeti dolusu ilacı deske dökmesi bu yazıyı okuyan kimseye yabancı gelmeyecektir. OPERAM (Optimizing Therapy to Prevent Avoidable Hospital Admissions in Multimorbid Older Adults – Çoklu Morbiditeye Sahip Yaşlı Yetişkinlerde Önlenebilir Hastane Yatışını Önlemek İçin Tedaviyi Optimize Etme), randomize kontrollü bir çalışma, polifarmasi ve çoklu morbiditeye sahip yaşlı yetişkinlerde ilaçla ilişkili hastane yatışları üzerinde ilaç tedavisini optimize etmenin etkisini incelemek için yürütülmüştür. Çalışma, hastaneye yatırılan polifarmasi olan yaşlı yetişkinlerde uygunsuz reçetelemenin yaygın olduğu ve farmakoterapiyi optimize etmenin yatış oranlarını azaltabileceği sonucuna varmıştır (10). 2023 yılında yapılan bir çalışmada ilaç-ilaç ve ilaç-hastalık etkileşimlerini tespit etmenin önündeki en büyük engelin zaman olduğunda yola çıkılarak yapay zeka destekli bir web sitesi geliştirilmiştir ve PIM’lerin %75,3’ü tespit edilmiştir. Bunu, hekimlerin ortalama süresi olan 2278 saniyeye karşılık 33,8 saniyeye indirdiği, yani bu süreyi 60 kat hızlandırdığı sonucuna varılmıştır (11). Bir diğer çalışmada 3 ve daha fazla ilaç kullanan hastaların, 3’ten az ilaç kullananlara göre 1 yıl içinde demans görülme riskinin 6 kat daha fazla olduğu bildirilmiştir (12).
1991’de Mark Beers, yaşlı hastalarda çok sayıda ilaç kullanımının olası yan etkilerini ön görmek, doğru ilaç düzenleme stratejileri ile yan etki, ilaç-ilaç etkileşimlerini en aza indirmek için Beers Kriterleri’ni tanımlamıştır. 2023’te bu kriterlerin en güncel hali Amerikan Geriatri Derneği tarafınca yayımlandı (13). Yine 2023 yılında yaşlı hastalarda uygunsuz ilaç kullanımı için ilki 2008 yılında yayımlanan STOPP (Screening Tool of Older Person’s Prescriptions – Yaşlı İnsanların Reçetelerini Tarama Aracı) / START (Screening Tool to Alert Doctors to the Right Treatment – Doktorları Doğru Tedavi Konusunda Uyaracak Tanı Aracı) kriterleri-Versiyon 3 yayımlandı. Önceki versiyonu 114 kriterden oluşan bu sistem 190 kritere genişletildi (14).
Beers Kriterleri-2023 (13) (Tablolar Türkçeleştirilmiş ve sadeleştirilmiştir. Orijinal hallerine tablo altındaki referanslarından ulaşabilirsiniz.)
İlaçlar beş kategoriye ayrılmıştır:
- Yaşlılarda organ sistemi ve ilaç gruplarına göre potansiyel olarak uygunsuz olabilecek ilaç kullanımı (Tablo 1)
- Yaşlı yetişkinlerde hastalık veya sendromun kötüleşmesine neden olabilecek ilaç-hastalık veya ilaç-sendrom etkileşimleri nedeniyle potansiyel olarak uygunsuz ilaç kullanımı (Tablo 2)
- Zararlı advers etkiler potansiyeli nedeniyle dikkatle kullanılması gereken ilaçlar
- Yaşlı yetişkinlerde kaçınılması gereken ilaç-ilaç etkileşimleri (Tablo 3)
- Böbrek fonksiyonuna göre kaçınılması veya doz düzeltilmesi gereken ilaçlar (Tablo 4)
Kriterler birçok kez güncellenmiştir ve en son 2023 yılında yenilenmiştir. Güncellenen kriterlere Amerikan Geriatri Derneği web sitesinden ulaşılabilir. 2023 güncellemesindeki bazı değişiklikler şunlardır:
- Rivaroksaban, yaşlı bireylerde diğer direkt etkili oral antikoagülanlara (DOAK) göre daha yüksek kanama riski nedeniyle, atriyal fibrilasyon (AF) veya venöz tromboembolizm (VTE) için uzun süreli tedavide kullanımından kaçınılması.
- Alternatifler (örn. DOAK) kontrendike olmadıkça veya kullanımda önemli engeller olmadıkça, VTE veya nonvalvüler AF için başlangıç tedavisi olarak varfarinden kaçınılması.
- Kardiyovasküler olaylar, tüm nedenlere bağlı mortalite ve hipoglisemi risklerinin alternatiflere göre daha yüksek olması nedeniyle sülfonilürelerin birinci veya ikinci basamak monoterapi olarak kullanımından kaçınılması. Eğer bir sülfonilüre kullanılacaksa, kısa etkili bir ajan tercih edilmelidir.
- Kardiyovasküler hastalıkların primer profilaksisi için aspirin başlanmasından kaçınılması. Daha önce aspirin kullanan yaşlı hastalarda ilaç bıraktırma göz önünde bulundurulmasıdır.
İlaçların Olumsuz Etkileri
Advers ilaç etkisi (ADR), ilaç kullanımından kaynaklanan bir defekttir. ADR, bir ilacın normal dozajlarda neden olduğu zararı ifade eder. Akut geriatrik tıbbi yatışların %5 ila %28’inden sorumlu olduğu tahmin edilmektedir. Önlenebilir ADR’ler, yaşlı yetişkinlerde uygunsuz ilaç kullanımının ciddi sonuçları arasındadır. Önlenebilir ADR’lerle yaygın olarak ilişkilendirilen ilaç sınıfları, kardiyovasküler ilaçlar, antikoagülanlar, hipoglisemikler, diüretikler ve nonsteroid antiinflamatuar ilaçlar (NSAİİ)’dır. Yaşla birlikte gelen metabolik değişiklikler ve azalan ilaç klirensi nedeniyle, istenmeyen ilaç etkileri yaşlı yetişkinlerde daha yüksektir. Bu risk, kullanılan ilaç sayısı arttıkça artar.
Tablo 1. Yaşlılarda Organ Sistemi ve İlaç Gruplarına Göre Potansiyel Olarak Uygunsuz Olabilecek İlaç Kullanımı
| Organ Sistemi, İlaçlar | Gerekçe | Öneri | Kanıt Kalitesi |
| Antihistaminikler | Güçlü antikolinerjik etki; konfüzyon, ağız kuruluğu, kabızlık gibi belirtilere yol açabilir. Yaşlılarda deliryum, demans ve düşme riski artışı ile ilişkilidir. | Kaçınılması önerilir. Sadece şiddetli alerjik reaksiyonların akut tedavisinde kullanılabilir. | Orta |
| Antibiyotikler Nitrofurantoin | Pulmoner toksisite, hepatotoksisite ve periferik nöropati riski, uzun süreli kullanımda artar. | <30 mL/dak CrCl olan bireylerde kaçınılması önerilir. | Düşük |
| Kardiyovasküler ve Antitrombotikler Kardiyovasküler hastalıkların primer profilaksisi için: Aspirin | Yaşlılarda, aspirin majör kanama riskini önemli ölçüde artırır. Çalışmalar, yaşlı yetişkinlerde primer profilaksi için başlatıldığında net bir fayda olmadığını veya zarar vermediğini göstermektedir. Sekonder profilaksi için ise genellikle endikedir. | Kardiyovasküler hastalıkların primer profilaksisi için kaçınılması önerilir. | Yüksek |
| Nonvalvüler atriyal fibrilasyon veya venöz tromboembolizm (VTE) tedavisinde: Varfarin | DOAK’lar çoğu hasta için daha güvenli bir antikoagülan seçeneği sunar. Varfarin iyi kontrol edilmiş INR’ler ile kullanılıyorsa tedaviye devam edilebilir. | Başlangıç tedavisi olarak DOAK’lar mevcutsa varfarinle başlanmamalıdır. | Yüksek |
| Nonvalvüler AF veya VTE uzun süreli tedavisinde: Rivaroksaban | VTE veya AF tedavisinde kullanılan rivaroksaban, yaşlılarda diğer DOAK’lara (özellikle apiksaban) göre daha yüksek bir majör kanama ve gastrointestinal kanama riski taşır. | Uzun süreli tedavi için daha güvenli antikoagülan alternatifleri tercih edilmelidir. | Orta |
| Non-selektif periferik alfa-1 blokerler (doksazosin, prazosin) | Ortostatik hipotansiyon için yüksek risk taşır. | Antihipertansif olarak kullanımı önerilmez | Orta |
| Amiodaron | AF için, kalp yetmezliği veya belirgin sol ventriküler hipertrofi olmadığı sürece birinci basamak tedavi olarak önerilmez. | AF için birinci basamak tedavi olarak önerilmez. | Yüksek |
| Santral Sinir Sistemi Antidepresanlar Amitriptilin Notrtriptilin Paroksetin | Antikolinerjik, sedatif ve ortostatik hipotansif etkileri mevcut. | Kaçınılmalıdır. | Yüksek |
| Antiparkinson ajanlar Benztropin Triheksifenidil | Antipsikotiklerin neden olduğu ekstrapiramidal semptomların tedavisi için önerilmez. Parkinson hastalığı tedavisi için endikedir. | Kaçınılmalıdır. | Orta |
| Antipsikotikler Aripiprazol Olanzapin Ketiapin Risperidon | Demansı olan hastalarda stroke riski ve mortaliteyi arttırırlar. | Kaçınılmalıdır. (şizofreni, bipolar hastalık, parkinson, psikoz, majör depresyon, kısa süreli antiemetik gibi FDA onaylı endikasyonlar hariç.). | Orta |
| Benzodiazepinler | Kötüye kullanım ve bağımlılık için risk oluşturur. Derin sedasyon, solunum depresyonu, koma ve ölüme neden olabilir. Nöbet, etanol çekilme, anksiyete, periprosedürel anestezi gibi durumlarda uygun olabilir. | Kaçınılmalıdır. | Orta |
| İnsülin Bazal veya uzun etkili insülin rejimi olmaksızın hızlı veya kısa etkili insülin kullanımı | Artmış hipoglisemi riski | Kaçınılmalıdır. | Orta |
| Proton Pompa İnhibitörleri Esomeprazol Lansoprazol Omeprazol Pantoprazol | Artmış C. Difficile enfeksiyonu, pnömoni, GİS maligniteleri, kemik kırıkları riski | Yüksek riskli hastalar (kronik NSAİİ veya oral kortikosteroid kullanan, Barrett özofagus, erozif özefajit vb.) hariç 8 hafta üzerinde kullanımdan kaçın | Orta-Yüksek |
| Analjezikler Non-COX 2 selektif NSAİİ, oral Aspirin >325 mg/gün Diklofenak Etodolak İbuprofen İndometazin/Piroksikam Meloksikam Naproksen | Artmış GİS kanama ve peptik ülser riski, yüksek riskli grupta (75 yaş üstü, kortikosteroid, antikoagülan veya antiplatelet kullanan) Riskler doz bağımlıdır. | Kısa süreli kullanımdan kortikosteroid, antikoagülan veya antiplatelet kullanan hastalarda kaçın. | Orta |
By the 2023 American Geriatrics Society Beers Criteria® Update Expert Panel. American Geriatrics Society 2023 updated AGS Beers Criteria® for potentially inappropriate medication use in older adults. J Am Geriatr Soc. 2023;71(7):2057-2063. doi:10.1111/jgs.18372
Multipl Komorbidite
Yaşlanma, ilişkili fizyolojik ve patolojik değişiklikler nedeniyle bireyleri çoklu hastalık (2 veya daha fazla kronik sağlık sorununun bir arada bulunması) riskine sokar ve birden fazla ilaç reçete edilme olasılığını artırır (15).
Tablo 2. Yaşlı Yetişkinlerde Hastalık veya Sendromun Kötüleşmesine Neden Olabilecek İlaç-Hastalık veya İlaç-Sendrom Etkileşimleri Nedeniyle Potansiyel Olarak Uygunsuz İlaç Kullanımı
| Hastalık/Sendrom | İlaçlar | Gerekçe | Öneri | Kanıt Kalitesi |
| Kardiyovasküler KY | NSAİİ’ler ve COX-2 inhibitörleri, tiyazolidindionlar, nondihidropiridin CCB (diltiazem, verapamil), Pioglitazon | Sıvı tutulumu ve/veya KY kötüleştirme potansiyeli (NSAİİ’ler ve COX-2 inhibitörleri, tiyazolidindionlar); | Kaçınılmalı: NSAİİ’ler ve COX-2 inhibitörleri, Tiyazolidindionlar Azalmış ejeksiyon fraksiyonu olan hastalarda kaçınılmalı: nondihidropiridin CCB’ler (diltiazem, verapamil). | COX-2 inhibitörleri: Düşük nondihidropiridin CCB’ler, NSAİİ’ler: Orta, Tiyazolidindionlar: Yüksek |
| Senkop | Antipsikotikler (klorpromazin, olanzapin), Kolinesteraz inhibitörleri (donepezil, rivastigmin), Non-selektif periferik alfa-1 blokerler (doksazosin, prazosin) Trisiklik antidepresanlar (amitriptilin, klomipramin, | Antipsikotikler ve trisiklik antidepresanlar, ortostatik hipotansiyon riskini artırır. Kolinesteraz inhibitörleri, bradikardiye neden olur ve bradikardi nedeniyle senkop riski taşıyan yaşlılarda kaçınılmalıdır. Non-selektif periferik alfa-1 blokerler, ortostatik hipotansiyona neden olur. | Kaçınılmalı. | Yüksek |
| Deliryum | Antikolinerjikler Antipsikotikler, Benzodiazepinler, Kortikosteroidler (oral ve parenteral), H2-reseptör antagonistleri (simetidin, famotidin, nizatidin), non-benzodiazepin hipnotikler, Opioidler | Yaşlılarda deliryum riskini artırabileceğinden veya kötüleştirebileceğinden kaçınılmalıdır. Antipsikotikler: Demans veya deliryumun davranışsal problemleri için; eğer farmakolojik olmayan seçenekler başarısız olmuşsa kullanılabilir. Kortikosteroidler: En düşük etkili dozda kısa süre kullanılmalıdır. Opioidler: Opioid kullanımı ve deliryum arasında ilişki vardır. | Gerekli durumlar dışında kaçınılmalı. | H2-reseptör antagonistleri: Düşük, Diğerleri: Orta |
| Düşme veya Kırık Geçmişi | Antikolinerjikler Antidepresanlar (SNRI, SSRI, trisiklik antidepresanlar) Antiepileptikler, Antipsikotikler, Benzodiazepinler, Opioidler | Ataksi, psikomotor işlev bozukluğu veya ek düşme riskine neden olabilir. Antikolinerjikler, seçili antidepresanlar, antiepileptikler, antipsikotikler, sedatif/hipnotikler (benzodiazepinler dahil) ve opioidler, düşme riskini artırabilir. | Daha güvenli alternatifler yoksa kaçınılmalı. Antiepileptikler nöbet veya duygu durum bozukluğu dışında kaçınılmalı. Opioidler, şiddetli akut ağrı dışında kullanılmamalı. Kaçınılmalı | Antidepresanlar, opioidler: Orta, Diğerleri: Yüksek Orta |
| Parkinson Hastalığı | Antiemetikler (metoklopramid, prometazin), Antipsikotikler (klosapin ve ketiapin hariç) | Dopamin reseptör antagonistleri, Parkinson semptomlarını kötüleştirme potansiyeline sahiptir. İstisnalar: Klosapin, ketiapin, | Kaçınılmalı | Orta |
KY: Kalp Yetmezliği, CCB: Kalsiyum kanal blokerleri, SNRI: Serotonin-Noradrenalin Gerialım İnhibitörleri, SSRI: Selektif Serotonin Gerialım İnhibitörü, NSAİİ: Nonsteroid Antiinflamatuar İlaçlar
By the 2023 American Geriatrics Society Beers Criteria® Update Expert Panel. American Geriatrics Society 2023 updated AGS Beers Criteria® for potentially inappropriate medication use in older adults. J Am Geriatr Soc. 2023;71(7):2065-2067. doi:10.1111/jgs.18372
İlaç Etkileşimleri
Çoklu ilaçlar, ilaç-ilaç etkileşimleri ve PIM’lerin reçete edilmesi olasılığını artırır. İlaç-ilaç etkileşimi, bu 2 etkenin her birinin tek başına verildiğinde bilinen etkilerinden beklenen yanıttan farklı olan bir ilaç kombinasyonunun uygulanmasına verilen farmakolojik veya klinik yanıtı ifade eder. Kardiyovasküler ilaçlar, ilaç-ilaç etkileşimlerinde en sık yer alır. En sık görülen advers ilaç etkileşimleriyle ilişkili advers olaylar nöropsikolojik (deliryum), akut böbrek yetmezliği ve hipotansiyondur (16).
Kalça Kırığı Riski
Bazı vaka kontrol çalışmalarında polifarmasinin yaşlı yetişkinlerde kalça kırıkları için bağımsız bir risk faktörü olduğu gösterilmiştir. Ancak bunun sebebinin ilaç sayısının artmasının, düşmelerle ilişkili merkezi sinir sistemi (MSS) ilaçları gibi belirli ilaç türlerine maruz kalma olasılığının daha yüksek olması olabilir (17).
Önlenebilir advers ilaç olayları, polifarmasinin ciddi sonuçlarından biridir ve aksi kanıtlanana kadar yeni bir semptomu olan yaşlı bir hastayı değerlendirirken bu olasılık her zaman dikkate alınmalıdır. Bu strateji, reçeteleme kaskadlarını veyahut hastaneye yatış riskini önleyebilir. Ayrıca, kalça kırığı, düşme ve azalmış bilişsel işlevler için artan risk gibi polifarmasiyle ilgili belirli sorunların farkında olmak, düşme gibi olumsuz sonuçları önlemeye ve sağlık bakım maliyetlerini azaltmaya yardımcı olabilir. Belirli bir hasta senaryosunda birden fazla ilaç reçetelemek kaçınılmaz olsa da, sağlık uzmanları aşırı reçeteleme ve yetersiz reçeteleme arasında denge kurmalı ve yaşam beklentisi ve bakım hedeflerine göre ilaç uygunluğunu göz önünde bulundurmalıdır.
Tablo 3: Yaşlı Yetişkinlerde Kaçınılması Gereken İlaç-İlaç Etkileşimleri
| İlaç veya Sınıf | Etkileşen İlaç veya Sınıf | Risk Gerekçesi | Öneri | Kanıt Kalitesi | |
| RAS inhibitörleri (ACEI’ler, ARB’ler) veya potasyum tutucu diüretikler (amilorid, triamteren) | Diğer RAS inhibitörleri veya potasyum tutucu diüretikler | Hiperkalemi riskinde artış. | Kronik böbrek hastalığı evre 3a veya daha üstü olanlarda 2 veya daha fazla RAS inhibitörü veya bir RAS inhibitörü ile potasyum tutucu diüretik birlikte kullanılmamalıdır. | Orta | |
| Opioidler | Benzodiazepinler Gabapentin veya pregabalin | Doz aşımı ve advers olay riskinde artış. Solunum depresyonu ve ölüm riskinde artış. | Kaçınılmalıdır. Geçiş dönemlerinde dikkatle kullanılmalı | Orta | |
| Antikolinerjikler | Antikolinerjikler | Antikolinerjik özelliklere sahip birden fazla ilaç kullanımı kognitif gerileme, deliryum ve düşme riskini artırır. | Antikolinerjik ilaçların sayısını en aza indirin. | Orta | |
| Antiepileptikler (gabapentinoidler dahil) | 3 veya daha fazla MSS-aktif ilacın herhangi bir kombinasyonu | Düşme ve kırık riskinde artış. | Aynı anda 3 veya daha fazla MSS-aktif ilaç kullanımından kaçının. | Yüksek | |
| Lityum | ACEI’ler, ARB’ler, ARNİ’ler | Lityum toksisitesi riskinde artış. | Lityum konsantrasyonlarını izleyin ve bu kombinasyondan kaçının. | Orta | |
| Teofilin | Simetidin | Teofilin toksisitesi riskinde artış. | Kaçınılmalıdır | Orta | |
| Varfarin | Amiodaron, Siprofloksasin, SSRI’lar | Kanama riskinde artış. | Kullanımı kaçınılmaz ise INR yakından izlenmelidir. | Orta | |
RAS: Renin-Anjiotensin Sistemi, MSS: Merkezi Sinir Sistemi, ACEI: Anjiotensin Dönüştürücü Enzim İnhibitörü, ARB: Anjiotensin Reseptör Blokerleri, ARNİ: Angiyotensin Reseptör–Neprilisin inhibitörü, SSRI: Selektif Serotonin Gerialım İnhibitörü
By the 2023 American Geriatrics Society Beers Criteria® Update Expert Panel. American Geriatrics Society 2023 updated AGS Beers Criteria® for potentially inappropriate medication use in older adults. J Am Geriatr Soc. 2023;71(7):2070-2071. doi:10.1111/jgs.18372
Tablo 4. Böbrek Fonksiyonuna Göre Kaçınılması veya Doz Düzeltilmesi Gereken İlaçlar
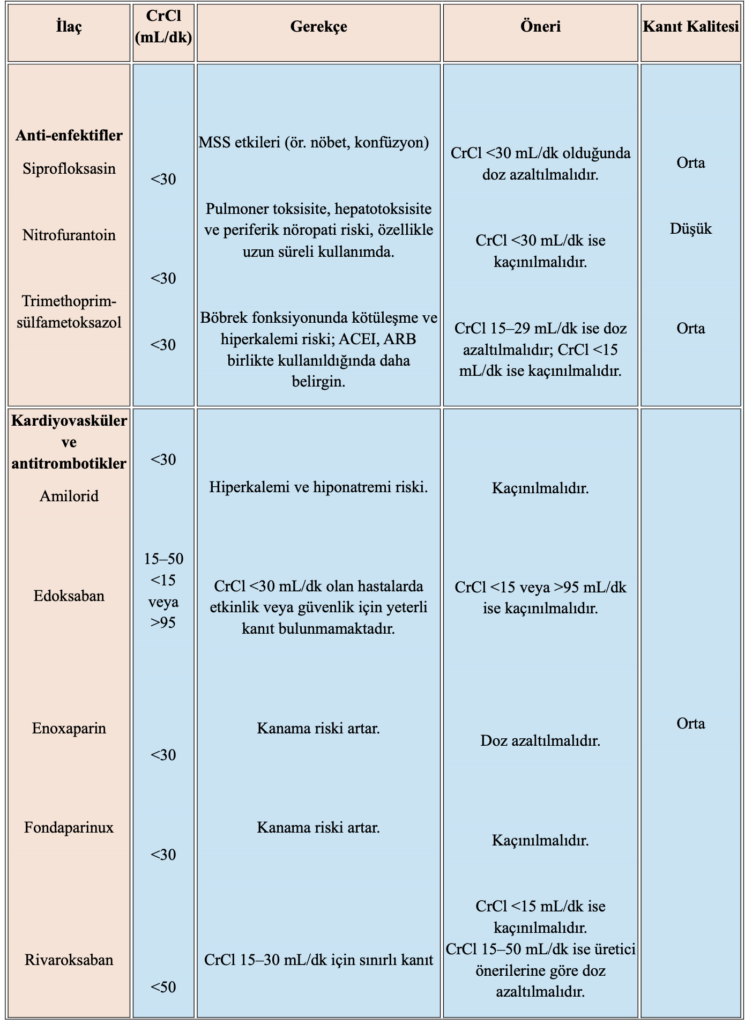
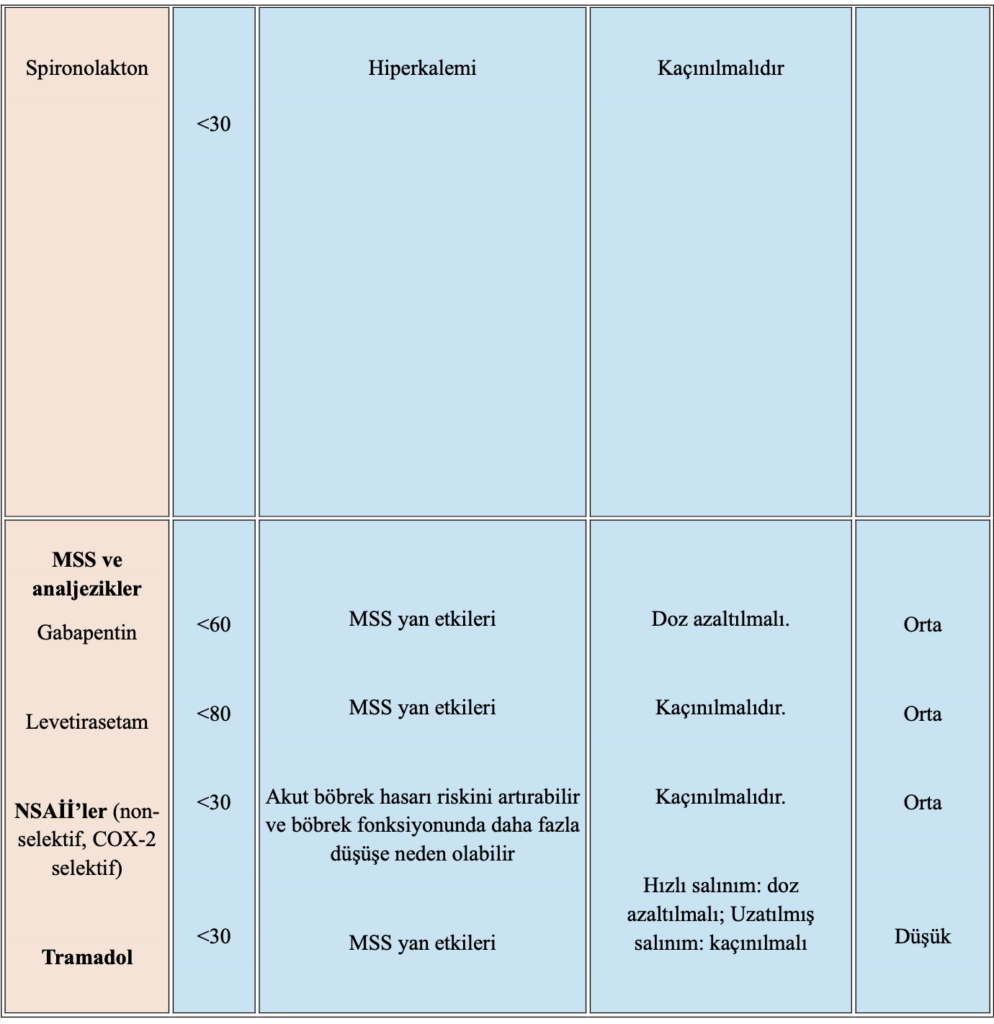
CrCl: Kreatinin klirensi, MSS: Merkezi Sinir Sistemi, ACEI: Anjiotensin Dönüştürücü Enzim İnhibitörü, ARB: Anjiotensin Reseptör Blokerleri, NSAİİ: Nonsteroid Antiinflamatuar İlaçlar GİS: Gastrointestinal Sistem
By the 2023 American Geriatrics Society Beers Criteria® Update Expert Panel. American Geriatrics Society 2023 updated AGS Beers Criteria® for potentially inappropriate medication use in older adults. J Am Geriatr Soc. 2023;71(7):2072-2073. doi:10.1111/jgs.18372
START ve STOPP kriterleri, yaşlı bireylerde ilaç kullanımını optimize etmek ve PIM reçetelerini tanımlamak için geliştirilmiş araçlardır. Bu kriterler, yaşlı bireylerde polifarmasiye bağlı riskleri azaltmak ve uygun ilaç tedavisini teşvik etmek amacıyla kullanılır (14). Son güncellemelerde STOPP/START kriterleri daha kapsamlı hale getirilmiştir. 114’ten 190’a çıkarılmış ve klinik durumlara özel yeni rehberlikler eklenmiştir. Bu güncellemeler, yaşlı bireylerin daha güvenli bir şekilde yönetilmesine olanak tanımaktadır.
START Kriterleri
START kriterleri, yaşlı bireylerde gerekli ilaçların eksikliğini tanımlamak için kullanılır. Bu kriterler, tedavi edilmediğinde ciddi sağlık sorunlarına yol açabilecek klinik durumlarda endikasyon dahilinde ilaçların reçete edilmesini teşvik eder.
STOPP Kriterleri
STOPP kriterleri, yaşlı bireylerde PIM kullanımını belirlemek için kullanılır. Uygunsuz ilaç kullanımı, yan etki riskini artırır ve yaşlı bireylerde yaşam kalitesini olumsuz etkileyebilir. STOPP kriterleri, gereksiz ilaçların kesilmesini teşvik eder.
Örneğin: Hipotansiyon öyküsü olan bireylerde alfa-blokörlerin stoplanması, kalp yetmezliği olan bireylerde non-dihidropiridin kalsiyum kanal blokerlerinin (örn. verapamil) stoplanması. deliryum öyküsü olan hastalarda benzodiazepinlerin stoplanması, proton pompa inhibitörlerinin endikasyonsuz olarak uzun süre kullanımının durdurulması.
Kriterlerin Amaçları
- Polifarmasiyi Yönetmek: Gereksiz ilaç kullanımını azaltmak ve ilaçlar arası etkileşimleri önlemek.
- Yan Etkileri Azaltmak: Özellikle yaşlı bireylerde ilaçların olumsuz etkilerini en aza indirmek.
- Tedavi Etkinliğini Artırmak: Hastaların mevcut klinik durumlarına uygun ilaçların kullanımını sağlamak.
- Yaşam Kalitesini İyileştirmek: Gereksiz ilaç yükünden kaçınılarak hastaların daha sağlıklı ve konforlu bir yaşam sürmesini sağlamak.
Aşırı ve Yetersiz Reçeteleme Arasındaki Denge
Çoğu zaman, klinik olarak karmaşık yaşlı bireyleri yönetmek için birden fazla ilaca gerek duyulur. Buna karşılık, uygunsuz (geleneksel) polifarmasi, bir veya daha fazla ilacın klinik endikasyonlar dışındaki nedenlerle reçete edilmesi ve bunun sonucunda olumsuz hasta sonuçlarına ve terapötik hedefe ulaşılamamasına neden olmasıdır. Bir çalışma, polifarmasinin her zaman zararlı olduğu varsayımının artık yapılamayacağı ve ilaçların reçete edildiği klinik gerekçenin dikkate alınması gerektiği sonucuna varmıştır. Ancak, hastaların hastalık yönetimi için yalnızca uygun ve hedeflenen ilaç tedavisini aldıklarını doğrulamak amaç olmalıdır (18). Örneğin, 4 ila 6 ilaç kullanan 6 veya daha fazla komorbid rahatsızlığı olan hastaların, 1 ila 3 ilaç kullananlara göre hastaneye yatış olasılığı daha yüksek değildir. Bu nedenle, klinisyenler, belirli terapötik hedefe ulaşmak için tüm ilaçların reçete edildiği uygun polifarmasi ile istenmeyen ilaç reaksiyonlarını önlemek için ilaç tedavisinin optimize edildiği durumlar arasında ayrım yapmalıdır.
Klinik rehberler genellikle hastaların karmaşık ihtiyaçlarıyla hastalık spesifik yönergelere uyum sağlamaya çalışır. Örneğin, kronik obstrüktif akciğer hastalığı (KOAH), tip 2 diyabet, osteoporoz, hipertansiyon ve osteoartriti olan yaşlı bir kadın hasta için klinik rehberler, bu kişi için 12 ilacın reçete edilmesini önerebilir (19). Daha sistematik bir yaklaşım, ilaç rejimlerinin bireylerin ihtiyaçlarına uyarlanmasını yönlendirmek için gereklidir. Önemli bir ilke, ilaç rejimini hastanın durumu ve bakım hedefleriyle eşleştirmektir. Bu, hangi ilaçların kesilmesi veya değiştirilmesi gerektiğinin dikkatlice değerlendirilmesini içerir (20). 2023 yılında yapılan 94 çalışmayı kapsayan bir meta-analizde, 17 ülkede 371 milyondan fazla yaşlı bireyi temsil eden ayakta tedavi hizmetlerinde PIM kullanımının global prevalansı değerlendirilmiştir (21). Oran %36,7 olarak bulunmuş ve benzodiazepinlerin en yaygın PIM olduğu saptanmıştır. PIM kullanımı son 20 yılda, özellikle yüksek gelirli ülkelerde artmıştır.
Gereksiz Tedaviyi Durdurun
Klinisyenler genellikle bir tedaviyi sonlandırmada özellikle de kendi başlatmadıkları tedaviyi sonlandırmakta isteksizdir. Ancak bu durum, sınırlı terapötik faydayla birlikte hastayı bir yan etki riskiyle karşı karşıya bırakabilir. Yaygın bir örnek, yaşlılarda genellikle belgelenmemiş göstergeler için reçete edilen digoksin kullanımıdır. Böbrek yetmezliği veya geçici dehidratasyon, yaşlı bireylerde digoksin toksisitesine yatkınlık oluşturabilir (22). Ancak, sistolik fonksiyonu bozulmuş hastalarda digoksin tedavisinin kesilmesi olumsuz etkilere yol açabilir (23).
Polifarmasiyi Önleme Stratejileri
- Hastalarınızı reçeteli, reçetesiz, takviye edici ve bitkisel ilaçlar dahil tüm ilaçlarını yanlarında getirmeleri konusunda teşvik edin.
- Herhangi bir değişikliği hasta ve yakınıyla birlikte gözden geçirin ve mümkünse tüm değişiklikleri yazılı olarak sağlayın.
- Mümkün olan en az sayıda ilacı ve en basit dozaj rejimini kullanın.
- Reçete edilen her ilacı tanısıyla ilişkilendirmeye çalışın.
- Gereksiz tüm ilaçları kesin.
- İlaç-ilaç ve ilaç-hastalık etkileşimlerini tarayın.
- Potansiyel olarak zararlı ilaçlara başlamaktan kaçının; Beers Kriterlerini kullanın.
- Yeni bir ilaca en düşük dozda başlamayı deneyin ve ardından yavaş yavaş titre edin.
- İlaç uygunluğunu değerlendirirken hastaların bakım hedeflerini ve yaşam beklentilerini göz önünde bulundurun.
- Polifarmasi , dozu azaltılan ancak kesilmeyen ilaçları dikkate almaz (24).
- Klinik ortamlarda çoklu hastalıklı yaşlı kişilerde ilaç incelemesi için STOPP/START kriterlerinin entegrasyonu yapılmalıdır (14).
SON SÖZ
Yaşlıların özellikli bir grup olduğu ve polifarmasinin hem yatış oranlarını arttırdığı hem de ilaç reaksiyonlarıyla mortaliteye katkısı olabileceği unutulmamalıdır. Tüm hastalar gibi yaşlı hastaların da ilk giriş kapısının acil servis olduğu hatırlanmalıdır. Hastaların ilaçlarının düzenlenmesi için doğru yer acil servis olmasa da, bizlerin hastaları bu düzenlemeler için ilgili birinci basamak hekimlerine gitmesi konusunda teşvik etmesi ve bu konuda dünyada hızla gelişen yapay zeka modelleri gibi kolaylaştırıcı faktörleri yakından takip etmesi önemlidir.
REFERANSLAR
1. Friend DG. Polypharmacy — multiple-ingredient and shotgun prescriptions. N Engl J Med. 1959;260(20):1015-8.
2. Veehof L, Stewart R, Haaijer-Ruskamp F, Jong BM. The development of polypharmacy. A longitudinal study. Fam Pract. 2000;17(3):261-7.
3. Britain G. Medicines and Older People: Implementing Medicines-related Aspects of the NSF for Older People; National Service Framework: Department of Health; 2001.
4. Fillit HM, Futterman R, Orland BI, Chim T, Susnow L, Picariello GP, et al. Polypharmacy management in Medicare managed care: changes in prescribing by primary care physicians resulting from a program promoting medication reviews. Am J Manag Care. 1999;5(5):587-94.
5. Türkiye İstatistik Kurumu T. İstatistiklerle Yaşlılar. 2023;53710.
6. WHO. Ageing and health. World Health Organization. 2024.
7. Burkett E, Martin-Khan MG, Scott J, Samanta M, Gray LC. Trends and predicted trends in presentations of older people to Australian emergency departments: effects of demand growth, population aging and climate change. Aust Health Rev. 2017;41(3):246-53.
8. Senguldur E, Selki K. Today’s Problem Tomorrow’s Crisis: A Retrospective, Single-Centre Observational Study of Nonagenarians in the Emergency Department. Cureus. 2024;16(11):e73460.
9. Demir MC, Selki K, Şengüldür E. Impact of inter-visit duration on mortality in older adults who use emergency department frequently. Signa Vitae. 2024;20(9):63-71.
10. Blum MR, Sallevelt B, Spinewine A, O’Mahony D, Moutzouri E, Feller M, et al. Optimizing Therapy to Prevent Avoidable Hospital Admissions in Multimorbid Older Adults (OPERAM): cluster randomised controlled trial. Bmj. 2021;374:n1585.
11. Akyon SH, Akyon FC, Yılmaz TE. Artificial intelligence-supported web application design and development for reducing polypharmacy side effects and supporting rational drug use in geriatric patients. Frontiers in Medicine. 2023;10:1029198.
12. Trevisan C, Limongi F, Siviero P, Noale M, Cignarella A, Manzato E, et al. Mild polypharmacy and MCI progression in older adults: the mediation effect of drug–drug interactions. Aging Clinical and Experimental Research. 2021;33:49-56.
13. American Geriatrics Society 2023 updated AGS Beers Criteria® for potentially inappropriate medication use in older adults. J Am Geriatr Soc. 2023;71(7):2052-81.
14. O’Mahony D, Cherubini A, Guiteras AR, Denkinger M, Beuscart JB, Onder G, et al. STOPP/START criteria for potentially inappropriate prescribing in older people: version 3. Eur Geriatr Med. 2023;14(4):625-32.
15. von Buedingen F, Hammer MS, Meid AD, Müller WE, Gerlach FM, Muth C. Changes in prescribed medicines in older patients with multimorbidity and polypharmacy in general practice. BMC Fam Pract. 2018;19(1):131.
16. Lavan AH, Gallagher P. Predicting risk of adverse drug reactions in older adults. Ther Adv Drug Saf. 2016;7(1):11-22.
17. Machado-Duque ME, Castaño-Montoya JP, Medina-Morales DA, Castro-Rodríguez A, González-Montoya A, Machado-Alba JE. Drugs With Anticholinergic Potential and Risk of Falls With Hip Fracture in the Elderly Patients: A Case-Control Study. J Geriatr Psychiatry Neurol. 2018;31(2):63-9.
18. Hughes C. Appropriate and inappropriate polypharmacy-Choosing the right strategy. Br J Clin Pharmacol. 2021;87(1):84-6.
19. Boyd CM, Darer J, Boult C, Fried LP, Boult L, Wu AW. Clinical practice guidelines and quality of care for older patients with multiple comorbid diseases: implications for pay for performance. Jama. 2005;294(6):716-24.
20. Steinman MA, Hanlon JT. Managing medications in clinically complex elders: “There’s got to be a happy medium”. Jama. 2010;304(14):1592-601.
21. Tian F, Chen Z, Zeng Y, Feng Q, Chen X. Prevalence of Use of Potentially Inappropriate Medications Among Older Adults Worldwide: A Systematic Review and Meta-Analysis. JAMA Netw Open. 2023;6(8):e2326910.
22. Forman DE, Coletta D, Kenny D, Kosowsky BD, Stoukides J, Rohrer M, et al. Clinical issues related to discontinuing digoxin therapy in elderly nursing home patients. Arch Intern Med. 1991;151(11):2194-8.
23. Packer M, Gheorghiade M, Young JB, Costantini PJ, Adams KF, Cody RJ, et al. Withdrawal of digoxin from patients with chronic heart failure treated with angiotensin-converting-enzyme inhibitors. RADIANCE Study. N Engl J Med. 1993;329(1):1-7.
24. Bergman-Evans B. A nurse practitioner led protocol to address polypharmacy in long-term care. Geriatr Nurs. 2020;41(6):956-61.
