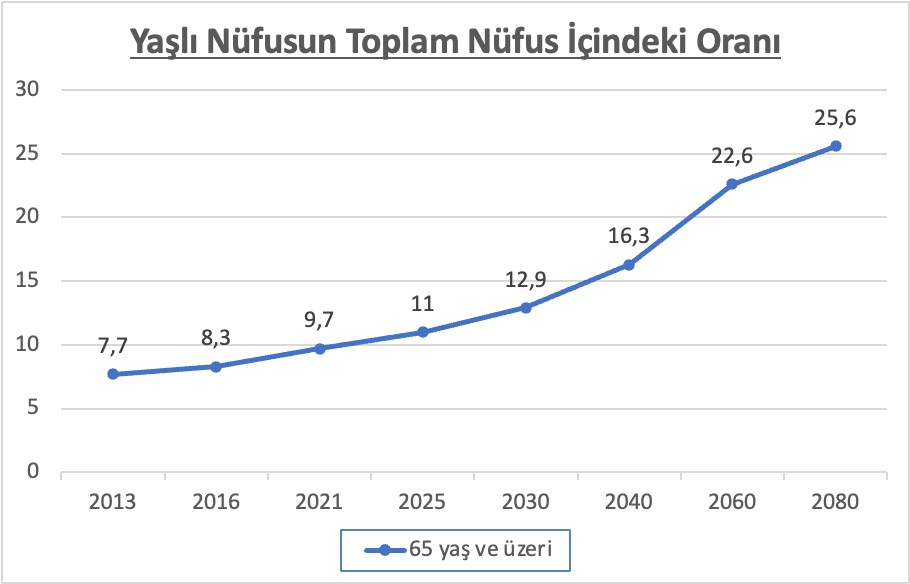
Giriş / Epidemiyoloji: Yirminci yüzyılın ortalarından itibaren yaşlı nüfus artmaya başlamış ve bu artış 21. yüzyılda daha da fazlalaşmıştır. Dünya’da ve Türkiye’de ortalama yaşam süresi uzamakta ve yaşlı nüfusun normal nüfusa oranı giderek artmaktadır. Türkiye İstatistik Kurumu verilerine göre 2017 yılında %8,5 olan 65 yaş ve üstü nüfusun tüm nüfusa oranı, 2022 yılında %9,9’a yükseldi ve 2030 yılında %12,9 olması beklenmektedir1 (Şekil-1). Bu durum acil servis çalışanlarının ilerleyen zamanlarda acil servislerde daha fazla yaşlı hasta ile karşılaşmaları ve yaşlı hasta bakımı konusundaki yetkinliklerini arttırma ihtiyacı ile sonuçlanabilir. Geriatrik nüfustaki serebrovasküler olaylara yaklaşımda genç nüfusa göre farklılıklar bulunmakla birlikte bu yazıda geriatrik nüfustaki yaklaşımdan bahsedilecektir.
Serebrovasküler hastalıklar dünya çapında ikinci önde gelen ölüm nedenidir ve yaygınlığı nüfusun yaşlanması ile birlikte artmaktadır. Yaşın ilerlemesiyle birlikte hem serebrovasküler hastalıklara zemin hazırlayan risk faktörlerinin (yaş, hipertansiyon, diyabet, sigara içimi, atriyal fibrilasyon, antikoagülan kullanımı) artması hem de beyinde meydana gelen değişiklikler geriatrik popülasyonun serebrovasküler olaylara daha yüksek oranda yakalanmasına ve daha şiddetli etkilenmesine neden olmaktadır2,3.
Başvuru Şekilleri ve Muayene Bulguları: Özel bir grup olarak değerlendirilmesi gereken yaşlı hastaların hastalık belirtileri gençlerden farklı olabilir ve acil servislere atipik başvurular ile müracaat edebilirler. Genel halsizlik/yorgunluk yakınmasından koma durumuna kadar geniş bir yelpazede semptom ve muayene bulguları ile karşılaşılabilir. Yaşlı hastaların acil serviste muayeneleri her zaman kolay olmaz. Mevcut olan birçok kronik hastalık ve altta yatan patoloji muayeneyi ve yeni bir hastalığın teşhisini güçleştirir. Yaşlı hastalarda hastalık seyrinin atipik olması, belirtilerin geç çıkması ve altta yatan hastalıkların çok olması nedeniyle yardımcı teşhis metodlarının kullanılması sıklıkla daha fazladır. Yaşlı hastalar için gençlere göre daha fazla laboratuar tetkikine, radyolojik tetkiklere ve diğer yardımcı teşhis yöntemlerine başvurulur4.
Yaşlı hastalardan anamnez almak oldukça zordur. Bilişsel ve fiziksel yetersizlikler yüzünden, alınan tıbbi özgeçmiş bilgileri yeterli olmayabilir. Hasta ve tıbbi özgeçmiş bilgileri hasta yakınları tarafından doğrulanmalı, mümkünse eski kayıtları ile teyit edilmelidir. Yaşlılıkta oluşan birtakım fizyolojik değişiklikler yüzünden fizik muayene daha dikkatli yapılmalıdır. Yaşlı hastalardan benzer şikâyetleri olan genç hastalara oranla daha fazla test istenme eğilimi doktorlar arasında yaygındır. Çünkü daha az rezervi olan yaşlı hastada doğru teşhis koymak çok önemlidir. Buna göre görece hafif semptomları olan geriatrik hastalarda mortalite ve morbiditesi yüksek olabilen tanılar ile karşılaşılabileceği akılda tutulmalıdır4.
Yaşlı serebrovasküler hastaları acil servislere değişik şikayet ve yakınmalarla başvurabilirler veya getirilebilirler. Baş ağrısı, bulantı ve kusma, konuşma ve görme bozuklukları, fokal veya yaygın motor ve duyu kayıpları, baş dönmesi, denge kaybı, nöbet, bilinç değişiklikleri ve koma en sık görülenleridir. Tüm bu semptomlar tek başına ortaya çıkabileceği gibi hastaların birkaç semptom ve bulgunun birlikteliği ile acil servislere başvurma olasılığı daha yüksektir5. Yaşlı hastalarda fizik muayene bilişsel ve fiziksel değişiklikler nedeniyle her zaman optimal seviyede olmasa bile ayrıntılı ve dikkatli muayene ile tanıya götürecek bulgulara ulaşılabilir.
İnceleme ve Genel Yaklaşım: Geriatrik popülasyonda serebrovasküler hastalara ilk yaklaşım havayolu, solunum ve dolaşımın değerlendirilmesi ile başlar. Bu safhada gerekli ise hava yolunu güvenlik altına alınacak müdahalelerden kaçınılmamalıdır. Hastalar monitörize edilerek vital parametreleri değerlendirilmelidir. Anormal olan değerler yaşlılığa bağlanılmamalı ve anormal değerlere sahip yaşlılar mutlaka ayrıntılı olarak değerlendirilmelidir4. Pulse oksimetre kontrolünde hipoksi tespit edilmesi durumunda (<%94) oksijen desteği verilmelidir, bunun dışında rutin oksijen desteği endike değildir6. İntravenöz (IV) yol trombolitik tedavi için gereklidir fakat erken sağlanamaması durumunda beyin bilgisayarlı tomografi (BT) görüntülemesi IV yol sağlanması için geciktirilmemelidir7. Hastalarda olası disritmilerin saptanması için (özellikle atrial fibrilasyon) kardiyak monitörizasyon ve elektrokardiyografi (EKG) gereklidir. Fakat bu uygulamalar beyin BT görüntülemesini ve trombolitik tedaviyi geciktirmeyecek şekilde planlanmalıdır7,8. Yatak başı kan şekeri ölçümü mümkün olan en erken sürede yapılmalıdır. Hipoglisemi ve hipergliseminin değerlendirmenin erken safhalarında tespit edilmesi ve tedavi edilmesi gerekir. Her ikisi de iskemik felci taklit eden semptomlar üretmekle kalmaz, aynı zamanda devam eden nöronal iskemiyi de şiddetlendirebilir. Güncel AHA/ASA (American Heart Association/American Stroke Association) kılavuzları akut iskemik inmeden sonraki ilk 24 saat boyunca hipergliseminin normoglisemiden daha kötü sonuçlar ile ilişkili olduğunu ve bu nedenle hiperglisemik hastalarda kan şekeri seviyelerinin 140mg/dl ile 180mg/dl aralığında olacak şekilde tedavi edilmesini önermektedir9. Serebrovasküler hastalarda saptanan anormal vücut sıcaklık değerleri hızlı bir şekilde düzeltilmelidir. Hipertermi (>38°C) tespit edilmesi durumunda olası ateş odakları araştırılmalıdır ve antipiretik ilaçlar serebrovasküler hastalarında daha düşük sıcaklıklarda uygulanmalıdır9. Serebrovasküler hastalarda ilk 24 saat içerisindeki ısı anormallikleri (<37°C ve >39°C) normotermik hastalar ile karşılaştırıldığında artmış mortalite oranları ile ilişkilidir10. Yaşlı serebrovasküler hastalarında kan basıncı ölçümü ilk değerlendirmede mutlaka yapılmalıdır. Hipovolemi ve/veya hipotansiyon tespit edilmesi durumunda düzeltilmeye çalışılmalıdır9.
Yaşlı serebrovasküler hastalarının değerlendirilmesinde rutin laboratuvar tetkikleri olmamak ile birlikte tam kan sayımı (polisitemi, trombositoz veya trombositopeniyi saptamak için), koagülasyon incelemeleri (koagülopatiyi saptamak için), böbrek ve karaciğer fonksiyon testleri, elektrolit düzeyleri (elektrolit bozukluğuna bağlı inmeye benzer durumların saptanması için) ve kardiyak belirteç düzeyleri (özellikle troponin) istenilmelidir. Hastalardan enfeksiyöz benzeri tablosu düşünülüyor ise tam idrar tetkiki ve posterior-anterior akciğer grafisi istemleri de yapılmalıdır.
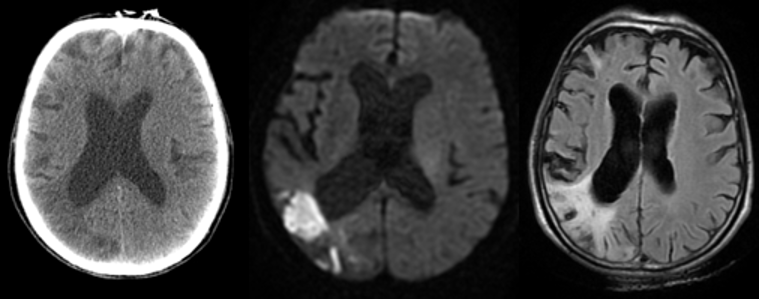
Yaşlı serebrovasküler hastalarının değerlendirilmesinde hasta acil servise geldiğinde ilk istenilecek görüntüleme yöntemi kontrastsız beyin BT olmalıdır. Esas amaç intrakranial kanama, tümör ve apse gibi durumları dışlamaktır9. Hastanın acil servise başvurusundan görüntülemesine kadar geçen (kapı-görüntüleme süresi) süre 20 dakikanın altında olmalıdır11. Her ne kadar difüzyon ağırlıklı manyetik rezonans (MR) görüntülemesi akut infarktların saptanmasında beyin BT’den üstün olsa da, BT’nin yaygın ve kolay ulaşılabilirliği aynı zamanda MR’ın çekimi ile ilgili zorluklar (özellikle yaşlı popülasyonda daha sık karşılaştığımız hasta uyumundaki zorluk, kalp pili ve metal protez varlığı) akut iskemik inmede BT’yi en uygun görüntüleme yöntemi yönünde destekler9 (Resim-1). Endovasküler tedavilerin (intraarteriel tromboliz/mekanik trombektomi) gelişip yaygınlaşması ile birlikte vasküler görüntülemenin önemi artmıştır. Endovasküler tedaviye aday hastaların vasküler görüntülemesinin ilk kontrastsız beyin BT ile eş zamanlı olarak beyin ve boyun BT anjiyografi (intrakranial ve ekstrakranial) olarak çekilmesi önerilir.
Yönetim: Yaşlı serebrovasküler hastalarının tedavisinin birincil amacı ilk stabilizasyonu sağlandıktan sonra kötüye gidişin önlenmesi ve perfüzyonun tekrardan sağlanmasına yönelik tedavilerin planlanmasıdır. Öncelikle havayolunu, solunumu ve dolaşımı düzenleyici önlemler alınmalıdır. Hastalarda dehidratasyon bulguları mevcut ise IV kristaloidlerle düzeltilmeye çalışılmalıdır. Yaşlı iskemik inme hastalarının acil servise kabulünden sonra sedyedeki kafa pozisyonun durumu belirsizdir. Supin pozisyon (0°) ve baş yükseltilmiş (>30°) durumların karşılaştırıldığı durumlarda her iki durum arasında fayda ve komplikasyon açısından fark gözlemlenmemiştir12. Hemorajisi olan hastalar yatak başı 30° kaldırılarak takip edilmelidir. Yaşlı serebrovasküler hastaların kan basıncı kontrolü büyük önem arz eder. Bu hasta gruplarında yaşa bağlı aterosklerotik süreç, ek hastalıkların mevcudiyeti ve çoklu ilaç kullanımları hedef tansiyon değeri belirlenmesini pek mümkün kılmasa da genel kanı yaşlı serebrovasküler hastalarında kan basıncı değerlerini sistolik <185 mmHg ve diyastolik <100 mmHg’nın altında olması yönündedir9. Antihipertansif ajan olarak labetalol, nicardipin ve clevidipin kullanıla bilir9. Yaşlı serebrovasküler hastalarda, yaşa bağlı ek hastalık ya da antikoagülan kullanımına bağlı koagülasyon bozuklukları sebebiyle kafa içi kanamaları görülebilir. Acil tedavide güncel yaklaşım hızlı ve etkin olarak anti-koagülasyonun tersine çevrilmesidir. Bunun için K vitamini, taze donmuş plazma (TDP), rekombinant faktör VIIa (rFVIIa) ve protrombin kompleks konsantreleri (PCC) kullanılabilir13.
Yaşlı serebrovasküler hastalarda IV fibrinoliz tedavisi endike hastalarda mümkün olduğunca erken sürede verilmelidir. IV fibrinoliz uygulama kararı doğru ve hızlı bir şekilde verilmelidir. Tedaviye başlamadan önce hastanın en son normal görüldüğü zaman doğru bir şekilde teyit edilmeli ve yararlar ve potansiyel riskler değerlendirilmelidir. AHA/ASA önerileri doğrultusunda inme semptomlarının başlamasından sonraki ilk üç saat (0-3 saat) içerisinde başvuran ve IV alteplaz tedavinin kesin dışlama kriterlerini (Tablo-1’de gösterilmiştir) sağlamayan 18 yaş ve üzerindeki tüm hastalar IV fibrinoliz için adaydır ve tedavi mümkün olan en kısa sürede başlanılmalıdır9. Seçilmiş vakalarda 3-4,5 saatlik süreçte de IV fibrinoliz tedavisi uygulanabilir9. Görüldüğü üzere yaş IV fibrinoliz tedavisi için yaş bir kontrendike değildir ve endike olan hasta gruplarına uygulanmalıdır.
| Tablo-1. IV Alteplaz Tedavinin Kesin Dışlama Kriterleri7,9 |
| Fonksiyonel bozukluğa neden olmayan inme (NIHSS 0-5) |
| Beyin BT’de belirgin ve geniş hipodansite |
| Beyin BT’de intrakranial kanama varlığı |
| 3 ay içerisinde geçirilmiş iskemik inme öyküsü |
| 3 ay içerisinde ciddi kafa travması öyküsü |
| Hastane içi dönemde ortaya çıkan post travmatik beyin enfarktüsü |
| 3 ay içerisinde geçirilmiş intrakranial/spinal cerrahi öyküsü |
| İmtrakranial kanama öyküsü |
| Subaraknoid kanamayı düşündüren semptom ve bulguların olması |
| 21 gün içerisinde Gİ malignite veya Gİ kanama öyküsü |
| Trombosit <100.000/mm3 (Hastada trombositopeni öyküsü yok ise IV alteplaz tedavi trombosit sonucu çıkmadan başlanılabilir. Trombosit sayısı <100.000/mm3 saptanırsa IV alteplaz tedavisi durdurulur) |
| INR>1.7 veya aPTT>40 sn veya PT>15 sn (Hasta oral antikoagülan veya heparin almıyor ise IV alteplaz tedavi bu laboratuvar testleri sonuçlanmadan başlanılabilir. Ancak laboratuvar sonuçları normal sınırların üstünde çıkarsa tedavi durdurulmalıdır) |
| Son 24 saat içerisinde düşük molekül ağırlıklı heparin kullanımı |
| Direkt trombin veya direkt faktör Xa inhibitörü alan hastalar (Hastanın bu ilaçlardan birini son kullanım süresi >48 saat ise ve böbrek fonksiyonları normal ise pıhtılaşma sonuçları çıkmadan IV alteplaz verilebilir) |
| Abciximab (glikoprotein IIb/IIIa reseptör inhibitörü) kullanımı |
| Akut iskemik inme ile eş zamanlı enfektik endokardit birlikteliği |
| Bilinen veya şüphelenilen aort diseksiyonu varlığı |
| İntraaksiyel intrakranial kanser |
| Kan şekeri <50 mg/dl ölçülmü |
Yaşlı serebrovasküler hastalardaki bir diğer sorun malignite mevcudiyetidir. Malignitesi olan hastalarda IV alteplazın güvenilirliği tam olarak belirlenememiş olsa da yaşam beklentisi 6 ay ve üzeri olan, pıhtılaşma bozukluğu olmayan, yakın zamanda geçirilmiş cerrahisi olmayan ve kanaması olmayan hastalarda IV alteplaz tedavisi düşünülebilir9.
Girişimsel radyolojik imkanların gelişmesi ile birlikte iskemik inme hastalarında özellikle intraarteriyel tromboliz ve mekanik trombektomi olmak üzere endovasküler tedaviler gittikçe artmaktadır. Uzamış zaman aralığında (>6 saat) uygulanabilmeleri ve trombolitik ilaçların düşük dozlarda kullanılması gibi avantajları olan bu yöntemler endike olan hastalarda uygulanmalıdır. Bu hastalar mümkünse serebrovasküler hastalıklar konusunda tecrübeli ünitelerde veya uzmanlaşmış yoğun bakım birimlerinde takip edilmelidir.
Her şeyden önce şu unutulmamalıdır ki yaşlı serebrovasküler hastaların acile geliş şekilleri genellikle karmaşıktır. Birden fazla kronik hastalık ve çoklu ilaç kullanımının etkileri göz önüne alınmalı ve azalmış fonksiyonel durumları olabileceği akılda tutulmalıdır. Yeni şikayet ve bulguların doğru değerlendirilebilmesi için önceki fonksiyonel durumları iyi bilinmeli ve sorgulanmalıdır4.
KAYNAKLAR
1. Tar Y, Dayal A, Dayal A. İstatistiklerle Yaşlılar, 2022. Türkiye İstatistik Kurumu. Published 2023. https://data.tuik.gov.tr/Bulten/Index?p=Istatistiklerle-Yaslilar-2022-49667
2. Ergin Beton Ö, Şahin MH, Doğan H, Bilen Ş, Bektaş H. Prognosis and Risk Factors for Geriatric Stroke Patients in Each Decade. Turk Geriatr Derg. 2023;26(3):285-293. doi:10.29400/tjgeri.2023.355
3. Lal BK, Cires-Drouet RS. Cerebrovascular Disease in the Elderly. In: Chaer R, ed. Vascular Disease in Older Adults. Springer International Publishing; 2017:113-125. doi:10.1007/978-3-319-29285-4_6
4. Kunt MM. Yaşlılık Döneminde Acil Sorunlar. In: Birinci Basamak Için Temel Geriatri. Ankara Tabip Odası; 2012:66-73.
5. Jauch EC, Almallouhi E, Holmstedt CA. Acute management of stroke. Br J Cardiol. 2001;8(11):654-657.
6. Roffe C, Nevatte T, Sim J, et al. Effect of Routine Low-Dose Oxygen Supplementation on Death and Disability in Adults With Acute Stroke. JAMA. 2017;318(12):1125. doi:10.1001/jama.2017.11463
7. Go S. Stroke Syndromes. In: J.E. Tintinalli, Ma OJ, Yealy DM, Meckler GD, Stapczynski JS, Cline DM et al., ed. Tintinalli’s Emergency Medicine A Comprehensive Study Guide. Ninth Edit. McGraw-Hill Education; 2020:1119–1136.
8. Wu F, Cao W, Ling Y, Yang L, Cheng X, Dong Q. The predictive role of electrocardiographic abnormalities in ischemic stroke patients with intravenous thrombolysis. IJC Hear Vessel. 2014;4(1):81-83. doi:10.1016/j.ijchv.2014.06.010
9. Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke a guideline for healthcare professionals from the American Heart Association/American Stroke A. Stroke. 2019;50(12):E344-E418. doi:10.1161/STR.0000000000000211
10. Saxena M, Young P, Pilcher D, et al. Early temperature and mortality in critically ill patients with acute neurological diseases: trauma and stroke differ from infection. Intensive Care Med. 2015;41(5):823-832. doi:10.1007/s00134-015-3676-6
11. Lees KR, Emberson J, Blackwell L, et al. Effects of Alteplase for Acute Stroke on the Distribution of Functional Outcomes: A Pooled Analysis of 9 Trials. Stroke. 2016;47(9):2373-2379. doi:10.1161/STROKEAHA.116.013644
12. Anderson CS, Arima H, Lavados P, et al. Cluster-Randomized, Crossover Trial of Head Positioning in Acute Stroke. N Engl J Med. 2017;376(25):2437-2447. doi:10.1056/nejmoa1615715
13. Hartman SK, Teruya J. Practice Guidelines for Reversal of New and Old Anticoagulants. Disease-a-Month. 2012;58(8):448-461. doi:10.1016/j.disamonth.2012.04.003
