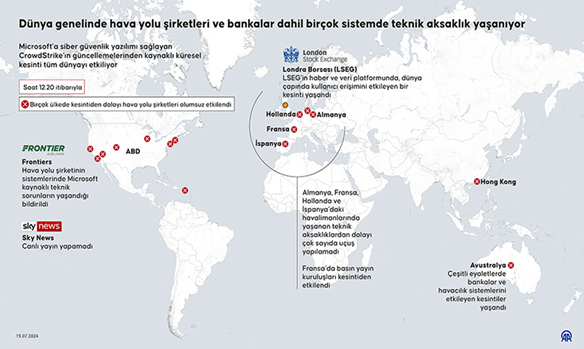
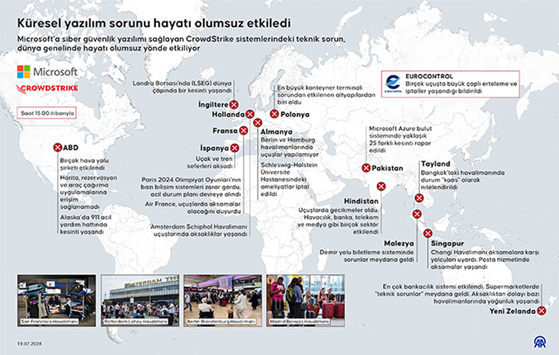
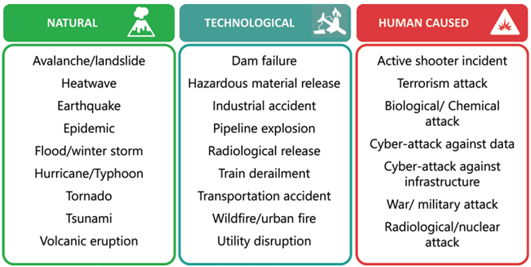
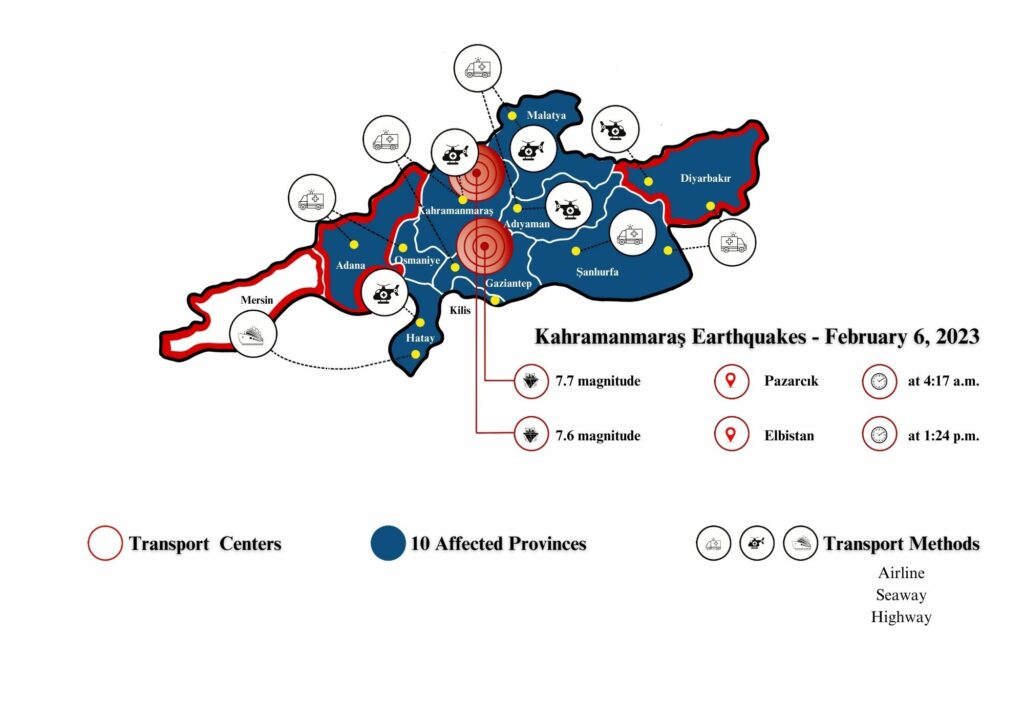
Asrın felaketi olarak değerlendirilen 6 Şubat Kahramanmaraş merkezli deprem sonrasında Hatay Mustafa Kemal Üniversitesi Hastanesi bahçesinde kurulup hizmet veren sahra hastanesi ile ilgili tecrübeler bu yazı ile aktarılmaya çalışılmıştır.
6 Şubat 2023 tarihinde yaşanan deprem sonrasında hastanede bir yıkım meydana gelmemişti ancak binanın sağlamlığı ile ilgili bir rapor olmadığı için hastane boşaltılmış, hastalar sevk edilmişti. Giriş katta bulunan acil serviste ise hasta karşılama ve tedavileri devam etmekteydi. Hem şehrin diğer hastanelerinde ciddi yıkımlar olduğu için hem de acil servisin çalışmaya devam edebilmesi için üniversite hastanesi hızlı bir tadilat sürecine girmiş ve 18 Şubat tarihinde poliklinik binası, zemin katta bulunan iki servis koridoru, 1 ameliyathane, 1 anjiyo masası ve 3 yoğun bakım salonu hizmete hazır hâle getirilmişti. Bu süreçte UMKE ve gönüllü ekiplerin desteği ile sürdürülen sağlık hizmetleri kapsamında hastalara hizmet verilmişti. Ancak 20 Şubat 2023 tarihinde meydana gelen ikinci depremle birlikte hastane binası tamamen boşaltıldı ve sağlık hizmeti verilmemeye başlandı. Acil servis otoparkında bulunan 3 şişme UMKE çadırı ile acil müdahale gerektiren hastaların müdahalesi ve triyajı yapılmaktaydı.
1 Mart tarihinde Amerika Birleşik Devletleri ordusuna ait çadır hastanenin kurulmasına karar verildi. 1 koridor ve bu koridora bağlı 14 çadırdan oluşan bir ana yapı ve bu ana yapının arkasında bulunan iki sıra halindeki 13 tane destek çadırdan oluşan sahra hastanesi; Birleşik Devletlere ait askeri personel tarafından 1 günde kuruldu ve Mustafa Kemal Üniversitesi Hastanesi personeli tarafından çalıştırılmak üzere sağlık bakanlığına teslim edildi.

Tarih sahnesinde sahra hastaneleri askeri amaçlarla kurulmuş ve o ülkenin taktik ve muharebe anlayışına göre farklılıklar göstermiştir. Her ne kadar başlangıç amacı savaş alanlarındaki yaralılara yardım etmek olsa da modern dünyada afetlerde de kullanılan bir sağlık tesisi olarak kabul edilmiştir. Savaş alanında hızlı müdahale triyaj ve hastaların sevki amacıyla kullanıma başlanmıştır. Hastaların triyajı sevki ve basit müdahaleler sonrası tekrar cepheye dönmesini sağlayacak kapasitede olan rol 1 sahra hastaneleri ile başlayan bu süreç özellikle Vietnam savaşında Amerika Birleşik Devletleri tarafından kullanılan rol 3 hastanelerle birlikte çeşitli tıbbi operasyonlar yürütülebilir kapsamlı ameliyatlar yapılabilir hâle gelmiştir. Böylelikle cerrahi operasyonları destekleyen ameliyathane odası, yanıklar, uzuv kurtarma ve beyin ameliyatı gibi işlemlerin yapıldığı sahra hastaneleri anlayışı başlamıştır.
6 Şubat Depremi sonrası Hatay Mustafa Kemal Üniversitesi Hastanesi bahçesine kurulan sahra hastanesi de bu rol 3 hastanelerden biriydi.
Kurulduğu 12.03.2023 tarihinden Nisan ayı sonuna kadar sadece çadırlarda hizmete devam edilirken mayıs ayından itibaren hasta yatışlarını yapabilmek için hastane binasının acil servis katı ve görüntüleme imkanları da kullanılmaya başlandı. Bu sürede acil serviste karşılanan hasta sayısı 47.159 iken diğer bölümlerin de açılması ile poliklinik hizmeti verilen hasta sayısı 81.486 oldu. Sadece çadırların kullanıldığı Mart ve Nisan aylarında yatarak tedavi gören hasta sayısı sırasıyla 39 ve 36 iken yoğun bakım yatışı hiç yapılmadı. Yatarak tedavi alan hastaların yatış günleri de ortalama 2,25 ve 2,58 gündür. Bu aylarda toplam 77 E grubu ameliyat için ameliyathane kullanıldı, diğer grup ameliyatlar yapılmadı.
12 Şubat 2023 tarihinde Fransa’dan yola çıkan ve 36 saatlik bir çalışmanın ardından kurulabilen, başka bir EMT-2 (Emergency Medical Team Level 2) tipi hastane, 14.02.2024 tarihinde ilk hastasını kabul etmiştir. Fransız sivil koruma ekibinin personeli ile çalışan sahra hastanesinin verilerine bakıldığında hizmet verdiği 19 günde 2014 acil servis başvurusu karşılanmış 2si majör olmak üzere toplam 23 cerrahi işlem yapılmıştır. Cerrahi müdahalelerden biri esnasında meydana gelen elektrik kesintisi ve buna bağlı teknik aksaklıklar sonrasında cerrahi işlemler hasta stabilizasyonu olacak şekilde sınırlandırılmış ve hastaların yakın şehir hastanelerine sevki şeklinde hizmete devam edilmiştir.(1)
Sahra hastanelerinin afet bölgelerindeki etkinliği ile ilgili yapılan bir çalışmada Haiti depreminde kullanılan bir sahra hastanesinin 10 gün boyunca hizmet etkinliği değerlendirilmiş ve 1111 hastayı tedavi ettiği 737 hastaya yatarak tedavi hizmeti verdiği ve 244 ameliyat yapıldığı saptanmıştır. Bununla birlikte hastanenin bölgedeki en geniş hizmet kapasiteli bir sevk merkezi haline geldiği vurgulanmaktadır.(2)
Afet sonrasında sahra hastaneleri deneyimini paylaşan bir yayında; hastanelerin depremlerden 89 ila 262 saat sonra faaliyete başladığı, boyutlarının 25 – 72 yatak arasında değiştiği ve personelinin 34 – 100 arasında olduğu, tedavi edilen hasta sayısının 1111 – 2400 arasında değiştiği bildirilmiştir. Depremle ilgili tanıların oranı %28 ile %67 (P < .001) arasında, hastaneye yatış oranları %3 ile %66 arasında (P < .001) ve cerrahi oranlar %1 ile %24 arasında değişmektedir (P < .001).(3)
Sahra hastanelerinin kullanımında ve hizmet ettiği hasta gruplarında bu denli farklılıklar olmasının sebebi neydi acaba? Sahra hastanelerinin etkin kullanılmasını etkileyen faktörleri, kendi tecrübemizi ve yaşadığımız problemleri aktararak cevap bulmaya çalışacağız.
- 1 Mart 2023: USAID (United States Agency For International Devolopment) yetkilileri tarafından sağlık bakanlığı yetkilileri ile iletişime geçildiği ve Mustafa Kemal Üniversitesi Hastanesi bahçesine sahra hastanesi kurulacağı bilgisi geldi.
- 4 Mart 2023: USAIDtarafındangörevlendirilmiş 3 kişilik bir ekip hastanenin kurulacağı yeri görmek için geldi. Ekip yeri belirledi ve kendi merkezleri ile iletişime geçti.
- 7- 8 Mart 2023: Taşıma konteynerleri içinde paketlenmiş halde sahra hastanesi kamyonlarla geldi, kurulacağı yere taşındı. USAID tarafından görevlendirilmiş askeri personeller kurulum işlemlerine başladı. 2 gün içerisinde hastanenin kurulumu tamamlandı. Taşıma konteynerlerinden teknik ekipmanları içerenler açıldı. Kurulum ekibi biyomedikal teknisyenleri askerler ve iki hekimden oluşuyordu.
- 9 Mart 2023: Kurulum işlemi tamamlandı ve biyomedikal teknisyenleri tarafından çalışacak ekibe ve hastane teknik ekibine bilgi verilmeye başlandı. 2 günlük bir oryantasyon sonrasında sahra hastanesi teslim edildi.


Sahra hastanesi ve teknik ekipman konteynerleri.

Tedavi çadırları

Çadır içindeki aydınlatma ve oksijen sistemi.
Sahra Hastanesinin Tesliminden Hemen Sonra Yaşananlar
Başlangıç
Sahra hastanesinin yeri, gelen yabancı yetkililer tarafından seçilmişti. Kurulacak olan hastanenin büyüklüğü ve imkanları ile ilgili yeterli bir bilgiye sahip olmadığımız için hazırlıklar yetersiz kalmıştı. Hastanenin kapasitesi hakkında kesin veriler hastane kurulumu ile elimize ulaştı. Hastanede çalışacak olan personelin kalacağı yerler hızla hastanenin kurulumundan sonra oluşturuldu. Hastane askeri disiplinle kullanılmak için planlandığından personel için kalacak yerler planlanmamıştı.
Hastaların ve personelin kullanabileceği bir tuvalet olmadığından seyyar tuvaletler oluşturuldu. Sonrasında da barınma alanlarına ve sahra hastanesine kullanabilecek kadar yakın ancak kanalizasyon giderine ulaşılabilecek yerler seçildi. Seyyar tuvaletler yaşlı ve engelli hastalar için uygun değildi.
Çadırlar içerisinde el yıkamak için küçük lavabolar vardı ancak su akış hızı ve gider tahliyeleri oldukça yavaştı. Zorunlu kalınmadıkça kullanılamadı.


Çadırların kullanım suyunu sağlayan sistem. Temiz suyun lavaboya gelişi ve lavabolardan kullanılan suların dönüşü bu pompalar aracılığı ile oluyordu. Ancak şebekedeki borular elastik hortum şeklinde olduğu için basınç sağlanamıyordu. Düşük bir debi ile akıyordu.
Çadırların zemininde sedyelerin hareketi çok zordu ve sedyelerin tekerlekleri ezerek zarar veriyordu. Hastaların bir çadırdan diğerine transportu mevcut sedyelerimizle ve 112 ekiplerinin sedyeleri ile sağlanamadı. Sahra hastanelerinin sedyeleri bu iş için kullanılabilirdi ancak o sedyeler de tek tekerli olduğu için en az iki kişi tarafından kontrol edilebiliyordu ve hastaların yatarak takip edilmesi için uygun değildi.

Sahra hastanesi zemini

Sahra hastanesinde kullanılan tek destek noktalı sedye
Sahra hastanesinin bir otomasyon sistemi yoktu. Veri girişi için hastanenin mevcut sistemi kullanılacaktı ancak bunun için de internet bağlantısı gerekiyordu. Kullanılan çadırlara internet bağlantıları çekilmek zorunda kalındı. Sahra hastanesinin internet için de bir alt yapısı yoktu, hastanenin interneti o bölgeye taşındı.
Zamanlama
Sahra hastanesi yaşanan büyük felaketten yaklaşık 1 ay sonra kurulmuştu. Sahra hastanesine başvuran hasta profili değişmiş afetin ilk günlerindeki travma hastalarının çoğu sevk olmuştu. Artık hastaneye o bölgede yaşamak zorunda kalan hastalar geliyordu. Ameliyathane afetin ilk dönemlerinde hayat kurtarıcı müdahaleler için kullanılabilirdi belki ancak kurulduğu günlerde gelen hastalar için sevk edilerek çevre hastanelerde bu tip operasyonların yapılması hastalar için daha uygun olacağından ameliyathane çadırı kullanılmadı. Lokal müdahaleler için ortopedi, kalp – damar cerrahi ve plastik cerrahi ekipleri sınırlı vakalarda kullandı.
Benzer şekilde direkt grafi cihazı sahra hastanesinde bulunuyordu ancak röntgen çadırının özel bir izolasyonu yoktu. Sadece röntgen teknisyenini koruyabilecek 150 cm x 150 cm boyutlarında kurşun perde vardı. Çekilen görüntüler sisteme atılamıyordu. Akut dönemde kullanılabilirdi ama rutinde kullanılmadı.

Sahra hastanesi röntgen çadırı ve kurşun perde
Sahra hastanesinde çalışılabilen laboratuvar tetkikleri oldukça sınırlıydı ve gelen hastalar için yetersiz kalıyordu. Hastane laboratuvar cihazları ihtiyaç olan tetkikleri yapmak için sahra hastanesine taşındı. Ancak çadırlarda cihazların sağlıklı çalışmasını etkileyen uygun zemin ve düşük oda sıcaklığı sağlanamadığı için acil çadırına yakın bir yerde laboratuvar konteyneri kuruldu. Laboratuvar cihazları için uygun elektrik ve çalışma ortamının sağlanması çok zor oldu. Sarsıntı, hava sıcaklığı, voltaj değişikliği ve topraklama hataları yağmur yağdığı anlarda su sızıntıları gibi planlanması zor problemler yüzünden ilk günlerde laboratuvar hizmetleri sık sık aksadı.


Kurulan geçici laboratuvar.
Teknik problemler
Sahra hastanesi içinde kullanılan tüm cihazlar 110 volta uygun yapılmıştı. Uygun voltaj elektrik hatları ile sağlanamadığı için sahra hastanesinin jeneratörleri kullanılmak zorunda kalındı. Ancak bilgisayarlar ve laboratuvar gibi hastaneye ait cihazlar için de 220 volt ihtiyacından dolayı ikinci bir hat çekilmek zorunda kalındı.


Sadece jeneratörler ile beslenen cihazlar için günlük akaryakıt tüketimi 750 litre kadardı. Buna dış ortamların aydınlatılması ve çekilen ek hat da eklendiğinde enerji ihtiyacı çok pahalı bir hâl alıyordu. Elektrik kesintisi olduğu durumlarda hem 110 volt için hem de 220 volt için iki farklı jeneratör çalışıyordu. Çok fazla ikmal gerektiren akaryakıt için ek bir depo alındı.

Jeneratörler ve ek yakıt deposu
Oksijen akımının sağlanması sahra hastanesinin hatları ile olurken cihaz uyum problemleri nedeniyle oksijen girişlerinin bazıları değiştirildi. Çadırlarda bulunan oksijen kaynakları kontrol etmek zor olduğundan sık sık basınç düşüyor ve acil ihtiyaç duyulduğu anlarda cihazlara ulaşması sorun oluyordu. Bu nedenle acil çadırında oksijen tüpleri ile bu akım sağlandı.

Oksijen çıkışlarını ventilatörlere uygun hale getirmek için yapılan eklemeler
Havalandırma ve aydınlatma ile ilgili çadırlar yeterli aydınlığı ve havalandırmayı sağlıyordu. Ancak kontrol panelleri farklı olduğundan kullanımda zorluk çekiliyordu. Kullanılan kablo ve sigorta gibi bileşenlerin farklı olması nedeniyle çoğu zaman meydana gelen arızaları gidermek teknik personeli zorluyordu.

Aydınlatma tesisatı kontrol paneli.

Klima sistemi kontrol paneli

Klima üniteleri
Klima dış üniteleri için özel bir yer olmadığı ve bağlantı boruları kısa olduğu için her çadırın önüne bu cihazlar yerleştirildi. Çıkarttıkları gürültü ve dönen pervaneleri nedeni ile uzun dönemde hasta güvenliği için bir risk teşkil ediyordu.
Öncesinde yoğun yağış, sonrasında da sıcaklık ve güçlü rüzgarlar nedeni ile çadırların bakımı her gün teknik personel tarafından yapılmak zorundaydı. Gevşeyen bağlama aparatları, yağmur suyu nedeniyle biriken sular, güçlü rüzgarlar nedeniyle bozulan üst koruma tentesi gibi sık sık müdahale gerektiren durumlar ortaya çıkmaktaydı. Toplam 12 kişiden oluşan bir teknik ekip 24 saat görevlendirildi ve bu süre içerisindeki tek sorumlulukları çadırların bakımı oldu.
Artan hasta başvurusu nedeniyle yatarak tedavi gerektiren hastaların sevki mümkün olamamaya başlamıştı. Ana binanın acil servisi yaklaşık 30 yataklı bir ortak servis haline dönüştürüldü. Yaz mevsimi ve yüksek hava sıcaklığı nedeni ile çadırlarda hasta yatışı mümkün olmuyordu. Kısa süreli yatarak tedavi gerektiren hastaların tedavisi burada yürütülmeye çalışıldı. Tomografi ihtiyacı olan hastaların görüntülemesi acil servis radyoloji alanında yapılıyordu. Sahra hastanesi ile acil servis arasındaki mesafede hastalar hastanenin hasta nakil ambulansı ile transfer ediliyordu. Çekilen tomografilerin sisteme düşmesi için sahra hastanesi ile ana bina arasına veri kablosu çekildi. Bu kablonun rüzgâr gibi dış etkilerden zarar görmemesi için uğraşıldı ancak buna rağmen birkaç defa bu veri kablolarının yenilenmesi gerekti.
Sahra Hastanesinin İşleyişi
İşleyişin acil servis üzerinden yürütülmesi gibi bir fikir var olsa da pratikte bu pek de mümkün olmamıştı. Çevrede tıbbi hizmet alınacak bir merkez olmaması, afet alanında ulaşımın ciddi bir problem olması nedeniyle kısa bir süre sonra sahra hastanesi acil durumlar haricinde de birçok tıbbi bakımı vermek zorunda kalmıştı.
- Kronik hastalıkları olan hastaların ilaç temini ve takibi
- Çocuk ve gebe takibi ve aşıları
- Ölüm raporları adli vakaların raporları
- Afet öncesinde yapılmış olan biyopsi, görüntüleme, laboratuvar sonuçları gibi işlemlerin takibi.
- Afet döneminde çevre hastanelere sevk edilerek yapılmış olan tıbbi müdahalelerin kontrolleri
- Değişen çevre şartlarına bağlı olarak ortaya çıkan halk sağlığını ilgilendiren risklerin analizi sağlık müdürlüğü ile olan koordinasyonu
- Çevrede yeteri kadar eczane olmaması nedeni ile yazılan reçetelerin temini
- Gelmeye devam eden tıbbi yardımların başvuru merkezi olarak sahra hastanesinden koordinasyonu
Kısa bir sürede benzer sorunların çözüm merkezi sahra hastanesi oldu. Bu nedenle sadece acil servis tarafından yürütülemeyecek bir yerleşik hastane konumuna geldi. Ancak personelin gözünde hala sahra hastanesi eşittir acil servis anlayışı devam etmekteydi. Bu tip bir durumda önceden belirlenen iş akış planlarının olmaması nedeniyle ihtiyaç duydukça yeni birimler açılmaya çalışıldı. Cerrahi ve dahili bölümler için poliklinik çadırları açıldı. Hekim ve sağlık personelleri bu çadırlara görevlendirilmeye başlandı. Bu durum daha fazla personel ihtiyacı doğurdu. Ancak barınma problemi nedeni ile personele dönüşümlü bir iş dağılımı yapıldı. Mesai saatleri dışında da hizmet vermek gerektiği için personel vardiyalı çalıştırıldı. Sahra hastanesi olmasına rağmen yerleşik bir hastaneden beklenen hizmetler karşılanmaya çalışıldı. Bu çalışma temposu birçok personelin sözleşmesine aykırıydı. Mesai dışı çalışma saatleri bu personellerin mesai dışı ücretlerinin karşılanması, yasal bir zemine dayandırılmaya uğraşıldı. Destek için farklı hastanelerden gelen personelin özlük hakları sahra hastanesinin çalışma şekline uydurulmaya çalışılsa da mağduriyetler yaşandı. Uzun çalışma saatleri, dinlenme alanlarının ve zamanlarının ayarlanmasını gerektirdi. Bir haftalık görevlendirmelerle gelen destek sağlık ekipleri döndüklerinde kendi hastanelerinin yoğun çalışma programlarına dahil edildi. Ortaya çıkan fazla mesai ücretleri için sonradan düzenlemeler yapılsa da mağduriyetler tam anlamıyla giderilemedi.
Her anabilim dalı için yeterli personel sayısı sağlanamadı. İş yükü artan bölümler olduğu gibi iş yükü hafifleyen bölümler de oldu ancak bu bölümlerin birbirine destek olma prosedürü önceden belirlenmediği için her bölüm kendi çalışma planını yaptı. Sonuç olarak da bazı bölümler iş yükünü kaldıramayacak hâle geldi. Yeterli personeli olmayan bazı bölümlerin bu problemlerinin büyük kısmı destek ekiplerle çözüldü ancak bu durum geçici gelen sağlık personelinin kullanılan hastane bilgi sistemine kaydı olmaması nedeniyle veri girişi problemlerine yol açtı. Standart bir veri giriş ve saklama prosedürü uygulanana kadar geçen dönemde yapılan işlemler kayda geçemedi. Adli makamlar tarafından o döneme ait istenen bazı verilere ulaşılamadı.
Mutfak olmadığı için personelin yemek ihtiyacı dışardan sağlandı, ancak afet bölgesinde bunu karşılayabilecek tek kurum Kızılaydı . Kızılay yemek ihtiyacını karşılamak için hastane çevresine ayrı bir mutfak kurmak zorunda kaldı çünkü hastalar ve personel için günlük tüketim 500 kişiyi bulmuştu.
Çok sayıda tıbbi cihaz ve ilaçların bulunduğu sahra hastanesi alanının güvenliğinin sağlanması kolay olmadı. Sınırlarını çevreleyen bir bariyer olmaması sebebi ile farklı noktalardan hastane alanına girişler oldu. Gece ve gündüz güvenlik personeli sayısı arttırıldı. Giriş ve çıkışların tek noktadan olması için yönlendirmeler yapıldı. Bazı alanlar bariyerlerle kapatılmaya çalışıldı.
Sonuç
Sahra hastanesi mevcut şartlarda hedeflenen sağlık hizmetine göre daha sınırlı bir hizmet verebildi. Personel işleyişi ve teknik konularda ortaya çıkan bu sınırlılıklarla ilgili önceden yapılacak bazı planlamalar olumlu sonuçlar verebilirdi.
Özellikle sahra hastanelerinin afet bölgesine kurulum zamanlaması sağlık hizmetleri üzerinde en önemli etkiye sahiptir. Afetin erken döneminde acil müdahalelerin daha önemli olduğu anlarda kurulan bir sahra hastanesi daha fazla yarar sağlayabilirdi. Afetin ilerleyen dönemlerinde gelen hastalar daha yerleşik imkanları olan sağlık tesislerine ihtiyaç duyarken, özellikle cerrahi hekimler yapacakları işlemler için afetin erken döneminde göstermiş oldukları becerilerini daha elektif vakalarda gerçekleştirmek istemediler. Hayati tehlike arz eden müdahaleler haricindeki işlemler için şartların daha uygun olduğu hastanelere sevk etmeyi tercih ettiler. Kurulum zamanı kadar hizmet süresi de önemliydi. Genelde çadır ve portatif yapılardan oluşan sahra hastaneleri kolay deforme olmakta, bu yüzden hizmet vereceği süre önceden planlanmalı ve bu süre içerisinde yapılacak bakım ve onarımlar için hazırlıklar yapılmalı.
Tüm sağlık kuruluşları tarafından, ihtiyaç anında kullanılabilecek sahra hastanesi için önceden bir alan ve bu alanların ihtiyaçları belirlenmeli.
Başta iklim ve coğrafya şartları olmak üzere yatarak tedavinin sahra hastanelerinde yürütülmesi çeşitli faktörlere bağlıydı. Hava sıcaklığı, rüzgâr, yağış… gibi etkenler nedeniyle hastalar kendilerini daha güvende hissedecekleri yerlere gitmek istiyordu.
Farklı ülkelerden gelen sahra hastaneleri için oluşturulacak teknik destek ekipleri kurulacak sahra hastanesini önceden tanıyor olmalı. Ülkelere ve disiplinlere göre farklılık gösteren teknik alt yapıların önceden tanınıyor olması sahra hastanelerinde mutlak bir ihtiyaç. Teknik cihazlar gibi biyomedikal cihazlarda da farklılıklar bulunabileceği için sağlık ekibinin de önceden bilgilendirilmesi gerekmekte. En azından daha uzun bir oryantasyon eğitimi verilmeli.
Askeri amaçla tasarlanmış sahra hastanelerinin yaşlı ve kırılgan bir hasta kitlesi tarafından da kullanılabileceği göz ardı edilmemeli. Sağlık hizmeti verilen alanlar dışındaki kısımlar için de bu hasta grubuna yönelik düzenlemeler yapılmalı.
Giriş ve çıkışların kontrollü yapılacağı belirli noktalar önceden belirlenip etrafı tel çitlerle çevrilmeli. Hatta hastane çevresine kameralı güvenlik sistemleri yerleştirilmeli. Hastaların ve personelin özellikle afet anında ortaya çıkabilecek güvensiz ortamdan korunması gerekir.
Sahra hastanelerinin enerji ihtiyacı için genelde fosil yakıtlı jeneratörler kullanılmaktadır. Uzun süre görev yapacak sahra hastaneleri için alternatif bir enerji kaynağı düşünülmelidir. Uzun süre jeneratörlerle sağlanan enerji çok maliyetli ve sürdürülmesi zor olmakta ve sık sık kesintilere uğramaktadır.
Sahra hastanelerinin işleyişinde sadece sağlık problemleri değil özellikle teknik olmak üzere farklı birçok sıkıntı da ortaya çıkmaktadır. Bu problemlerin önceden kestirilip, kurulum aşamasındayken çözüm çalışmaları başlatılmalı. Afet döneminde hayati önem taşıyan ve büyük maliyetlerle üretilen ve afet alanlarına taşınan, afet bölgesindeki sağlık hizmetleri için hayati önem arz eden sahra hastanelerinin daha verimli kullanabilmesi için dikkatli bir planlamaya ihtiyaç vardır. Bu planlama sağlık hizmetleri, kurulum alanı, personel yönetimi, enerji sağlanması, teknik alt yapı, hasta profili… gibi birçok değişkene bağlıdır ve hepsinin göz önünde bulundurulması gerekir.
Kaynak:
1. Kedzierewicz R, Couret A, Cazes N, Süsler A, Arvieux C, Arnaud I, Agopian P, Boutillier-du-Retail C, Travers S, Aydin ME, Pourret D, Bancarel J. Deployment of the French Civil Protection Field Hospital (ESCRIM) in Gölbaşi, Turkey after the February 2023 Earthquake: Lessons Learned. Prehosp Disaster Med. 2023 Aug;38(4):522-528. doi: 10.1017/S1049023X23005873. Epub 2023 Jun 15. PMID: 37317865.
2. Kreiss Y, Merin O, Peleg K, Levy G, Vinker S, Sagi R, Abargel A, Bartal C, Lin G, Bar A, Bar-On E, Schwaber MJ, Ash N. Early disaster response in Haiti: the Israeli field hospital experience. Ann Intern Med. 2010 Jul 6;153(1):45-8. doi: 10.7326/0003-4819-153-1-201007060-00253. Epub 2010 May 4. PMID: 20442270.
3. Bar-On E, Abargel A, Peleg K, Kreiss Y. Erken afet müdahalesinin zorluklarıyla başa çıkmak: Depremlerden sonra 24 yıllık sahra hastanesi deneyimi. Afet Tıp Halk Sağlığı Hazırlığı. 2013 Ekim;7(5):491-8. doi: 10.1017/dmp.2013.94. Epub 2013 18 Ekim. PMID: 24135315.