Sorular
- Afet sonrası görüntüleme sadece hastane garnizonu içerisinde mi olmalı?
- Hastane öncesi dönemde bir görüntüleme yapılabilir mi?
- Peki hasta hastane bahçesinden içeri girdiği anda?
- Hangi görüntüleme yöntemi, kime, nerede (hastane içi/dışı), kim tarafından yapılacak?
- Yapılan görüntülemenin kime ait olduğu anlaşılabilecek mi?
- Afetzedede görüntülemeye engel bir durum var mı?
- Bulgular hem görsel hem de yazılı olarak kayıt altına alınabilecek mi?
- Herkes afetzede, çevre illerden ya da farklı coğrafyalardan destek istenecek mi?
- Elektrik gerekecek mi? Jeneratör ya da basit bir powerbank iş görebilecek mi?
Hadi şimdi bu soruların yanıtlarını vermeye çalışalım >>>
Giriş
Acil servisteki nöbetiniz esnasında bilgisayarlı tomografinin (BT) bozulduğunu düşünün. Bu durum bile zaten her gün afet standartlarında hasta bakmaya çalıştığımız acil servislerde bizim için ufak çaplı anksiyete oluşturmaya yetmekte. Basit bir yıldırım düşmesi ya da bir siber saldırı sonucu hasarlanmış BT cihazının rutin hasta hacminin dahi yönetilmesinde güçlük oluşturabildiği bildirilmiştir (1,2). Durum böyle olunca bizim yüksek hacimli acil servis hasta popülasyonumuzdaki halimiz daha da sıkıntılı oluyor aslında. Söz konusu arıza birkaç saat içerisinde giderilecek belki; peki ya daha büyük bir problem söz konusu olursa; AFET gibi…
Afetler, yaralanma şiddetinin ve yaralı sayısının pek çok düzeyde yerel sağlık müdahalesi kapasitesini aştığı durumlardır. Şartların elverişli olmadığı her durum bir nevi afet gibi düşünülebilir aslında. Doğal yoldan, teknolojinin getirisiyle ya da insan eliyle meydana gelebilir bu afetler. Bu afet; bir deprem, bir sel, bir kasırga, bir savaş durumu, bir siber saldırı, bir radyasyon kazası, belki de bir pandemi olabilir ve hepsi görüntülemeleri potansiyel olarak olumsuz şekilde etkileyebilir (Figür 1).
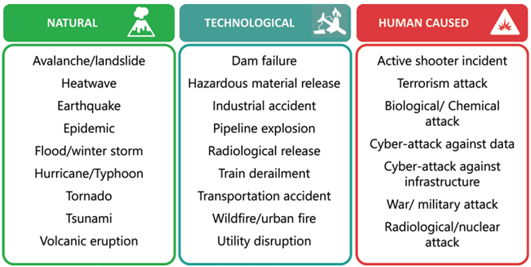
Figür 1. Afetlerdeki görüntülemeleri potansiyel olarak kötü yönde etkileyebilecek doğal, teknolojik ve insan kaynaklı olaylar (1).
Zorluklar
Afetlerin ya da toplu yaralanma olaylarının tanınması, afetlere müdahale ve kurtarma ekiplerine ait işleyişinin bilinmesi, afet lojistiğine hâkim olunması, hastane afet planından haberdar olunması, afetzedelerin kimliklendirilmesi gibi bütün durumlar hastane öncesi dönemde yapılması ya da yapılmış olması gereken afet planlamasına ait konu başlıklarıdır. Bu başlıklara ek başka bir başlık mı olur yoksa bu başlıkların içerisinde kendine ait bir yeri mi olur bilmem ama en önemli başlıklardan biri de afet durumlarındaki tıbbi görüntülemelerin planlanması üzerine olmalıdır. Karmaşık altyapı gereksinimleri; aciliyet arzeden ve fazlaca görüntüleme ihtiyacının hasıl olabileceği afet durumlarında, radyoloji ünitelerinin sistem arızalarına karşı savunmasız kalabileceğini düşündürmektedir(1). Çünkü bir afet durumunda genel olarak konvansiyonel radyografi (X-ray) de dahil olmak üzere, bilgisayarlı tomografi (BT), ultrasonografi (USG), manyetik rezonans görüntüleme (MRG) hatta gerekirse girişimsel işlemlerin skopi altında yapılabildiği görüntüleme cihazlarına ve tedavi ünitelerine ve bu üniteler için teknik altyapıya ihtiyaç vardır. Afet bölgelerinde hayat kurtaran girişimsel radyolojinin de uygulayıcıları içerisinde olduğu başlıca işlemler, hemopnömotoraks için tüp torakotomi uygulamaları ve santral venöz katater işlemleridir (3).
Sadece teknik altyapı değil aynı zamanda personel ve sarf malzemeleri/ekipmanları da risk altındadır. Bu gibi durumlarda da tıbbi görüntüleme ve görüntü yorumlama işlemleri yapılamayacaktır. Tam da bu noktada görüntüleme talepleri ve yorumlanması için sağlam iletişim modelleri kurmak gerekir. Hastalar için istenen görüntüleme yönteminin, hastaya ait kimlik ve klinik bilgilerin gerekirse manuel olarak yazılması afet durumlarındaki sistemsel kesintilere karşı koruyucu olabilir (4,5).
Afetlerde hastaların tanınması, tanımlanması ve takibi yaralanmaların şekli nedeniyle zor olabilir (1,4,6,7). Toprak kayması nedeniyle çamur ya da balçık ile kaplanmış cilt, tıbbi görüntülemelerde sınırlandırmalar oluşturabilir. Bunun çözümü için triaj alanındaki dekontaminasyon işlemleri için önceden hazırlık yapılmasının önemli olduğu bildirilmiştir (8). Bugün İsrail saldırısı altındaki Filistin’deki çocukların yaralanma durumlarında tanınmaları için önceden vücutlarının çeşitli yerlerine bilgilerin yazıldığını görüyoruz. İlkel görünen ancak işe yarayan bu kimliklendirme yönteminin kullanışlı olduğunu bildiren yayınlar ayrıca mevcuttur (4,9). Hasta triaj alanında kimliklendirilemeyen hastalar için radyo-opak numaralardan oluşan hasta kimlik etiketlerinin hastaların görüntüleri ile eşleştirilmesi açısından kolaylık sağlayacaktır (10) (Figür 2). Her şey yolunda gitse ve görüntüleme yapılmış olsa bile PACS arızası, elektrik kesintisi ya da afet ortamının verdiği aciliyet durumu nedeniyle görüntüler arşivlenemeyebilir ve raporlandırma işlemi elektronik olarak yapılamayabilir. Özellikle raporlandırma işlemi için önceden hazırlanmış, çoklu karbon kağıtlarına rapor yazacak hekimin afetzede ile ilgili ilk ve en kritik tıbbi bilgileri yazması görüntü sonuçlarının belgelendirilmesi için klinisyene kolaylık sağlayacaktır (4).

Figür 2. Prototip radyoopak hasta tanımlama etiketleri (RAPIDS), bir afet durumunda sistem arızası varsa iletişim veya hasta kimliğinin kaydedilmesindeki hataları önlemeye yardımcı olur. (A) Fotoğraf bir fantom üzerindeki RAPIDS’i gösteriyor. (B) BT topogramı RAPIDS’in radyografik okunabilirliğini gösteriyor. (C) Aksiyal BT görüntüsü RAPIDS’ten kaynaklanan intrakraniyal görüntü artefaktının olmadığını gösteriyor (10).
Peki Hangi Görüntüleme Yöntemi?
Yukarıda bahsi geçen tüm bu afet durumlarını konu edinmiş, 2000 yılı ile 2017 yılı arasındaki en çok atıf alan 100 makale taranmış bu makalelerin 59’unun ilk yazarının bir radyolog olduğu görülmüş (11). Bu durum bile afetlerde tıbbi görüntüleme üzerinde ne denli önemle durulması gerektiğini gözler önüne sermekte aslında. Afetlerde en sık kullanılan görüntüleme yönteminin %52,8’lik oranı ile bilgisayarlı tomografi (BT) olduğu, konvansiyonel radyografinin (X-ray) %33,3’lük oranı ile ikinci sırada olduğunu ve ultrasonografinin %9,7’lik oranı ile üçüncü sırada olduğu, MRG çekiminin ise %3’ü geçmediği görülmüş. BT’nin bu denli fazla kullanılmasının nedeni de belki de pandemik durumlar olarak görülmüştür. Merak edenler için bu çalışmaya ait iki güzel özet tablo (Figür 3) aşağıda, yorum sizin…
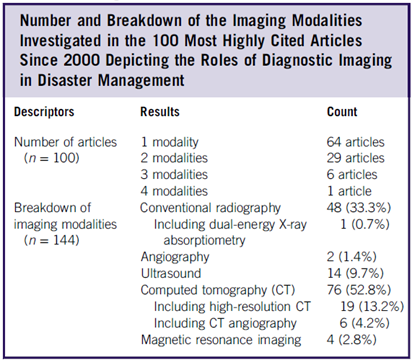
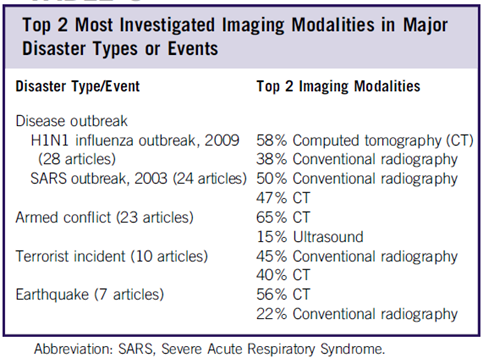
Figür 3: Taranmış makalelere ve afet tipine göre görüntüleme özellikleri (11)
Bilgisayarlı Tomografi
Akut aşamada kesitsel görüntülemenin en iyi yapıldığı tetkik olması BT’yi afet görüntülemelerinde ön plana çıkardığı düşünülebilir. 2013 yılında Boston maratonu koşusundaki bombalı saldırı bir afetten ziyade kitlesel etki oluşturan bir olay olarak düşünülebilir aslında (Resim 1). Bu saldırıda abdomen ve pelvik bölgelerinden yaralanan 87 hasta herhangi bir sağlık kuruluşuna getirilebilmiş bu hastalar için kullanılan diagnostik görüntüleme yöntemi BT olmuştur (özellikle şarapnel parçalarının tespiti için). Aynı saldırıda alt ekstremite yaralanması olan 115 hastanın değerlendirildiği bir başka çalışama da yine şarapnel parçalarının ve doku bütünlüğünün tespiti için en çok BT ve radyografi (X-ray) görüntülemesi tercih edilmiştir (12, 13).

Resim 1: Boston maratonu esnasındaki bombalı saldırı anı
Afetler travma sebebidir ve travmaya ait patolojileri akut aşamada en iyi gösteren kesitsel görüntüleme yöntemi BT’dir. Bu nedenle BT afetlerde sıkça kullanılmaktadır. Ancak afetlerde olan elektrik kesintileri ve sağlık merkezlerinin hasarlanması BT’nin kullanılmasını engellemektedir. Yukarıda tablo ile sonuçlarını verdiğimiz makalede depremlerde %56’lık oranı ile en sık kullanılan görüntüleme yönteminin BT olduğu bildirilmiş olmasına rağmen depremlerde BT’nin ilk kullanımının depremden sonraki beşinci saate kadar uzayabildiği de belirtilmiştir (14). Kahramanmaraş depremindeki bir afetzedeye ait BT görüntüleri Figür 4’te gösterilmiştir. Afetzedelerin çoğuna tüm vücut BT çekilmesi hastanın tedavisinin planlanmasında da klinisyene yol gösterici olabilir ancak burada hasta sayısı göz önünde bulundurularak olası gecikmeler ve yığılmaları da engellemek için öncesinde travmaya odaklı ultrasonografik değerlendirme (FAST/E-FAST) ile hasta seçilmesi daha uygun olabilir (15-17). Çekilmesi planlanan BT’nin de özellikle deprem gibi afetlerde hastalarda crush sendromu ya da kompartman sendromu olabileceğinden kontrastlı çekim hastalar için ayrıca risk faktörü olabilir. Bu aşamada hastalara ait böbrek fonksiyon testlerinden haberdar olmak yararlı olabilir. Yine de büyük damar yaralanması, diseksiyonu ya da pulmoner emboli gibi özellikli durumlar düşünülüyorsa böbrek fonksiyon testleri beklenmeksizin intravenöz kontrast madde BT çekimi için kullanılabilir (18). COVID-19 pandemisi döneminde BT çekimi o kadar yaygın hale geldi ki, üzerine sayısız çalışmalar yapılarak literatür adete COVID-19’a ait toraks BT görüntülemelerinin sınıflandırılması ile doldu taştı. Bugün bile hala COVID-19 pandemisi döneminden kalma bir alışkanlık olarak (bence kötü bir alışkanlık) konvansiyonel radyografi yerine, afet durumundan bağımsız olarak, BT çekimi ön planda tutulmaya devam etmektedir.
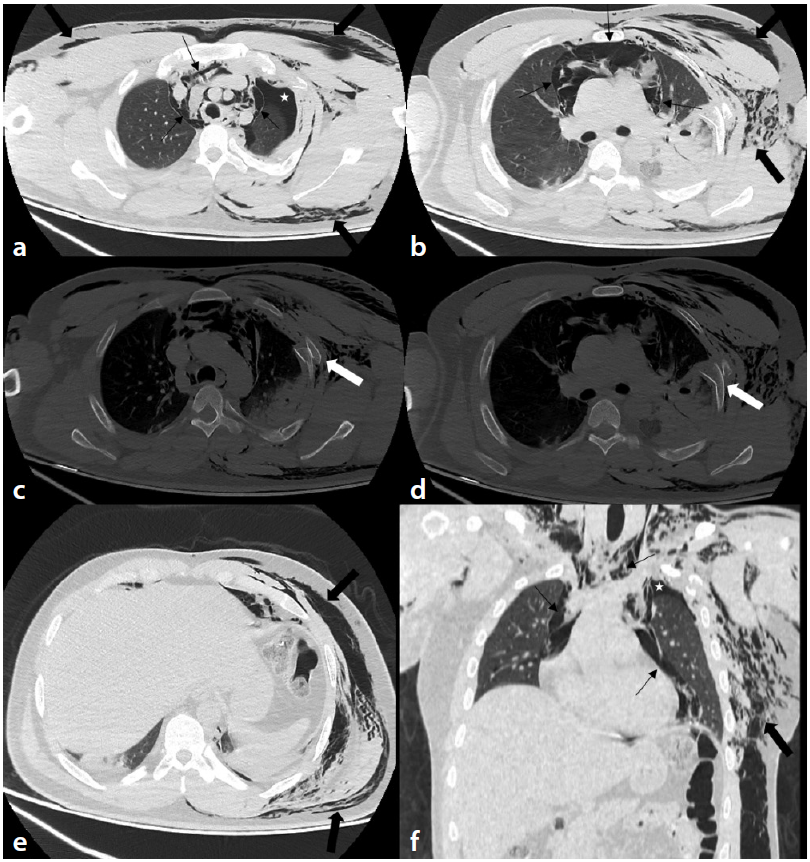
Figür 4. Travmatik pnömotoraks, pnömomediastinum hastası: 19 saat boyunca deprem enkazında mahsur kalan 43 yaşında erkek hasta. (a) Üst torakal bölgeden geçen aksiyel görüntülerde mediastende çoklu hava yoğunlukları (ince siyah oklar, pnömomediastinum), sol akciğer üst lobu yakınında hava yoğunlukları (yıldız işareti, pnömotoraks) ve sol akciğerde daha baskın olarak yaygın cilt altı amfizemi görülüyor. Sol hemitoraks görülüyor (kalın siyah oklar). (b) Toraksın orta kısmından geçen aksiyel kesitlerde pnömomediastinum (ince siyah oklar) ve diffüz cilt altı amfizem (kalın siyah oklar). (c,d) Kemik pencere aksiyal kesit görüntülerinde yer değiştirmiş kaburga kırığı ve kemik parçasının akciğer parankimine uzanımı görülüyor (kalın beyaz oklar). (e) Toraks alt kısmından geçen aksiyal kesitlerde yaygın cilt altı amfizemi (kalın siyah oklar) görülüyor. (f) Koronal görüntülerde pnömomediastinum (ince siyah oklar), pnömotoraks (yıldız işareti) ve yaygın cilt altı amfizem (kalın siyah oklar) (15).
Konvansiyonel radyografi (X-ray)
Konvansiyonel radyografi (X-ray), BT’den sonra genel olarak en sık kullanılan görüntüleme yöntemi gibi görünmektedir. Kesitsel görüntü alamaması, ayrıntılı görüntü sağlayamaması BT’ye göre dezavantaj gibi görünse de, mobil cihaz olarak kullanılabilmeleri, enerji gereksiniminin BT’den daha az olması avantajlı yanlarıdır. Pnömotoraks takibinde, ekstremite fraktürlerinin tanısında ve takibinde, afet sonrası süreçte gelişen akciğer ödemi, pnömoni gibi özellikli durumların da takibinde X-ray görüntüleme sıkça kullanılacak gibi duruyor.
Manyetik rezonans görüntüleme
Manyetik rezonans görüntüleme (MRG), afet durumlarında genellikle travmatik bir durum hasıl olduğu için akut aşamada çok fazla kullanılan bir görüntüleme yöntemi değildir. Şarapnel parçalarının hastalara ve MRG cihazına verebileceği zararlar düşünüldüğünde bu durum anlaşılabilir. Ayrıca deprem gibi yıkıcı afet durumlarında söndürme adı verilen MRG mıknatısını süper iletken durumunda tutan sıvı kriyojenin hızlı bir şekilde gaz halinde salınması ve bu gazın ortamdan tahliye edilmesindeki problemler boğulma ya da donma tehlikesi oluşturduğundan akut aşamada MRG kullanımı önerilmez (14,16)
Ultrasonografi
Afet durumlarında ortada bir hastane de olmayabilir, var olan hastanede gerekli ekipman da. Var olan ekipman için gerekli elektrik enerjisi de olmayabilir, ekipmanı kullanacak bir sağlık görevlisi de. Bu gibi durumlarda bakım noktası testi (point of care testing) denilen, hastanın olduğu yerde ya da yakınında yapılan tıbbi testler tanımlanmıştır (19). Bakım noktası testlerinin içerisinde ultrasonografi gibi temel görüntüleme yöntemleri, elektrolitler ve metabolitler gibi kan analizleri ve vital bulguların monitörizasyonu bulunmaktadır. 2010 yılındaki Haiti depremi ve 2011 yılındaki Japonya tsunamisi sonrası ön plana çıkan bakım noktası testlerinin kullanımı özellikle tavsiye edilmiş, bu testlerinin kullanımının triyajı hızlandırdığı, ancak daha da önemlisi afet-acil durum-kritik bakım sürekliliği için gerekli olan kanıta dayalı uygulamaları kolaylaştırdığı gösterilmiştir. En temel görüntüleme yöntemi de burada bahsi geçen şekilde ultrasonografi gibi görünüyor.
Bir hekim hele ki acilci bir hekim gözünün gördüğü hiçbir şeyden korkmaz. Tam da bu aşamada bizim hem pratik (olay yerinde ya da yatak başında kullanılabilir), hem gerçek zamanlı, hem hızlı, hem ucuz, hem radyasyon içermeyen, hem de kolay tekrarlanabilir bir görüntüme yöntemimiz var ki; ona, eski ve yeni tüm acilcilerin yeni nesil stetoskobu olarak da nitelenen, ‘’ultrasonografi (USG)’’ diyoruz. Daha önceden radyologlar ya da radyograflar tarafından kullanılıyor olmasına rağmen acilcilerin hayatına 1997 yılında Amerikan Cerrahi Akademisi’nin ileri travma yaşam desteği kılavuzunda travmaya odaklı sonografik değerlendirme (FAST) olarak girmiştir (20). O zamandan beri acil servislerde travma hastalarının acilciler tarafından hem ilk bakısında ve takip eden bakılarında kullanılmış, hem de invaziv prosedürlerin kolaylaştırılması için acilcilere kolaylık sağlamıştır (21). Hatta FAST işlemi genişleterek sadece batın içi ya da perikardiyal alanı değil aynı zamanda toraks boşluklarını hemotoraks/pnömotoraks açısından değerlendirmeyi amaçlayan E-FAST işlemine evrilmiştir. Tüm travma hastalarında olduğu kadar tüm kritik hastalarda da acil servislerde kullanımı önerilmektedir. Hastane öncesi dönemde dahi, acil sağlık hizmetleri tarafından triyaj, tanı ve müdahaleler için giderek daha fazla kullanılmaktadır (22). Son yaşadığımız Kahramanmaraş depremleri ultrasonografinin, özellikle de E-FAST’in, deprem gibi afet durumlarında en erişilebilir ve işlevsel görüntüleme yöntemi olarak öne çıktığını göstermiştir (15). Hatta yapay zeka ile entegre edilmiş portabl USG cihazlarının kullanımının afet bölgelerinde hastane öncesi dönemde afetzedelerdeki patolojileri tanımak açısından oldukça kullanışlı bulunmuştur (23).
Bu bağlamda artık Acil Tıp Uzmanlık Eğitimi Çekirdek Eğitim Müfredatında da USG kullanımı ‘Karmaşık olmayan, sık görülen tipik olgularda girişimi uygulayabilme düzeyini ifade eder.’ şeklinde acil tıpçının sorumluluğuna verilmiştir (24). Hal böyle olunca sadece radyolog değil artık acilci de USG kullanmaya başlamış; hatta işin içine afet durumlarında da kullanım eklenmiştir.
Afette USG kullanımı ile ilgili en çarpıcı örneklerden biri 1988 yılında Ermenistan’da meydana gelen 25 binden fazla kişinin öldüğü ve 150 binden fazla kişinin yaralandığı 6.9 büyüklüğündeki depremdir. Nispeten daha az etkilenen başkent Yerivan bölgesindeki Cumhuriyet Hastanesine getirilen hastaların acil servis triaj alanında kurulan 2 odada dönüşümlü olarak çalışan 6 hekim yaralıları USG ile değerlendirmiş ve bütün değerlendirmeleri 72 saat boyunca kayıt altına almışlardır. Bu 72 saat içerisinde acil servise getirilen 750 afetzedenin 400’üne toplamda 530 kez acil serviste USG değerlendirmesi yapılmış, neredeyse 4 hastadan birinde (%24, n=96) en az bir patoloji olduğu fark edilmiş. USG değerlendirmesinin hemen ardından direkt olarak ameliyathaneye 16 hasta gönderilmiş olup yapılan tüm USG değerlendirmelerinde sadece 4 hastada (%0,75) yanlış negatif sonuç elde edilmiş ki bu durum da içi boş organ yaralanmaların, retroperitoneal kanamaların ve obezite durumlarından kaynaklanan handikaplara bağlanmış (25). Akabinde hepimizin bildiği 17 binden fazla kişinin öldüğü, 10 binden fazla yaralının olduğu, 1999 yılındaki 7,6 büyüklüğündeki Gölcük depreminde yüzlerce insanın renal komplikasyonlar yaşadığı ve crush yaralanmaya sekonder gelişen akut böbrek yetmezliği nedeniyle hemodiyaliz ihtiyaçlarının olduğu tespit edilmiş. Bu hastaların depremden sonraki 16.saatten itibaren 6.haftaya kadar doppler USG ile renal direnç indeksleri radyologlar tarafından izlenmiş ve yapılan ölçümlerin hemodiyaliz ihtiyacının ve renal yetmezlik prognozunun bir göstergesi olabileceği vurgulanmış (26). O zamanlarda bile sınırlı görüntüleme kaynakların aktif kullanımının hem afet esnasında hem de afetten günler sonra bile getirdiği katkı gözler önüne serilmiş. Tabii bütün bunlar hastane sınırları içerisine getirilebilen hastalarda bildirilmiş. Takip eden süreçte artık cihazlar hastalara hastane öncesi dönemde kullanılmak üzere geliştirilmeye başlanmış. Dean ve arkadaşları 2005 yılında Guatemala’da meydana gelen büyük bir toprak kayması felaketinin ardından yaklaşık 100 hastada tek bir taşınabilir bikonveks prob vasıtasıyla pek çok anatomik lokasyonu değerlendirmiş (27). Diğer görüntüleme cihazlarının (bilgisayarlı tomografi gibi) hasar gördüğü yıkıcı felaketler (deprem, kasırga, tsunami, savaş gibi) taşınabilir USG cihazlarını daha kullanışlı olarak ön plana çıkarmıştır (21,28). Hemodinamik açıdan stabil, yaralı hastalarda USG de bulgu olmaması bile (negatif E-FAST) gerçekten ihtiyaç duyan hastaların BT gibi daha ileri görüntüleme yöntemlerine ulaştırılması için zaman kazandırır. Ya da tam tersi şekilde gereksiz BT taramalarının sayısını da azaltabilir. Yani yapılmış olan USG hastalar için bir nevi cihaz triyajı bile sağlayabilir.
Travmatik pnömotoraks tanısında, uzun kemik kırıklarının tanısında ve tespit sonrası redüksiyonunun değerlendirilmesinde taşınabilir USG cihazları giderek popüler olmaya başladı (29,30) Daha büyük USG cihazları taşınabilir olanlara göre daha az kullanışlıdır. Biyokimyasal laboratuvar testlerinin olmadığı durumlarda bile, taşınabilir ultrasonografi cihazları ayırıcı tanının daraltılmasına veya daha ciddi hastalıkların ekarte edilmesine yardımcı olabilir (15). Afetzede bir gebe ise, ya da bir çocuk ise USG’nin tekrarlanabilir nonradyoaktif bir görüntüleme yöntemi olma özelliği klinisyen için adeta bir çıkış kapısıdır. Kahramanmaraş depremindeki 8 yaşındaki bir hastaya ait olan USG görüntüsü Figür 5’te gösterilmiştir. Katrina Kasırgası, New York’taki 11 Eylül saldırıları, 2006’daki Lübnan Savaşı ve 2010’daki İran depreminden sonra FAST, hasta hacminin yüksek olduğu dönemlerde hastaların değerlendirilmesi ve triyajının yapılmasında başarılı bulunmuştur. Afet sonrası akut dönemde hemotoraks/pnömotoraks, solid organ yaralanması, kırıklar, gebelik ve vasküler incelemeler, pediatrik kafa taramaları ve intravenöz erişim yardımını kontrol etmek için kullanılabilir (15). Bir klinisyen bir radyolog kadar iyi E-FAST yapabilir mi sorusu aklınıza gelebilir ancak kendi deneyimlerimden yola çıkarak şunu rahatlıkla söyleyebilirim ki temel USG eğitimi almış bir acilci hele ki söz konusu görüntüleme E-FAST ise genellikle sorunsuz tanı koyabilmekte ve hastayı yönetebilmektedir. Kaldı ki bir klinisyen, bir radyoloji asistanına kıyasla FAST’i aynı duyarlılıkla ancak daha az özgüllükle gerçekleştirebileceği bildirilmiştir (15).
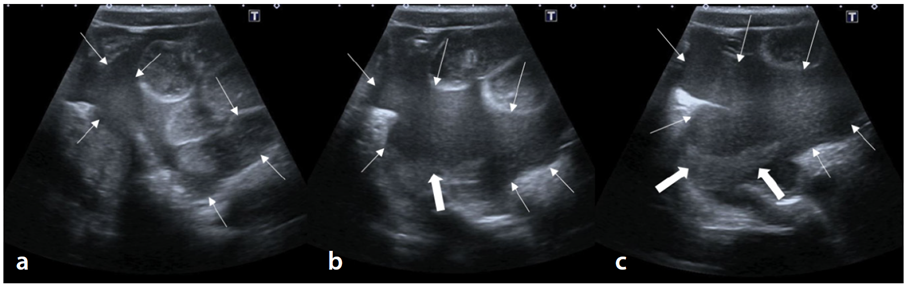
Figür 5. Karın içi kanama. Hasta 12 saat boyunca deprem enkazında mahsur kaldı. Sekiz yaşında erkek çocuk, Travma ultrasonografi görüntüleri için Sonografi ile Odaklanmış Değerlendirme. (a) Alt karın kadranının aksiyal görünümü, inframezokolik bağırsak ansları arasında çoklu iç ekojenitelere sahip yaygın serbest sıvı görülüyor (ince oklar); (b, c) daha alt bölümlerde, alt karın/pelvik bölgede çok sayıda iç ekojeniteye sahip serbest sıvı (ince oklar). Kanama içinde sıvı-sıvı dengelemesi (kalın oklar) (15).
–Peki ya hastalar radyoloji ünitesine görüntüleme için gidemeyecek durumda ise?
–Peki ya radyoloji ünitesi kullanılamayacak durumda ise?
–Peki ya elektrik kesintisi varsa?
Portabl konvansiyonel radyografi ve ultrasonografi pil ömrü elverdiği ölçüde elektrik kesintisi durumunda klinisyenin işini kolaylaştırır. Portabl BT cihazları da hastane içerisinde ameliyathane dahil pek çok üniteye gidebilmekte ve hasta transferi ya da enfeksiyon kontrolü ile ilgili handikapların önüne geçebilmektedir (31). Bunların haricinde araçların içerisine yerleştirilmiş mobil BT ve manyetik rezonans görüntüleme (MRG) üniteleri de kullanışlı olabilir.
Ortamda kullanılabilecek hastane de olmayabilir ki bu durumda kullanılan spor salonları, oteller, okullar ya da yeni kurulacak çadır/prefabrik hastaneler alternatif hasta bakım alanları olabilir. Tıbbi görüntüleme altyapısının olmadığı bu yerlerde portabl cihazlar oldukça kullanışlı olacaktır.
Zamansal açıdan klinik aciliyet arz eden durumlarda, mesafenin fazla olduğu ya da hastaneye ulaşımın kısıtlı olduğu durumlarda hasta görüntülemeye gelemiyorsa, görüntüleme hastaya gidebilir. Bunu mobil inme ünitelerinin kullanımı ile zaten sıkça gördük (32,33). Benzeri mobil üniteler, beraberinde ya da uzaktan radyolog/klinisyen desteği alırsa (teleradyoloji) oldukça efektif şekilde kullanılabilir. Teleradyolojiyi yakın tarihte COVID-19 pandemisinde enfeksiyon ortamından uzak kalarak evlerinden raporlama yapan radyologlarda net bir şekilde izleme fırsatı bulduk. Evden tıbbi görüntüleme raporlandırması kılavuzlara dahi girmiş, radyologların iş stresini azaltmış ancak meslektaşları ile olan ilişkilerini bozmuştur (hangi meslektaşları acaba? 
Afetler sonrası meydana gelen ölümler afetlerin tipine göre (Figür 1) değişkenlik göstermektedir. Örneklendirmelerimizi genellikle depremler üzerinden veriyoruz çünkü depremler tüm dünyadaki en ölümcül afetler olarak görülmektedir. Depremler sonrası en sık ölüm nedeninin travmatik yaralanmalar olduğu, ölüm/yaralanma oranının 1/3-4 olduğu bilinmektedir (36). Bir deprem felaketinde ani ölümlerin genel olarak deprem sonrası meydana gelen beyin ve omurilik hasarlanması sonucu meydana geldiği bilinmektedir. Ancak tedavi edilmeksizin birkaç saat yaşayabilen, tedavi ile kurtarılabilme ihtimali olan hastalar vardır ki onlarda da ölümün temel sebebi genellikle travmatik intrakraniyal kanamalar, karaciğer/dalak laserasyonları ve pelvik kırıklar olarak görülür. Takip eden süreçte meydana gelen ölümler ise daha çok enfeksiyonlara sekonder gelişen sepsis, çoklu organ yetmezlikleri ve yaygın damar içi pıhtılaşma sebebiyledir (15). Yine de depreme bağlı travmatik yaralanmaların en sık ekstremitelerde özellikle de alt ekstremitelerde olduğu bilinmektedir. Ekstremite travmalarını sıklık sırasına göre toraks travmaları, omurilik yaralanmaları, pelvik kırıklar, kraniyal ve maksillofasiyal travma birlikteliği ve batın travmaları takip etmektedir (37). Hangi afetlerde hangi yaralanma şekli en sık görülmekte? Hangileri en ölümcül yaralanmalar? vs. sorularının cevapları önceden bilinirse afetzedelere yönelik görüntüleme yöntemlerinin de en uygunu seçilebilecektir. En sık kırılan alt ekstremite kemiğinin femur olduğu, ikinci sırada tibia şaft ve ayak bileği kırıklarının olduğunu; humerusun en sık hasarlanan üst ekstremite kemiği olduğunu; fraktürlerin genel olarak parçalı fraktürler olduğunu; çocuklarda da benzer durumların söz konusu olduğunu; pelvik kırıkların genellikle çoklu kemik ve bilateral olarak görüldüğünü; maksillofasiyal travmalar ile kafatası kırıklarının birlikteliğinin sık olduğunu; kompartman sendromunun sıkça görüldüğünü ve gerekirse vasküler görüntüleme yöntemleriyle (BT anjiografi, Doppler USG gibi) damar lümenindeki daralmaların tespit edilebileceğini bilmek en azından klinisyene hasta yönetimi için görüntülemenin planlanma aşamasında bir öngörücü pencere açabilir.
Özetle
- Afetlerdeki görüntülemeler afetzedelere ait patolojilerin tanınması için gereklidir, bu nedenle afet durumlarındaki tıbbi görüntülemelerin planlanması kendine has bambaşka bir konu olarak değerlendirilmelidir.
- Afet durumunda görüntülemeye hâkim olmak için, afet tiplerine ve hangi afet ya da kitleleri etkileyen durumlar karşısında ne tipte patolojiler olabileceğine önceden hâkim olmak gerekir.
- Afetlerde hastaların kimliklendirilmesi, tıbbi görüntülemelerinin eşleştirilmesi açısından da oldukça önemli ve gereklidir.
- Afetlerdeki sistemsel arızalar, görüntüleme sonuçlarının raporlandırılması aşamasında problem oluşturabilir; bu durumda çoklu manuel yazılabilen karbon kopya kağıtlarının olması klinisyene yardımcı olacaktır.
- Afetlerde en sık kullanılan görüntüleme yöntemi bilgisayarlı tomografi ve konvansiyonel radyografidir. Ancak portabl ultrasonografi hastane öncesi dönemde de rahatlıkla kullanılabildiği başta travmaya odaklı değerlendirme olmak üzere pek çok patolojinin tanınmasında giderek popüler olmaktadır.
Kaynaklar
- Gibney BT, Roberts JM, D’Ortenzio RM, et al. Preventing and Mitigating Radiology System Failures: A Guide to Disaster Planning. Radiographics. 2021;41(7):2111-2126. doi:10.1148/rg.2021210083
- Desjardins B, Mirsky Y, Ortiz MP, et al. DICOM Images Have Been Hacked! Now What?. AJR Am J Roentgenol. 2020;214(4):727-735. doi:10.2214/AJR.19.21958
- Ferrara S. Radiology afloat: The impact of diagnostic and interventional radiology during the 2005 tsunami relief effort aboard the USNS Mercy. J Vasc Interv Radiol. 2009;20(3):289-302. doi:10.1016/j.jvir.2008.10.026
- Bolster F, Linnau K, Mitchell S, et al. Emergency radiology and mass casualty incidents-report of a mass casualty incident at a level 1 trauma center. Emerg Radiol. 2017;24(1):47-53. doi:10.1007/s10140-016-1441-y
- Bookman K, Zane R. Expedited electronic entry: a new way to manage mass-casualty radiology order workflow. Prehosp Disaster Med. 2013;28(4):391-392. doi:10.1017/S1049023X13003488
- Craigie RJ, Farrelly PJ, Santos R, Smith SR, Pollard JS, Jones DJ. Manchester Arena bombing: lessons learnt from a mass casualty incident. BMJ Mil Health. 2020;166(2):72-75. doi:10.1136/jramc-2018-000930
- Gonzalez JF, Thomas J, Decroocq L, et al. The 14 July 2016 terrorist attack in Nice: The experience of orthopaedic surgeons. Orthop Traumatol Surg Res. 2019;105(3):505-511. doi:10.1016/j.otsr.2019.02.009
- Sen D. Coping in a calamity: Radiology during the cloudburst at Leh. Indian J Radiol Imaging. 2013;23(1):106-109. doi:10.4103/0971-3026.113629
- O’Neill SB, Gibney B, O’Keeffe ME, Barrett S, Louis L. Mass Casualty Imaging-Policy, Planning, and Radiology Response to Mass Casualty Incidents. Can Assoc Radiol J. 2020;71(3):388-395. doi:10.1177/0846537120908073
- Gibney B, Ryan JW, MacMahon PJ, O’Connor GS, Bolster F. Assessment of RAdiopaque Patient IDentification Stickers (RAPIDS) for patient-scan correlation in a mass casualty incident. Emerg Radiol. 2020;27(3):293-301. doi:10.1007/s10140-020-01761-w
- Gong B, Mohammed MF, Nicolaou S, Nasrullah M, Forster BB, Khosa F. Diagnostic Imaging in Disasters: A Bibliometric Analysis. Disaster Med Public Health Prep. 2018;12(2):265-277. doi:10.1017/dmp.2017.52
- Singh AK, Sodickson A, Abujudeh H. Imaging of abdominal and pelvic injuries from the Boston Marathon bombing. Emerg Radiol. 2016;23(1):35-39. doi:10.1007/s10140-015-1354-1
- Konwinski RR, Singh A, Soto J. Imaging of lower extremity trauma from Boston Marathon bombing. Emerg Radiol. 2016;23(5):433-437. doi:10.1007/s10140-016-1414-1
- Gregan J, Balasingam A, Butler A. Radiology in the Christchurch earthquake of 22 February 2011: Challenges, interim processes and clinical priorities. J Med Imaging Radiat Oncol. 2016;60(2):172-181. doi:10.1111/1754-9485.12315
- Aydin S, Kazci O, Ece B, Kantarci M. Earthquakes from a radiological perspective: what is demanded from the radiologists, and what can we do? A pictorial review. Diagn Interv Radiol. 2024;30(1):30-41. doi:10.4274/dir.2023.232157
- Kakaei F, Zarrintan S, Rikhtegar R, Yaghoubi AR. Iranian 2012 earthquake: the importance of Focused Assessment with Sonography for Trauma (FAST) in assessing a huge mass of injured people. Emerg Radiol. 2013;20(4):307-308. doi:10.1007/s10140-013-1123-y
- Sedlic A, Chingkoe CM, Tso DK, Galea-Soler S, Nicolaou S. Rapid imaging protocol in trauma: a whole-body dual-source CT scan. Emerg Radiol. 2013;20(5):401-408. doi:10.1007/s10140-013-1139-3
- Stavrakakis IM, Daskalakis II, Detsis EPS, Karagianni CA, Papantonaki SN, Katsafarou MS. Hand compartment syndrome as a result of intravenous contrast extravasation. Oxf Med Case Reports. 2018;2018(12):omy098. Published 2018 Nov 21. doi:10.1093/omcr/omy098
- Tran NK, Godwin Z, Bockhold J. Point-of-Care Testing at the Disaster-Emergency-Critical Care Interface. Point Care. 2012;11(4):180-183. doi:10.1097/POC.0b013e318265f7d9
- American College of Surgeons. Advanced Trauma Life Support for Physicians. Chicago: American College of Surgeons; 1997.
- Sajed D. The History of Point-of-Care Ultrasound Use in Disaster and Mass Casualty Incidents. Virtual Mentor. 2010;12(9):744-749. Published 2010 Sep 1. doi:10.1001/virtualmentor.2010.12.9.mhst1-1009
- Ketelaars R, Reijnders G, van Geffen GJ, Scheffer GJ, Hoogerwerf N. ABCDE of prehospital ultrasonography: a narrative review. Crit Ultrasound J. 2018;10(1):17. Published 2018 Aug 8. doi:10.1186/s13089-018-0099-y
- Gao X, Lv Q, Hou S. Progress in the Application of Portable Ultrasound Combined with Artificial Intelligence in Pre-Hospital Emergency and Disaster Sites. Diagnostics (Basel). 2023;13(21):3388. Published 2023 Nov 6. doi:10.3390/diagnostics13213388
- https://tuk.saglik.gov.tr/TR,50050/acil-tip.html
- Sarkisian AE, Khondkarian RA, Amirbekian NM, Bagdasarian NB, Khojayan RL, Oganesian YT. Sonographic screening of mass casualties for abdominal and renal injuries following the 1988 Armenian earthquake. J Trauma. 1991;31(2):247-250.
- Keven K, Ates K, Yağmurlu B, et al. Renal Doppler ultrasonographic findings in earthquake victims with crush injury. J Ultrasound Med. 2001;20(6):675-679. doi:10.7863/jum.2001.20.6.675
- Dean AJ, Ku BS, Zeserson EM. The utility of handheld ultrasound in an austere medical setting in Guatemala after a natural disaster. Am J Disaster Med. 2007;2(5):249-256.
- Mazur SM, Rippey J. Transport and use of point-of-care ultrasound by a disaster medical assistance team. Prehosp Disaster Med. 2009;24(2):140-144. doi:10.1017/s1049023x00006701
- Du MJ, Lin YH, Chen WT, Zhao H. Advances in the application of ultrasound for fracture diagnosis and treatment. Eur Rev Med Pharmacol Sci. 2022;26(21):7949-7954. doi:10.26355/eurrev_202211_30146
- Savoia P, Jayanthi SK, Chammas MC. Focused Assessment with Sonography for Trauma (FAST). J Med Ultrasound. 2023;31(2):101-106. Published 2023 Jun 19. doi:10.4103/jmu.jmu_12_23
- Bates DDB, Vintonyak A, Mohabir R, et al. Use of a portable computed tomography scanner for chest imaging of COVID-19 patients in the urgent care at a tertiary cancer center. Emerg Radiol. 2020;27(6):597-600. doi:10.1007/s10140-020-01801-5
- Nair R, Rempel J, Khan K, et al. Direct to Angiosuite in Acute Stroke with Mobile Stroke Unit. Can J Neurol Sci. 2024;51(2):226-232. doi:10.1017/cjn.2023.36
- Fatima N, Saqqur M, Hussain MS, Shuaib A. Mobile stroke unit versus standard medical care in the management of patients with acute stroke: A systematic review and meta-analysis. Int J Stroke. 2020;15(6):595-608. doi:10.1177/1747493020929964
- Quraishi MI, Rizvi AA, Heidel RE. Off-Site Radiology Workflow Changes Due to the Coronavirus Disease 2019 (COVID-19) Pandemic. J Am Coll Radiol. 2020;17(7):878-881. doi:10.1016/j.jacr.2020.05.008
- Erdemir AG, Yurttutan N, Onur MR, et al. Radiological management and challenges of the twin earthquakes of February 6th. Emerg Radiol. 2023;30(5):659-666. doi:10.1007/s10140-023-02162-5
- Bartholdson S, von Schreeb J. Natural Disasters and Injuries: What Does a Surgeon Need to Know?. Curr Trauma Rep. 2018;4(2):103-108. doi:10.1007/s40719-018-0125-3
- Dong ZH, Yang ZG, Chu ZG, et al. Earthquake-related injuries: evaluation with multidetector computed tomography and digital radiography of 1491 patients. J Crit Care. 2012;27(1):103.e1-103.e1036. doi:10.1016/j.jcrc.2011.03.007
