Yazar: Ayça KOCA TANRIVERDİ

Paris’te doğmuş, Pierre et Marie Curie Üniversitesinde 1.sınıfı bitirdikten sonra Ankara’ya yerleşmiş. Ankara Tıp Fakültesi’nde lisans eğitimini ve Acil Tıp ihtisasını tamamlamış. Mecburi hizmet sonrası yine yuvaya dönmüş ve AÜTF Acil Tıp AD da öğretim görevlisi olarak çalışmaya devam etmektedir. TATD sağlıklı yaşam başkanıdır. Her fırsatı değerlendirerek yurt dışı planı için uçak bileti bakar. Spor tutkunu, fitness sevdalısı, yeni kick bokscu, kelimelerin etimolojisi ile takıntılı.
Tıbbi kariyer süresince tıbbi hatalar ve/veya hasta güvenliği olayları kaçınılmazdır. Tıbbi hatalar önemli bir morbidite ve mortalite kaynağıdır ve bazı kaynaklar tarafından Amerika Birleşik Devletleri’nde üçüncü önemli ölüm nedeni olarak belirtilmiştir. Bu basit ve kritik kavram, tıp fakültesi veya mezuniyet sonrası eğitim sırasında nadiren tartışılmaktadır. Hastalar doktorları hatasız, süper güç uzmanlar olarak algılayabilir, benzer şekilde doktorlar da devamlı kusursuz mükemmellik seviyelerini kendilerinden beklemektedir. Bu duygular insan olmanın ve karmaşık sağlık sistemlerinde çalışmanın gerçekleriyle çarpışır.
2000 yılında “To Err is Human” kitabında tanımlandığı gibi, sağlık hizmetlerinde çalışan kötü insanlar değil; daha güvenli hale getirilmesi gereken kötü sistemlerde çalışan iyi insanlar vardır.
“kötü sistemlerde çalışan iyi insanlar vardır…”
Bu durumda, yaşanan tıbbi hatalar veya olumsuz olaylar sağlık çalışanlarını nasıl etkiliyor? Bu kişileri etkin bir şekilde nasıl destekleyebiliriz?
İkincil Mağdur sendromu nedir?
Hasta güvenliği olayları veya tıbbi hatalar, yanlış ilaç dozu, yanlış tanı, yanlış tıbbi tedavi, bir prosedür sırasında kazara zarar verme gibi durumları içerir. Bu tip vakalar uygulayıcılarda kalıcı duygusal izler bırakabilir. Herhangi bir hasta güvenliği olayında veya tıbbi hata sonrası, ilk mağdur hastadır. İkinci mağdur ise, olaydan sonra travmatize olmuş sağlık personelidir.
İkincil Mağdur sendromunun etkileri nedir?

İkinci mağdurlar kaygı, depresyon, suçluluk, uyku bozuklukları, uygulamalarında güven kaybı ve iş tatmininde azalma gibi önemli duygusal sıkıntılar yaşayabilirler. Bu duygusal etkiler, vakanın yapısına ve hastanın yaralanmasına bağlı olarak haftalar veya yıllar sürebilir. Buna ek olarak, ikinci mağdurlar bu sıkıntılı süreçte karar verme üzerine odaklanmada zorlandıklarından, ilerleyen zamanda kendilerini benzer bir durum içinde tekrar bulma riskleri yüksektir.
Tıpta, hataların temel nedenini belirlemek gelecekteki hataların ortaya çıkmasını önlemek için önemlidir. Sistemler açısından, hasta güvenliği önlemleri genellikle olumsuz bir olaya yanıt olarak protokoller ve diğer müdahaleler yoluyla geliştirilir.
Bu olayların bir zorlu yanı, hataların açıklanması ve raporlanmasıdır. Destekleyici olmayan, ceza sistemi ile işleyen klinik bir ortamda çalışan sağlık çalışanlarının tıbbi hataları bildirme durumları daha düşüktür. Bu durum, gelecekte oluşabilecek hataların etkin bir şekilde önlenmesine engel olacaktır.
Kimler risk altında?
Tıpta uzmanlık asistanları grup olarak öğrenme aşamasında oldukları ve tecrübesiz oldukları için hata yapmaları beklenmektedir. Ayrıca, yüksek iş yükü, uyku düzensizlikleri ve yorgunluk ikincil mağdur olma potansiyelini artırmaktadır.
İkincil mağduru nasıl tanıyalım?
İkincil mağdurlar tükenmişlik sendromu yaşayanlara benzer duygular ve davranışlar gösterebilir. Bu kişiler duygusal değişkenlik, izolasyon, odaklanma yeteneğinde azalma yaşayabilir ve kendilerini destek ağlarından çekebilirler.
Tanıyabilmek ve iyileşme ile başa çıkmak için ortak ikincil mağdur iyileşme modeli belirlenmiştir:,
- kaos ve kaza tepkisi
- müdahaleci yansımalar
- kişisel bütünlüğün geri kazanılması
- dayanma gücü
- duygusal ilk yardım almak
- devam etmek
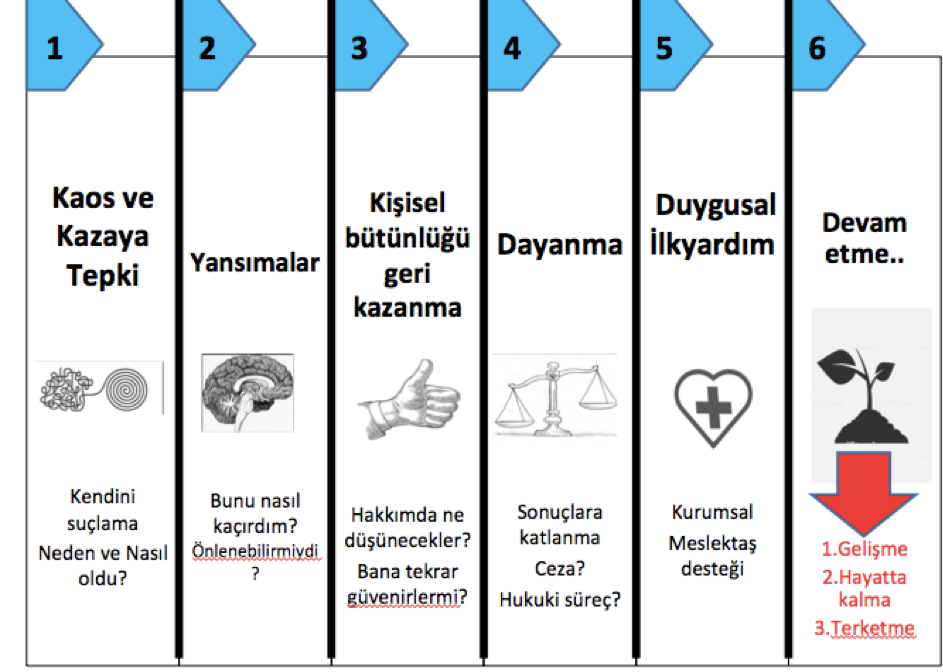
“Kaos ve kaza tepkisi dönemi”
Kişi kendini suçlar ve bununla birlikte dikkat dağınıklığı yaşar. Kendilerini sorumlu tuttukları için “Nasıl oldu? Neden oldu? Neden benim başıma geldi? diye sorabilir.

