Merhaba. Travma yönetiminin temel konularından olan masif transfüzyondan bahsedeceğiz.
Masif transfüzyondan bahsedeceğiz ancak, öncelikle, herhangi bir transfüzyon için hastanın kanama durumunu anlamalıyız.
Hastanın kanama miktarını anlamak
Burada (Tablo 1), ATLS bir önceki baskısı olan 9. Baskıdaki klasik kanama sınıflandırma tablosunu görüyoruz. ATLS, hipovolemik şokun erkenden tanınması ve yönetimi için tahmini kan kaybı yüzdesine eşlik eden vital bulguların 4 sınıfa ayrıldığı bir hipovolemik şok sınıflandırmasını öneriyor.
|
ATLS 9. Baskı Hemorajik Şok Sınıflaması |
||||
| Parametre | Evre 1 | Evre 2 | Evre 3 | Evre 4 |
| Kan kaybı (ml) | < 750 ml | 750-1500 | 1500-2000 | >2000 |
| Kan kaybı (%) | %15’e kadar | %15-30 | %30-40 | >%40 |
| Nabız (vuru/dk) | <100 | 100-120 | 120-140 | >140 |
| Sistolik kan basıncı | Normal | Normal | Azalmış | Azalmış |
| Nabız basıncı (mmHg) | Normal veya artmış | Azalmış | Azalmış | Azalmış |
| Solunum sayısı (/dk) | 14-20 | 20-30 | 30-40 | >35 |
| İdrar çıkışı (ml/s) | >30 | 20-30 | 5-15 | Önemsiz miktar |
| SSS/bilinç durumu | Hafif anksiyöz | Orta derece anksiyöz | Anksiyöz, konfü | Konfü, letarjik |
| Başlangıç sıvısı | Kristalloid | Kristalloid | Kristalloid ve kan | Kristalloid ve kan |
Bu evrelemede, ATLS’nin tahmini kan kaybına göre oluşturduğu şok sınıflarına göre tedavi önerileri var. Bu tüm dünyada kabul görmüş bir sınıflandırma ve kanama yüzdesi için kabaca bir tahmin oluşturmayı sağlıyor ancak bu sınıflandırmanın validasyonu da kısıtlı.
ATLS’nin hipovolemik şok sınıflamasını validate etmek için birçok çalışma yürütülüyor.
Mutschler et al. 20131
- Mutscher ve ark., ATLS hipovolemik şok sınıflandırmasındaki parametreleri, Almanya Travma Register DGU veri tabanından hastaların datasetleri üzerine uygulanarak uygunluğuna eşleşmesine bakılıyor.
- 2002-2010 yılları arasında TraumaRegister DGU’ ya kayıtlı 36.504 hasta öncelikle nabız,GKS ve SKB’lerine göre ATLS sınıflandırmasına uygun olarak eşleştiriliyor.
- Hastaların sadece %9.3’ü bu şekilde eşleştirilebiliyor. Bu grubun da çoğunluğu evre 1 hasta grubu. Geri kalan 33.093 hasta(%90.7), nabız, GKS ve SKB’lerine göre ATLS sınıflandırmaları ile uyuşmuyor.
- Ikincil olarak, hastaların SKB, GKS, nabız parametreleri tek tek ele alınarak diğer parametrelerinin ATLS sınıflandırmasındaki parametrelerle eşleşip eşleşmediğine bakılıyor. Burada da uygunsuzluk görülüyor.
Mutschler et al. 20132
- Aynı çalışma grubu, yine Trauma Register DGU veri bankası ile bir çalışma daha yürütüyor ve 2002-2010 yılları arasında 16305 hastadan çekilen verilerle yapılan analizler sonucu baz defisitinin 4 gruba ayrılması ile, risk derecelendirmesi konusunda ATLS’nin sınıflamasından daha üstün olduğu gösteriliyor.
- Baz defisiti arttıkça, SKBnin ve GKS’nin düştüğü görülüyor.
- Mortalite ve masif transfüzyon ihtiyacını BD’nin daha başarılı bir şekilde gösterdiği görülüyor. Bunun yanısıra, şok indeksinin de bu gruplarda 1’den 4’e doğru belirgin şekilde arttığı görülüyor.
Bu tabloda (Tablo 2) ise ATLS 10. baskısında verilen hemoraji sınıflandırmasını görüyoruz. Yukarıdaki çalışmalar gibi kanıtların sonucunda,
- Sınıflandırmaya baz defisiti de ekleniyor,
- Bilinç durumunu netleştirmek adına bilinç GKS skorunda yükselme/düşme şeklinde belirtiliyor.
- Bu evrelemeye göre evre 3 için muhtemel massif transfüzyon ihtiyacı olacak, ve evre 4 için kesin masif transfüzyon ihtiyacı olacak diyebiliz.
|
ATLS 10. Baskı Hemorajik Şok Sınıflaması |
||||
| Parametre | Evre 1 | Evre 2 | Evre 3 | Evre 4 |
| Kan kaybı (%) | < %15 | %15-30 | %31-40 | >%40 |
| Nabız | Değişmez | Değişmez/artmış | Atmış | Artmış/çok artmış |
| Sistolik kan basıncı | Değişmez | Değişmez | Değişmez/azalmış | Azalmış |
| Nabız basıncı | Değişmez | Azalmış | Azalmış | Azalmış |
| Solunum sayısı | Değişmez | Değişmez | Değişmez/artmış | Artmış |
| İdrar çıkışı | Değişmez | Değişmez | Azalmış | Çok azalmış |
| GKS | Değişmez | Değişmez | Azalmış | Azalmış |
| Baz açığı | 0 – (-2) | (-2) – (-6) | (-6) – (-10) | ≤ -10 |
| Kan ürünü ihtiyacı | İzle | Olası | Evet | Masif Transfüzyon Protokolü |
Mutschler ve diğer çalışma gruplarının sonuçları Avrupa kılavuzlarını da etkiliyor. Avrupa Travma sonrası kanama yönetimi kılavuzunun son baskısında da, hastada hipovolemik şokun derecesinin değerlendirilmesinde şok indeksi kullanılması önerisi kılavuza giriyor 3.
Buna göre, ilk değerlendirmede;
- Hekimin travmatik kanamanın yaygınlığını klinik olarak değerlendirirken, hasta fizyolojisi, anatomik yaralanma paterni, yaralanma mekanizması ve başlangıç resüsitasyonuna hastanın cevabı birlikteliğini kullanması tavsiye edilmektedir (Grade 1C).
- Hipovolemik şokun derecesinin değerlendirilmesinde şok indeksinin (Şİ) kullanımı önerilmektedir (Grade 2C).
Travma hastası neden kanamaya devam eder?
Peki bu hastalar neden kanıyor? Daha doğrusu, bir odaktan kaynaklanan kanama bazı travmalarda neden devam ediyor, kendini sınırlamıyor?
Bu şekilde (şekil 1) yaralanmada koagülopatiye yol açan mekanizmalardan bazılarını görüyoruz.
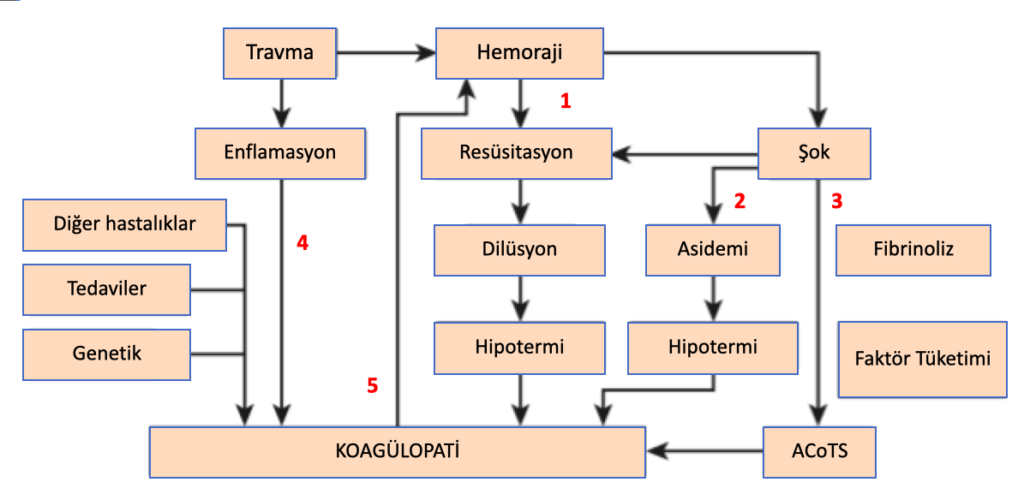
Şekil 1. Travmada koagülopatiye yol açan mekanizmalar.
- Travma sonrası kanama varlığında yapılan resüsitasyonun bir sonucu olarak hastanın kanında dilüsyon ve verilen sıvıların veya ortamın etkisiyle hipotermi meydana geliyor. Hipotermi durumunda koagülasyon kaskadında bulunan enzim aktiviteleri bozulduğu için bu durum koagülopatiye katkı sağlıyor.
- Şoktaki hipoperfüzyona bağlı asidemi-hipotermi-koagülopati ölümcül triadı da bu sürecin içerisinde.
- Bunlara ek olarak faktör tüketimi ve fibrinoliz ile ilişkili olan travmatik şoka bağlı akut koagülopati de hastadaki koagülopatiye katkı sağlayacaktır.
- Travmanın yol açtığı inflamatuvar sürece mevcut hastalıklar, kullanılan ilaçlar ve genetik faktörler de etki edip koagülopatiye katkı sağlayacaktır.
- Ve tüm bunların sonucunda gelişen koagülopati de daha çok kanamaya yol açacaktır.
Hasar kontrol resüsitasyon
İşte aslında hasar kontrol resüsitasyon da burada devreye girerek, koagülopatinin engellenmesini hedefliyor.
Hasar kontrol resüsitasyonda amaç :
- Dolaşan hacmin sağlanması,
- Kanama kontrolü,
- Koagülopati/hipotermi/asidoz ölümcül triadının engellenmesi.
Hasar kontrol resüsitasyon bileşenleri
- Permisif hipotansiyon
- Erken hemostatik resüsitasyon
- Hasar kontrol cerrahi
- Permisif hipotansiyon hedefinde amaç, sıvı yüklenmesi, hemodilüsyon ve koagülopati riskinden ötürü aşırı sıvı verilmesinden kaçınılması, kan basıncının perfüzyonu sürdürebilecek sınırda tutulması.
- Erken hemostatik resüsitasyon ise aslında masif transfüzyon protokolünün temelini oluşturuyor. Dolaşan hacmi sağlarken agresif kristalloid transfüzyonundan kaynaklanabilecek komplikasyonları ve travmaya bağlı koagülopatiyi önleyerek perfüzyonu iyileştirmeyi hedefler. Bu amaçla, tam kan ile içerik oranları benzer kan ürünleri vermeyi hedefler.
- Hasar kontrol cerrahi kolu ise, hastanın fizyolojik rezervi düzelip esas definitif müdahaleye hazır olana kadar, kanama ve kontaminasyon kontrolü için sınırlı cerrahi müdahale yapılmasıdır. Amaç ölümcül triyadı kontrol altına alıp hastayı ileri girişimleri tolere edebilecek duruma getirmek.
Masif transfüzyon
Geleneksel tanım : 24 saatlik süre içerisinde en az 10 ünite kırmızı kan transfüze edilmesi.
- Masif transfüzyonu geleneksel olarak 24 saatlik süre içerisinde en az 10 ünite kırmızı kan kullanımı olarak tanımlıyoruz ancak bu tanımda bazı sıkıntılar var.
- 24 saat içerisinde 10 ünite ES ihtiyacı olduğunun belirlenip bu tanımın yapılması bu süreç için biraz uygunsuz çünkü çok daha hızlı bir süreç söz konusu.
- Hastanın daha önceden tanınması gerekiyor çünkü bu hastalar erken hemostatik resüsitasyondan fayda görüyor.
- Yani bu hastalara 24. Saatin sonunda “masif transfüzyon” hastası demek, erken hemostatik resüsitasyon şansını kaybetmemize neden olacak.
- 24 saatten kısa sürede, masif kanamaya bağlı, 10 ünite ES almaya vakit bulamadan kaybedilen bir hasta, bu tanıma giremeyecek.
- Masif transfüzyonun daha kısa sürede tayin edilmesi, ve duruma göre masif transfüzyon protokolünün aktive edilmesi gerekiyor.
Bunun için başka tanımlar da ortaya atılmış.
- İlk 1 saatte- veya “ilk saatlerde”, 4 üniteden fazla ES ihtiyacı
- 4 saatte kan hacminin %50’si kadar ES alması
- Kritik Uygulama Eşiği (CAT)4, daha kısa süre aralıklarında kullanılan kan ürünü miktarı ile
Masif transfüzyon protokolü
- Masif transfüzyon, hastanın ihtiyacına binaen oldukça fazla miktarda kırmızı kan verilmesiyken, masif transfüzyon protokolü, dilüsyonel koagülopatiyi önlemek amacıyla, kan ürünlerinin vücudun kan bileşenleriyle uyumlu şekilde, dengeli halde verilmesi anlamına geliyor. Ve bunun sağlık merkezinin kendi imkanları doğrultusunda sabit bir protokole bağlı olarak yapılması demek.
- Bağlı bulunduğumuz merkezde uygulanan masif transfüzyon protokolü elbette hasar kontrol prensiplerine uygun olmalı. Ampirik olarak, önceden belirlenmiş settler halinde kan ürünlerine erişim olmalı.
- Protokoller ayrıca koagülopatinin değerlendirilmesine, asidoz, hipotermi ve hipokalsemiye yönelik değerlendirme ve tedaviye olanak vermeli.
Kime masif transfüzyon protokolü?
- Erken başlanan masif transfüzyon mortaliteyi iyileştirdiği gibi, kan ürünlerine gereksiz yere maruz kalmanın da komplikasyonları var.
- Hem askeri hem de sivil, künt ve penetran travmalar da dahil edilerek çeşitli öngörü araçları (skorlamalar) geliştirilmiş. Birçok skorlama sistemi var ancak pek çoğunun validasyonu yok.
Skorlamalardan beklenen :
- Yüksek miktarda kan ürünü ihtiyacı olmayan hastaları dışlayabilmek için uygun duyarlılık ve özgüllüğe sahip olmaları
- Gereksiz kan ürünü transfüzyonundan ve bundan dolayı doğacak olumsuz sonuçlardan korumaları.
- Kaynakların akılcı kullanımı.
ABC Skoru
Bu skorlardan en yaygın kullanılanlardan birisi ABC skoru. ABC skoru 4 değişkenden oluşuyor (Tablo 3).
| Assesment of Blood Consumption (ABC) Score | |
| Parametre | Puan |
| Acil servis SKB ≤ 90 mmHg | 1 |
| Acil servis kalp hızı ≥ 120 vuru/dk | 1 |
| Penetran mekanizma | 1 |
| FAST’de sıvı + | 1 |
| ≥2 puan = Masif Transfüzyon Protokolü | |
2 veya üzeri skor masif transfüzyon protokolü aktivasyonunu gerektiriyor.
- ≥2 puan için duyarlılık %75, özgüllük %86; AUROC 0.8595
- Validasyon6 : ≥2 puan için
- İlk 24 saatte duyarlılık %76-90 özgüllük %67-87; PPV %55, NPV %97; AUROC 0.833-0.903.
- İlk 6 saatte duyarlılık %87, özgüllük %82; PPV %38, NPV %98; AUROC 0.898-0.905
- ABC skoru ile transfüzyon ihtiyacı varolandan daha yüksek olabiliyor.
- Validasyon çalışmasındaki pozitif prediktif değerinin %55 civarı olması demek, masif transfüzyon protokolünün aktive edildiği hastaların %45’inin aslında masif transfüzyon ihtiyacı olmadığını gösteriyor.
- Bu skor, kimin masif transfüzyon ihtiyacı olmayacağını daha iyi ön görüyor. Negatif prediktif değeri %5in altında. Yani bu skor, masif transfüzyon ihtiyacı olan hastaların en az %95ini yakalıyor.
- Çok basitçe ve hızlıca hesaplanabilmesi, laboratuvar değerlerine, hesaplama araçlarına ihtiyaç duymaması avantaj.
TASH Skoru
- Bir diğer yaygın kullanılan skor ise TASH skoru.
- Bu değişkenler ABC skoru kadar hızlı hesaplanamayabiliyor çünkü içerisinde hemoglobin ve baz fazlası değeri var.
- Ayrıca kırıkları tespit etmek sekonder bakıya kalabilir veya görüntüleme gerekebilir.
| TASH Skoru (Trauma Associated Severe Hemorrhage) | ||
| Değişken | Değer | Puan |
| Hemoglobin (mg/dl) | <7 | 8 |
| <9 | 6 | |
| <10 | 4 | |
| <11 | 3 | |
| <12 | 2 | |
| Baz fazlası (mmol/l) | <-10 | 4 |
| <-6 | 3 | |
| <-2 | 1 | |
| Sistolik kan basıncı (mmHg) | <100 | 4 |
| <120 | 1 | |
| Serbest batın içi sıvı | + | 3 |
| Anstabil pelvis kırığı | + | 6 |
| Açık/disloke femur kırığı | + | 3 |
| Erkek cinsiyet | + | 1 |
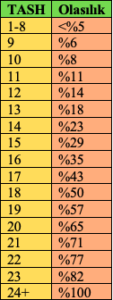
Şekil 2. TASH skoruna göre masif transfüzyon olasılığı
TASH skoruna göre masif transfüzyon olasılığı :
- Orjinal çalışma7 : p = 1/[1 + exp(4.9 – 0.3 x TASH)]
- Revalidasyon8 : p = 1/[1 1 exp(5.3–0.3 x TASH)]
- Buna göre TASH skorunun 18 olması durumunda= %50 olasılık
- Buna göre TASH skorunun 18 olması durumunda= %50 olasılık
Şok indeksi
Şok indeksinin travma hastaları için çıkış noktası, hastane öncesi triyajda, henüz erken dönemde, kanamalı hastalarda periferik vazokonstrüksiyon, anjiotensin salınımı gibi kompansatuvar mekanizmalar sonucu kan basınıcının 90 mmHg üzerinde tutulabilmesi, ilerleyen evrelerde hipotansiyon gelişiyor olması.
Şok indeksinde bu kompansatuvar evredeki hastaları yakalamak hedeflenmiş.
Normal değerleri 0.5-0.7 arası olan bu indeksin artması masif transfüzyon riskini arttırıyor.
Hipovolemik şokun derecesinin değerlendirilmesinde artık şok indeksi de kullanılan parametreler arasında.
- Hastane öncesinde9
- 0.9 – 1.1 => 1.5 kat artmış risk
- 1.1 – 1.3 => 5 kat artmış risk
- <1.3 => 8 kat artmış risk
- Acil serviste9
- 0.7 – 0.9 => 2 kat artmış risk
- 0.9 – 1.1 => 3.5 kat artmış risk
- 1.1 – 1.3 => 10 kat artmış risk
- > 1.3 => 19 kat artmış risk
Pratikte, American College of Surgeons masif transfüzyon önerisi:
- ≥ 2 ABC Skoru
- İnatçı hemodinamik instabilite
- Ameliyat veya anjioembolizasyon gerektiren aktif kanama
- Travma bakısında kan ürünü verilmiş olması şeklinde.
Masif transfüzyon için ne öneriliyor?
- Masif transfüzyon protokolünde optimum TDP:ES ve TS:ES oranı hala tam net değil.
- Ama bildiğimiz şey, ES, TS ve TDP ile dengeli transfüzyon yapmamız gerektiği.
- En yaygın kabul gören oran 1:1:1 oranında ES:TDP:TS kullanımı
- Hastanelerde kan setlerini hızlıca temin edecek ve ulaştıracak bir protokol olmalı.
- Masif transfüzyon protokolü için kan setleri, ayrı soğutucularda saklanmalı
- Bu esnada Kristalloid sadece damar yolunu açık tutacak kadar verilmeli ki dilüsyona ve sıvı yüklenmesine yol açmasın.
- Masif transfüzyon protokolünde kan ürünleri oranlarında henüz bir görüş birliği sağlanamamış olsa da, PROPPR10 bu konuda sıkça refere edilen bir çalışma.
- Bu 12 merkezli RKÇ’de, ciddi travmalı kanamalı hastalarda 1:1:1 ve 1:1:2 plazma:platelet:ES oranının mortalite üzerine etkileri incelenmiş.
- 680 hastanın dahil edildiği bu çalışmanın sonunda, bu iki grup arasında 24 saat sonunda (1:1:1 grubunda %12.7’ye 1:1:2 grubunda %17; p=0.12 ) veya 30 gün sonunda (%22.4’e %26.1; p=0.26) mortalite açısından fark görülmemiş.
- Bununla birlikte, 1: 1: 1 grubunda daha fazla hastada hemostaz sağlanmış (%86’ya %78; p=0.006) ve 24 saat içinde kanamaya bağlı daha az ölüm yaşanmış (%9.2’ye %14.6; p=0.03).
Ekipman
- Öncelikle, kan ürünlerini uygun şekilde verebilmek için erişime ihtiyacımız var.
- Kan ürünleri periferal IV kateterler ile, santral IV kateterler ile veya intraosseoz yoldan verilebilir.
-
- 7 F 3 lümenli kateter 16-18 G
- 12 F HD kateteri 12-16 G
- Periferik IV kateter 16 G
-
- Santral venöz kataterler uzun olduğundan, bazı geniş lümenli periferik damar yollarının bazı santral kateterlerden daha yüksek hızda kan ürünü transfüzyonuna olanak verebildiği unutulmamalı (Poiseuille Yasası).
- Santral venöz kateterler resüsitasyon esnasında sterilite kurallarına uygun olarak takılamayabileceği için bu kateterler en fazla 24 saat durmalı.
- Bunun yanı sıra, infüzyon pompaları, ısıtıcılar, sık ve hızlı tetkik imkanları, imkan varsa yatak başı testler gerekli.
- Elbette, hastanın vücut ısısı, saturasyon, nabız, kan basıncı değerlerinin sürekli olarak takibine olanak sağlayan monitorizasyon gerekli.
Diğer tedaviler
Fibrinojen
- Fibrinojen, trombositlerle birlikte, pıhtı oluşumundaki en öncelikli, en gerekli elementlerden.
- Masif kanamada fibrinojen düzeyleri diğer kan bileşenlerinden daha hızlı şekilde kritik düzeylere inebilir. Fibrinojen masif transfüzyonda dilüsyona bağlı olarak azalabilir.
- Yıkımı ve sentezi hipotermi ve asidozdan etkilenerek anormal pıhtı oluşumu ve kanamayla seyreden bir kısır döngüye girer.
- Fibrinojen konsantreleri veya kriyopresipitat ile fibrinojen takviye edilebilir. Ancak kriyopresispitat daha yaygın. TDP’de bir miktar fibrinojen var ancak yetersiz.
- Fibrinojen düzeyleri ölçülmeli ve 100 mg/dl nin altındaki düzeylere kriyopresipitat verilmelidir.
- Başlangıç dozu olarak 10 ünite (8-12) önerilir. 10 ünite kriyopresipitat fibrinojeni yaklaşık 75 mg/dl arttırır.
Traneksamik asit
Plazminojenin yarışmalı inhibitörü olan sentetik bir lizin analoğudur.
Önerilen uygulama : İlk 3 saatte getirilen, kanama riski olan hastalarda 1 gr iv bolus, ve 1 gr ıv 8 saat içerisinde11.
Traneksamik asitin mümkün mertebe erken verilmesi gerektiği vurgulandığından, prehospital dönemde uygulanması da göz önünde bulundurulabilir ve viskoelastik test sonucunu beklememesi önerilir.
Protrombin kompleks konsantresi (PCC)
- Her ne kadar masif transfüzyon protokolünde dilüsyonel koagülopatiden kaçınsak da, daha önceden var olan koagülopatinin de düzeltilmesi gerekli.
- Hasta warfarin kullanıyorsa 4 faktörlü PCC ve 5 mg K vitamini ile warfarin etkisinin geri çevrilmesi önerilir.
- Ciddi travmatik beyin hasarı olan hastalar koagülopatiye yatkın. bu hastalar antikoagülan veya antiplatelet kullanıyorsa plazma veya pıhtılaşma faktörleri veya TS verilmesi sağkalıma katkı sağlar.
Kalsiyum
- Kan ürünlerindeki sitrat kalsiyumu bağlar. Normal şartlar altında sitrat karaciğerde metabolize edilir ancak kan ürünlerinin hızlı verildiği masif transfüzyon durumunda sitrat birikerek hipokalsemiye yol açabilir.
- Kalsiyum, koagülasyon kaskadında görev aldığından, hipokalsemi durumunda koagülopati gelişir.
- Her bir masif transfüzyon seti başına 1 gr IV kalsiyum klorid veya 3 gram IV kalsiyum glukonat önerilir.
- Kalsiyum glukonat damar dışına çıkarsa daha az doku hasarına sebep olacağından periferik damar yolunda öncelikle tercih edilir.
Komplikasyonlar
Metabolik alkaloz
Kan ürünlerindeki Na sitrat ve sitrik asit metabolizmasıyla açığa çıkan bikarbonat sonucu gelişir.
Hipokalsemi
Sitratın iyonize kalsiyumu bağlaması sonucu gelişir.
Hipotermi
Yüksek miktarda ısıtılmamış kan ürünü verilmesiyle ve maruziyet sonucu gelişir.
Hiperkalemi
Beklemiş kan ürünleri kullanımının sonucu gelişebilir.
Abdominal kompartman sendromu
Masif transfüzyon yapılan hastalarda organ perfüzyonunun azalması sonucu iskemi ve organ yetmezliği gelişmesidir.
20 mmHg veya < 60 mmHg abdominal perfüzyon basıncı + yeni başlayan tek ya da multiorgan disfonksiyonu varlığı ile tanınır.
İmmunojenik reaksiyonlar
- Akut/gecikmiş hemolitik reaksiyonlar
- Febril non hemolitik reaksiyonlar
- Alerjik reaksiyonlar
TACO (Transfusion Associated Circulatory Overload)
Volüm yüklenmesi. TDP ile sık.
TRALI (transfusion Related Acute Lung Injury)
Kan ürünlerinde bulunan alloreaktif plazma antikorları ile lökositlerin agglütinasyonu ve aktivasyonu sonucu gelişen akut akciğer hasarı
Hafif nefes darlığından ARDS’ye kadar değişken klinik.
Monitorizasyon
- Monitorizasyonda amaç resüsitasyonun etkinliğini görmek ve ona göre tedaviyi titre etmek.
- Kan basıncı, nabız, solunum sayısı ve GKS, daha önceden bahsettiğimiz gibi ATLS evrelemesiyle tam eşleşmediğinden yanıltıcı olabilir.
- Resüsitasyonda hangi noktada olduğumuzu anlamak için, doku düzeyinde metabolik bozuklukları gösteren testler daha güvenilir.
- Serum baz defisiti ve laktat düzeyleri şok ile yakından ilişkili.
- Baz defisitinin -6 dan fazla olması şok ile yakından ilişkili ve vital parametreleri normal seyreden hastalarda bize okkült şoku gösterebilir.
- Ancak baz defisitini etkileyen travmadan başka nedenler de mevcut. Diyabet gibi, böbrek yetmezliği gibi.
- Laktat da baz defisiti ile benzer bilgileri verir. Laktat klerensini takip ederek resüsitasyonun etkinliğini değerlendirebiliriz.
- Resüsitasyonun ilk 2 saatinde %20 düşüş kabul edilebilir.
- End organ perfüzyonu hedefinin bir göstergesi olarak 0.5 ml/kg/saat idrar çıkışı görülmesi de renal perfüzyon için yeterli.
- Hasta başında değerlendirebileceğimiz geleneksel parametreler ise parmak-vücut ısı farkı, kapiller refill gibi göstergeler.
Ne zaman sonlandıralım? – Hedefler
- Masif transfüzyonu sonlandırmamız için kanamanın kontrol altına alındığından emin olmamız gerekiyor
- Bunun yanı sıra, hastanın kliniğinin stabilleşmesi, vazopressör ihtiyacının ortadan kalkması, koagülasyon parametrelerinin ve kan bileşenlerinin uygun düzeyde seyrettiğini görüyorsak, baz defisiti ve laktat da perfüzyonun iyileştiğini gösteriyorsa masif transfüzyon protokolünü sonlandırabiliriz.
Hedefler
- MAP : 60-65 mmHg (vazopressör ihtiyacında azalma)
- Vücut ısısı > 35 C
- Hg : 7-9 g/dl
- INR < 1.5
- Fibrinojen > 150-200 mg/dl
- Platelet > 50.000/dll (TBH’da 100.000)
- pH>7.35-7.45
- Baz defisiti < -6
- Laktat < 4 mmol/l
- Iyonize kalsiyum > 1.1 mmol/l
Son olarak
- Masif transfüzyon protokolünün başlanmasıyla ilgili, veya optimum ES:TS:TDP oranlarıyla ilgili net bir görüş birliği, bir standart yok. Merkezden merkeze değişen uygulamalar var.
- Ama masif transfüzyon protokolünde temel amaç kaybedilen kan ürünlerini ve koagülasyon faktörlerini yerine koymak ve hastaya verilen kan ürünü içeriğinin hastanın kan içeriği ile benzer olmasını sağlamak, kristalloidler ile gelişecek dilüsyonel koagülopatiye engel olmak.
- Bu hastaların esas tedavisinin kanama odağının kontrolüdür. Masif transfüzyon protokolüne yoğunlaşıp kanama kontrolü girişimlerinden uzaklaşmamamız gerekiyor.
* Öne çıkarılmış görsel için istockphoto’ya telif ödenmiştir.
Referanslar
- Mutschler M, Nienaber U, Brockamp T, Wafaisade A, Wyen H, Peiniger S, Paffrath T, Bouillon B, Maegele M; TraumaRegister DGU. A critical reappraisal of the ATLS classification of hypovolaemic shock: does it really reflect clinical reality? Resuscitation. 2013 Mar;84(3):309-13. doi: 10.1016/j.resuscitation.2012.07.012. Epub 2012 Jul 24. PMID: 22835498.
- Mutschler M, Nienaber U, Brockamp T, et al. Renaissance of base deficit for the initial assessment of trauma patients: a base deficit-based classification for hypovolemic shock developed on data from 16,305 patients derived from the TraumaRegister DGU®. Crit Care. 2013;17(2):R42. Published 2013 Mar 6. doi:10.1186/cc12555
- Spahn, D.R., Bouillon, B., Cerny, V. et al. The European guideline on management of major bleeding and coagulopathy following trauma: fifth edition. Crit Care 23, 98 (2019). https://doi.org/10.1186/s13054-019-2347-3
- Savage SA, Zarzaur BL, Croce MA, Fabian TC. Redefining massive transfusion when every second counts. J Trauma Acute Care Surg. 2013 Feb;74(2):396-400; discussion 400-2. doi: 10.1097/TA.0b013e31827a3639. PMID: 23354230.
- Nunez TC, Voskresensky IV, Dossett LA, Shinall R, Dutton WD, Cotton BA. Early prediction of massive transfusion in trauma: simple as ABC (assessment of blood consumption)? J Trauma. 2009 Feb;66(2):346-52. doi: 10.1097/TA.0b013e3181961c35. PMID: 19204506.
- Cotton BA, Dossett LA, Haut ER, Shafi S, Nunez TC, Au BK, Zaydfudim V, Johnston M, Arbogast P, Young PP. Multicenter validation of a simplified score to predict massive transfusion in trauma. J Trauma. 2010 Jul;69 Suppl 1:S33-9. doi: 10.1097/TA.0b013e3181e42411. PMID: 20622617.
- Yücel N, Lefering R, Maegele M, Vorweg M, Tjardes T, Ruchholtz S, Neugebauer EA, Wappler F, Bouillon B, Rixen D; Polytrauma Study Group of the German Trauma Society. Trauma Associated Severe Hemorrhage (TASH)-Score: probability of mass transfusion as surrogate for life threatening hemorrhage after multiple trauma. J Trauma. 2006 Jun;60(6):1228-36; discussion 1236-7. doi: 10.1097/01.ta.0000220386.84012.bf. PMID: 16766965.
- Maegele M, Lefering R, Wafaisade A, Theodorou P, Wutzler S, Fischer P, Bouillon B, Paffrath T; Trauma Registry of Deutsche Gesellschaft für Unfallchirurgie (TR-DGU). Revalidation and update of the TASH-Score: a scoring system to predict the probability for massive transfusion as a surrogate for life-threatening haemorrhage after severe injury. Vox Sang. 2011 Feb;100(2):231-8. doi: 10.1111/j.1423-0410.2010.01387.x. Epub 2010 Aug 24. PMID: 20735809.
- Vandromme MJ, Griffin RL, Kerby JD, McGwin G Jr, Rue LW 3rd, Weinberg JA. Identifying risk for massive transfusion in the relatively normotensive patient: utility of the prehospital shock index. J Trauma. 2011 Feb;70(2):384-8; discussion 388-90. doi: 10.1097/TA.0b013e3182095a0a. PMID: 21307738.
- Holcomb JB, Tilley BC, Baraniuk S, Fox EE, Wade CE, Podbielski JM, del Junco DJ, Brasel KJ, Bulger EM, Callcut RA, Cohen MJ, Cotton BA, Fabian TC, Inaba K, Kerby JD, Muskat P, O’Keeffe T, Rizoli S, Robinson BR, Scalea TM, Schreiber MA, Stein DM, Weinberg JA, Callum JL, Hess JR, Matijevic N, Miller CN, Pittet JF, Hoyt DB, Pearson GD, Leroux B, van Belle G; PROPPR Study Group. Transfusion of plasma, platelets, and red blood cells in a 1:1:1 vs a 1:1:2 ratio and mortality in patients with severe trauma: the PROPPR randomized clinical trial. JAMA. 2015 Feb 3;313(5):471-82. doi: 10.1001/jama.2015.12. PMID: 25647203; PMCID: PMC4374744.
- CRASH-2 trial collaborators, Shakur H, Roberts I, Bautista R, Caballero J, Coats T, Dewan Y, El-Sayed H, Gogichaishvili T, Gupta S, Herrera J, Hunt B, Iribhogbe P, Izurieta M, Khamis H, Komolafe E, Marrero MA, Mejía-Mantilla J, Miranda J, Morales C, Olaomi O, Olldashi F, Perel P, Peto R, Ramana PV, Ravi RR, Yutthakasemsunt S. Effects of tranexamic acid on death, vascular occlusive events, and blood transfusion in trauma patients with significant haemorrhage (CRASH-2): a randomised, placebo-controlled trial. Lancet. 2010 Jul 3;376(9734):23-32. doi: 10.1016/S0140-6736(10)60835-5. Epub 2010 Jun 14. PMID: 20554319.